Klinikai élelmiszer-túlérzékenység: A nyombélfenék immunglobulin E-pozitív sejtjeinek relevanciája
Absztrakt
A laboratóriumi vizsgálatok gyenge megbízhatósága miatt az ételallergia diagnózisa a kettős-vak, placebo-kontrollos élelmiszer-kihívásra adott klinikai válaszon alapul. Jelen tanulmány célja a duodenális IgE-pozitív sejtek értékének felmérése volt az ételallergia diagnosztizálásában. Harmincegy gyermek, akinek a kórelőzményében előfordult élelmiszerallergia, átesett nyombélbiopszián, bőrszúrásos teszteken és a szérum IgE antitestek mérésén, és eliminációs étrendet vezettek be, amelyet étkezési kihívás követett. 12 hónaposnál fiatalabb betegeknél nyílt étkezési kihívásokat hajtottak végre, a kettős-vak, placebo-kontrollos kihívásokat pedig gyanús élelmiszerek esetében. A klinikai élelmiszer-túlérzékenység alapján a betegeket két csoportra osztották. Az 1. csoportba 13 ételallergiás gyermek került. A 20 pozitív provokációból 13 a reakció befejezésétől számított 12 órán belül, héttel később váltott ki reakciót. A 2. csoport volt a kontrollcsoport, és 18 olyan beteg vett részt benne, akiknek étkezési kihívása negatív volt. A biopsziás mintákban az IgE-pozitív sejtek száma szignifikánsan magasabb volt az 1. csoportban a 2. csoporthoz képest (153,24 ± 83,13 ellen 18,4 ± 18,9; o
A felszámolási étrend, majd a kettős-vak, placebo-kontrollos ételkihívás a csecsemők és gyermekek ételallergiájának diagnosztizálásának aranystandardjának számít (1). Az élelmiszerrel való behatás utáni azonnali reakciók könnyen azonosíthatók, míg a késleltetett reakciókat nehéz felismerni (2). Ezért nem klinikai kritériumokra van szükség az ételallergia diagnosztizálásához. A javasolt diagnosztikai tesztek közül az SPT-ket és az élelmiszerek szérum-specifikus IgE antitestjeinek mérését általában ételallergiával gyanús gyermekeknél végzik. Ezeket a teszteket azonban csak ételallergiára utalónak kell tekinteni (3,4).
Immunelektron mikroszkóppal kimutatták az IgE-pozitív sejteket a bél nyálkahártyájában (5). Élelmiszerallergiás betegekben végzett kontrollálatlan vizsgálatokban azonban ellentmondásos eredményekről számoltak be az IgE-tartalmú sejtek jelenlétéről a vékonybél nyálkahártyáján és azok kapcsolatáról a szérum-specifikus IgE-antitestekkel (6–11). Eddig nem állnak rendelkezésre összehasonlító adatok az SPT élelmiszerek diagnosztikai pontosságáról ellen pozitív IgE-sejtek a bélnyálkahártyában, valamint a duodenális IgE-t tartalmazó sejtek és a teljes szérum IgE-szint közötti összefüggésről.
Ezért először arra voltunk kíváncsiak, hogy egyértelműen megállapítsuk a duodenális IgE-pozitív sejtek értékét a gyermekek ételallergiájának diagnosztizálásában, és másodszor, hogy összehasonlítsuk a duodenális nyálkahártya IgE-tartalmú sejtjeinek megállapítását az SPT eredményekkel és a szérum IgE szintjével.
MÓD
Betegek. Harmincegy olyan gyermeket vontak be a vizsgálatba, akiknek kórtörténetében ételallergia okozhat tüneteket. 24 esetben hányás volt, ekcéma 14, hasmenés 5, hasi fájdalom 3, asztma 2, csalánkiütés 2, angioödéma 1, nem boldogulás 1 esetben.
Minden gyermek átesett a bél felső traktusának endoszkópiáján (Olympus GIF-XP 20), mielőtt elkezdené az eliminációs étrendet. A nyombél biopsziáját minden gyermeknél elvégeztük. A gyermekeket tünetek jelentkezése után vagy az allergia klinikai tüneteinek legutóbbi megjelenésétől számított 24 órán belül vizsgálták. Immunológiai vizsgálatokat végeztek minden betegnél.
Az orális táplálékkihívás klinikai reakcióinak jelenléte vagy hiánya szerint a gyermekeket az ételallergiás betegbe vagy a kontroll csoportba sorolták. Az ételallergiás betegcsoport 13 olyan gyermekből állt (8 fiú és 5 lány; életkor, 2 hónap és 4 év között, átlagosan 15 ± 13 hónap), akiknek pozitív volt az étkezési kihívás (lásd 1. táblázat). A 20 pozitív provokációs tesztből tizenhárman a reakció befejezésétől számított 12 órán belül reakciókat váltottak ki. Ezek a korai reaktorok a következő tüneteket mutatták: 8 esetben hányás, 5 esetben csalánkiütés, 5 esetben kiütés, 4-ben angioödéma, 4-ben hasmenés, 1-ben ekcéma, 1-ben asztma, 1-ben rhinitis. 1 hét késleltetett reakció, amelyeknél 12-nél több kezdődött h a fertőzés után bekövetkezett: ekcéma 6 esetben és hasmenés 1 esetben. Két gyermeknél korai reakciók jelentkeztek, majd késleltetett tünetek jelentkeztek: 2 esetben ekcéma és 1 hasmenés volt. Tizenegy gyermekről kiderült, hogy allergiás a tehéntejre, 5 tojásra, 3 búzának és 1 bárányhúsnak.
A kontroll csoport 18 betegből állt (12 fiú és 6 lány; életkor: 5 hónap és 10 év között, átlagosan 44 ± 41 hónap), akiknek nem volt ételallergiájuk (negatív orális táplálék-provokációs eredmények). A kontrollcsoport életkora szignifikánsan magasabb volt, mint a betegcsoporté (o A 2-es tesztet Yates-folytonossági korrekcióval hasonlítottuk össze az ételallergiás és kontroll gyermekek százalékos arányának különbségeivel, akiknek az összes szérum IgE-értéke megemelkedett. A korrelációkat lineáris regresszióanalízissel és Spearman rang korrelációs együtthatóval (rS).
EREDMÉNYEK
Immunológiai vizsgálatok. Az átlagos allergiás logaritmikus szérum IgE-szint az ételallergiás gyermekeknél (2,12 ± 0,62) szignifikánsan magasabb volt, mint a kontrollcsoporté (1,44 ± 0,23) (o 2. táblázat: A duodenális IgE-t tartalmazó sejtek, az összes szérum IgE, az SPT és a specifikus szérum IgE antitestek érzékenysége, specificitása, valamint pozitív és negatív prediktív pontossága az élelmiszer-túlérzékenységhez leggyakrabban társított két élelmiszer-antigén számára
Nem volt szignifikáns különbség az SPT és az allergén-specifikus szérum IgE antitestek eredményei között a tojás- vagy tehéntej-allergiás gyermekek azonosításában. Ezenkívül nem találtak szignifikáns különbséget a szérum teljes IgE-szintje és az SPT, illetve az élelmiszer-specifikus IgE antitestek vagy az SPT-pozitív élelmiszer-specifikus IgE antitestek eredményei között az allergiás alanyok azonosításában. A pozitív SPT és RAST reakciók nem társultak a tünetek megjelenésének idejével.
A 3. és 11. betegeket (1. táblázat), akiknek a fertőzés után csak atópiás dermatitisük volt, a járóbeteg-klinikán követték nyomon, hogy megerősítsék a tehéntej pozitív kihívását. Az 1 éves követés során a tehéntej nélküli étrenden ekcémás elváltozás nem jelentkezett.
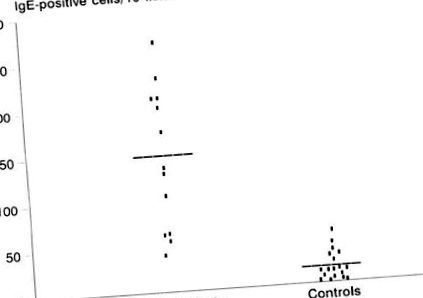
IgE-tartalmú sejtek a nyombél nyálkahártyájában. Az ételallergiás gyermekek biopsziás mintáiban az IgE-pozitív sejtek számának megoszlása (153,24 ± 83,13) szignifikánsan magasabb volt, mint a kontrollcsoporté (18,4 ± 18,90) (o 1.ábra
Az érzékenység, a specificitás, valamint a duodenális IgE-t tartalmazó sejtek számára és a szérum teljes IgE-szintjére kiszámított érzékenység, specifitás, valamint legalább egy étel iránti klinikai túlérzékenységre kiszámított értékek a 3. táblázatban találhatók. Általában az IgE- sejteket tartalmazott. Az ételallergiás gyermekek azonosításában azonban nem volt szignifikáns különbség az IgE-t tartalmazó sejtek száma és a teljes szérum IgE-szint között.
12 olyan ételallergiás gyermek közül, akiknek megemelkedett a nyombél IgE-pozitív sejtjeinek száma, kettő negatív SPT-vel és specifikus IgE-antitesttel rendelkezett a jogsértő ételekkel szemben, és egyikük normális szérum IgE-szinttel rendelkezett. Mindkét gyermek izolált késleltetett klinikai reakciókat okozott az étkeztetés után (1. táblázat).
Megállapították, hogy a tehéntej klinikai reakcióit mutató gyermekeknél a duodenális IgE-t tartalmazó sejtek száma magas, de nem abszolút diagnosztikai pontossággal rendelkezik. A tojásra klinikailag túlérzékeny gyermekeknél a duodenális IgE-pozitív sejtek érzékenysége és negatív prediktív pontossága magas volt, de a pozitív prediktív pontosság és specificitás gyenge (2. táblázat). Nem volt szignifikáns különbség az IgE-t tartalmazó sejtek száma és az SPT, illetve az élelmiszer-specifikus szérum IgE antitestek, vagy az SPT-pozitív allergén-specifikus IgE antitestek vagy a szérum IgE-szintek eredményei között a tehéntejjel szemben túlérzékeny gyermekek és tojás.
Élelmiszerallergiás gyermekeknél a nyombél nyálkahártyájában markáns gyulladásos sejtinfiltrációt figyeltek meg, amely limfocitákat, főleg plazma sejteket, polimorfokat és néhány eozinofilt tartalmaz. A hízósejtek száma 3,6 volt 10 látómezőnként. A kontroll csoportban a hízósejtek gyakorlatilag hiányoztak, az infiltráció pedig gyenge volt. Az IgE-pozitív sejteket elsősorban mononukleáris sejteknek ítélték meg. Többségüket plazma sejtként ismerték el; hízósejtek az IgE-pozitív sejtek 2,3% -át képviselték.
VITA
A vizsgálat eredményei azt mutatták, hogy az élelmiszerallergiás gyermekeknél a nyombél nyálkahártyájában az IgE-pozitív sejtek jelentősen megemelkedtek. Ezek az eredmények összhangban voltak a duodenális IgE-t tartalmazó sejtek tehéntej-allergiával való összefüggését leíró korábbi jelentésekkel (7–9). Ellenőrizetlen finn vizsgálatok (6,10,11) különböző eredményeket találtak a bélnyálkahártya helyén található IgE-pozitív sejtek tekintetében. Azonban nem könnyű összehasonlítani eredményeinket és eredményeiket az eltérő kísérleti tervezés és az alkalmazott immunhisztokémiai technikák, valamint az antiszérum-specifitás hiánya miatt, különösen 1980 előtt (18). Ezek a különbségek magyarázhatják az IgE-pozitív sejtek főleg plazma sejtek megfigyelését is. Ez a megállapítás összhangban áll néhány korábbi vizsgálattal (5,8), de eltér a többi eredménytől (19), amelyek túlnyomórészt hízósejteket mutattak.
Adataink azt mutatják, hogy a duodenális IgE-pozitív sejtek érzékenysége, specificitása és prediktív indexei hasonlóak az SPT-k és az élelmiszerek specifikus szérum IgE antitestjeihez. Az SPT-k és a tehéntejjel és a tojással szemben specifikus szérum IgE-antitestek diagnosztikai pontossága összehasonlítható volt a korábbi vizsgálatokban közöltekkel (3,4). A nyálkahártya duodenális IgE-pozitív sejtjeinek mérése nem nyújtott diagnosztikai előnyt a teljes szérum IgE-vel szemben a klinikai ételallergia előrejelzésében. Mivel az élelmiszerallergia előfordulása népességünkben magasabb volt, mint az általános populációban (20), az IgE-tartalmú sejtek normál számát hasznosnak kell tekinteni a klinikai élelmiszer-túlérzékenység kizárása érdekében. Az IgE immunreaktív sejtek számának növekedését csak úgy lehet tekinteni, hogy az élelmiszerekre adott reakcióra utal (21).
Schrander és mtsai. (8) 16 tehéntej-intoleranciával rendelkező gyermeknél meghatározták a nyombél nyálkahártya IgE-pozitív sejtjeinek diagnosztikai értékét, amelyeket immunoperoxidáz technikával festettek, és specifikus szérum IgE antitesteket, összehasonlítva a tehéntej-kihívással. Az IgE-pozitív sejtek számának specifitása és pozitív prediktív pontossága összehasonlítható volt a miénkkel, de az érzékenység alacsonyabb volt. Ezek a szerzők azonban nem írták le, hogyan hajtották végre az ételt és milyen tüneteket váltottak ki. Elvégezték az immunhisztokémiai festések kvalitatív, nem kvantitatív értékelését. Az SPT-ket nem vizsgálták.
Azoknál a gyermekeknél, akik késleltették az élelmiszerekkel kapcsolatos klinikai reakciókat, úgy tekintik, hogy az immunológiai teszteknek nincs diagnosztikai értéke (22, 23). Érdekes módon azt tapasztaltuk, hogy a késleltetett reaktorokban szignifikánsan magasabb volt a nyálkahártya duodenális IgE-pozitív sejtjeinek száma, még akkor is, ha a megsértett ételre nem emelkedett a teljes szérum IgE szint, specifikus szérum IgE antitestek vagy pozitív SPT. Így eredményeink azt sugallják, hogy nemcsak akut, hanem késleltetett reakciók is, amelyek legalább 12 órával az élelmiszer-expozíció után jelentkeznek, IgE-közvetítettek (24). Ennek a megfigyelésnek a diagnosztikai értékét azonban tovább kell tisztázni.
Egyes késleltetett reaktorokban a tünetek nem könnyen kapcsolhatók össze egy élelmiszer újbóli bevezetésével, hosszú időeltolódás vagy a betegség változó lefolyása miatt. Ezért a 3. és 11. beteget követtük nyomon (1. táblázat), hogy megerősítsük a tehéntej pozitív kihívását. Az 1 éves követés során tehéntej nélküli étrendet folytató gyermekeknél nem jelentkezett ekcémás elváltozás.
Vizsgálati populációnkban az ételallergiás gyermekek lényegesen fiatalabbak voltak, mint a kontroll gyermekek. Ez összhangban van olyan tanulmányokkal (25, 26), amelyek csecsemőkorban és kisgyermekkorban az étellel kapcsolatos mellékhatások gyakoribb előfordulásáról számoltak be. A teljes szérum IgE szint gyermekkorban növekszik (17), de a kontroll csoportban alacsonyabbnak találták. Ezért úgy gondoljuk, hogy a két csoport eltérő kora nem befolyásolta az eredményeinket.
Korábbi tanulmányok dokumentálással bizonyítékot szolgáltattak egyes ételallergiás betegek bélnyálkahártya károsodására 1) kisebb morfológiai változások a vékonybél nyálkahártyájában (27–30), 2) megnövekedett gyomor-bél permeabilitás (31–34), és 3) reakciók a gyomor nyálkahártyáján az intragasztrikus élelmiszer-behatás után endoszkópia alatt (35 Élelmiszerallergiás betegeknél a bélelváltozásokért felelős mechanizmusok azonban rosszul ismertek (36). Számos tanulmány azt jelzi, hogy azonnali túlérzékenységi reakciókról van szó. Élelmiszerallergiás gyermekeknél mind az ürülékben (37), mind a bélmosásban (38) megemelkedett IgE-szintet találtak, és a széklet eozinofil kationos fehérje koncentrációja megnő (39). Eredményeink kiterjesztik ezeket a korábbi megfigyeléseket azzal, hogy szignifikáns összefüggést mutatnak a klinikai élelmiszer-túlérzékenység és a megnövekedett nyombélnyálkahártya-IgE-pozitív hízósejtek, valamint az IgE-t termelő plazma sejtek.
Az allergén-specifikus IgE antitestek kimutatását az intoleráns betegek bélmosásaiban mind negatív SPT-k, mind élelmiszer-specifikus szérum IgE antitestek esetén szigorúan lokális IgE szintézis eredményeként értelmezték (38). Ezzel szemben bizonyos mértékig alátámasztják azt a nézetet, hogy az egész nyálkahártya immunrendszere részt vesz az atópiás betegségekben szenvedõ betegeknél (40). Sőt, kiderült, hogy a helyi bél IgE-termelés nem valószínű, hogy nagy mértékben érintett lenne, mert az IgE-pozitív B-sejtek a bél Ig-termelő sejtjeinek kevesebb, mint 2% -át képviselték (41). Megállapították továbbá, hogy a szérum IgE-koncentrációk összefüggésben vannak a bazofil IgE-receptorok számával (42). Ezekkel a megfigyelésekkel egyetértésben azt tapasztaltuk, hogy a nyombél nyálkahártya IgE-pozitív sejtjeinek száma korrelál a vér IgE-szintjével, ami szisztémás IgE-termelésre utal. Ez a gyomor-bélrendszeri panaszok esetén is igaz. Adataink a nyombél nyálkahártyáján lévő IgE immunreaktív sejtekről pozitív SPT vagy allergén-specifikus IgE antitestek hiányában nem zárják ki az IgE szigorúan lokális termelését. Alternatív megoldásként ezeket a megállapításokat az immunológiai tesztek gyenge pontosságával lehet magyarázni.
Vizsgálatunk azt jelzi, hogy a bőr, az emésztőrendszer és a légzőszervi tünetek előfordulása étkezés után IgE-közvetített reakciókkal társul a nyombél nyálkahártyájában. Megállapítottuk, hogy a duodenális IgE-pozitív sejtek magas, de tökéletlen diagnosztikai pontossággal rendelkeztek, amely összehasonlítható volt a teljes szérum IgE, SPT és élelmiszer-specifikus IgE antitestekével. Eredményeink tehát megerősítik, hogy az ételallergia diagnosztizálásának legpontosabb eszköze az allergén eliminációs étrend, majd az ételkihívás. Mindazonáltal megnövekedett IgE-tartalmú sejteket találtunk minden késleltetett reaktorban, annak ellenére, hogy egyharmaduk negatív immunológiai tesztekkel rendelkezett. Baehler és mtsai. (22) megállapította, hogy a tehéntej-fertőzés késleltetett reakcióinak egyikében sem volt pozitív SPT vagy specifikus szérum IgE antitest. Nagyobb tanulmányra van szükség annak megállapításához, hogy a késleltetett reaktorcsoportban található eredményeink diagnosztikai értékkel bírhatnak-e.
- Rendezetlen árbocsejtek és az ételallergia nyomai - 2/3 oldal - Allergiás életmód
- A túlérzékenység klinikai vizsgálata - Klinikai vizsgálatok nyilvántartása - ICH GCP
- Az élelmiszerek korai bevezetése az ételallergia megelőzésére Allergia, asztma; Klinikai immunológia teljes szöveg
- A táplálkozási őrület mennyire pontos az Ön állateledelének etetési utasításai szerint; Klinikai Táplálkozási Szolgálat
- A vastagbél nyirokcsomó göbös hiperpláziája a gyermekek viszonyában az étel túlérzékenységéhez -