A stabil angina pectoris kórélettana és kezelése
Suzanne Albrecht, PharmD, MSLIS
Klinikai író
Woodstock, Illinois
ABSZTRAKT: A miokardiális ischaemia leggyakoribb megnyilvánulása a stabil angina pectoris. A tünetek közé tartozik a mellkasban fellépő fájdalom vagy nyomásérzet, amely a bal karjába, vállába vagy állkapcsába sugározhat. A tünetek terhelés és érzelmi stressz esetén jelentkeznek, és szublingvális nitroglicerinnel enyhülnek. A kezelés célja a tünetek csökkentése vagy kiküszöbölése, valamint a szövődmények, például a szívinfarktus, a bal kamrai elégtelenség és az életet veszélyeztető ritmuszavarok megelőzése. A kezelés az életmód módosításából, a gyógyszeres terápiából és egyes esetekben a revaszkularizációból áll.
A stabil angina pectoris (SAP) a miokardiális ischaemia leggyakoribb megnyilvánulása. A szívizom ischaemia akkor fordul elő, amikor a szív oxigénigénye meghaladja a kínálatot. Három tényező határozza meg a szívizom oxigénigényét - a pulzus, a kontraktilitás és a szívizom falán belüli feszültség, ez utóbbit tartják a legfontosabbnak. 1 Az oxigénigény a pulzusszám növekedésére, a bal kamra előterhelésének vagy utóterhelésének növekedésére reagál. Magasabb diastolés térfogat növeli a bal kamra előterhelését, és a megnövekedett szisztolés vérnyomás és/vagy artériás merevség növeli a bal kamra utóterhelését és következésképpen a szívizom oxigénigényét. A szív vérellátása az ateroszklerotikus plakk felépülésével és/vagy a szívkoszorúér görcsével károsodhat. Gyakran a betegeknél mindkettő megvan. 2
PATHOPHIOLÓGIA
Az oxigént nagyobb felszíni erek (epicardialis erek), valamint intramyocardialis artériák és arteriolák juttatják a szívbe, amelyek kapillárisokká ágaznak ki. Egészséges szívben kevés ellenállást mutat a véráramlás az epicardialis erekben. Ateroszklerotikus plakkok jelenlétében a véráramlás akadályozott, de az autoreguláció folyamata bizonyos mértékben kompenzálható. Az autoreguláció a szívizom tágulása a csökkent oxigénszállításra reagálva. Az autoreguláció révén a szívbe áramló véráramlás a nagyobb igény miatt gyorsan változik. A miokardiális perfúzióban szerepet játszó legfontosabb mediátorok az adenozin (erős értágító), más nukleotidok, nitrogén-oxid, prosztaglandinok, szén-dioxid és hidrogénionok. 1 A koszorúér-véráramlás akadályai rögzíthetők, mint az érelmeszesedés, vagy dinamikusak, mint a koszorúérgörcs. Néhány betegnek mindkét jellemzője lehet, és ezt vegyes anginának nevezik. 2
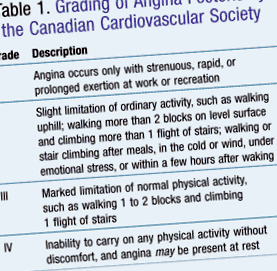
Egysejtű endoteliális réteg választja el az ér simaizomzatát a vértől. Sérült állapotban ez az érrendszeri endothelium lehetővé teszi az értágulatot és megakadályozza a trombus és a szklerotikus plakk képződését. A szívkoszorúér-endothelium szintetizálja a fibronektint, az interleukin-1-et, a szöveti plazminogén aktivátort, bizonyos növekedési faktorokat, a prosztaciklint, a vérlemezkéket aktiváló faktort, az endothelin-1-et és a nitrogén-oxidot (NO). Az NO-t az L-argininből szintetizálja nitrogén-oxid-szintáz. A NO ekkor az artériás simaizom ellazulását okozza. Az endoteliális réteg elvesztése kevesebb NO-t eredményez, és mechanikai vagy kémiai támadások vagy oxidált kis sűrűségű lipoprotein (LDL) miatt következhet be. Az endoteliális funkció javítható angiotenzin-konvertáló enzim inhibitorokkal (ACEI), sztatinokkal és testmozgással. 1 A Kanadai Kardiovaszkuláris Társaság kidolgozta az angina osztályozásának rendszerét, amely általánosan elfogadott (ASZTAL 1). 3
PROGNÓZIS
Két, a prognózist befolyásoló jellemző: az elzáródott erek száma és az érelzáródás mértéke. Az érelmeszesedéses plakkok által elzárt erek száma erősen megjósolja a mortalitást. A nulla, egy-, két- és hároméres betegségben szenvedő betegek 12 éves túlélési aránya 88, 74, 59 és 40 százalék. 4 Amikor az erek 80% -ban elzáródnak vagy nagyobbak lesznek, az érgörcs és a trombózis kockázata nagymértékben megnő. További tényezők, amelyek befolyásolják a túlélést, az életkor, a kísérő pangásos szívelégtelenség és/vagy a cukorbetegség, a dohányzás előzményei, az ejekciós frakció és a korábbi szívizominfarktus (MI). 1,4
TÜNETEK
A tünetek közé tartozik a fájdalom vagy a mellkasban fellépő nyomásérzet, amely a bal karra, vállra és állkapocsra sugározhat. A fájdalom 30 másodperctől 30 percig tarthat, és általában szublingvális nitroglicerinnel (SLNTG) enyhíti. A fájdalom vagy a kiváltó tényezők minőségének, gyakoriságának vagy időtartamának bármilyen változása instabil anginára utal, amely azonnali orvosi ellátást igényel. 1
KRÓNIKUS STABIL ANGINA PECTORIS
Bár a szakértők nem tudnak egyetérteni az SAP meghatározásában, az egyetértés az, hogy a tüneteknek legalább 2 hónapig jelen kell lenniük, és nem változhatnak súlyosságukban, jellegükben vagy kiváltó tényezőikben. Az SAP leggyakoribb oka az obstruktív koszorúér-betegség. 2
Az SAP-ot mellkasi fájdalom jellemzi, amely megterhelés vagy érzelmi stressz esetén jelentkezik. A fájdalom sugározhat a bal oldalon lévő állkapcsra, vállra és karra. A fájdalom pihenéssel csillapodhat, vagy a fájdalom enyhítésére SLNTG-re lehet szükség. Az erőkifejtéses SAP-ban szenvedő betegek gyakran súlyos vérszegénységben, hyperthyreosisban vagy más olyan állapotban szenvednek, amely befolyásolja a szívizom oxigén-kínálat-kínálat egyensúlyát. 2
Az ischaemiás epizódok általában átmeneti jellegűek és nem okoznak szívizomsejt-pusztulást. Krónikus, hosszan tartó iszkémia esetén bal kamrai diszfunkció léphet fel, és szívritmuszavarok iszkémiás epizódot követően. 1,2
A nem módosítható kockázati tényezők közé tartozik a nem, az életkor, a családtörténet, a környezeti tényezők és a társbetegség. A módosítható kockázati tényezők közé tartozik a dohányzás, a magas vérnyomás, a diszlipidémia, az elhízás, a mozgásszegény életmód, a hiperurikémia (köszvény), a stressz, valamint a progesztinek, kortikoszteroidok és kalcineurin inhibitorok alkalmazása. 1
KEZELÉS
A kezelés célja a tünetek csökkentése vagy megszüntetése, valamint a hosszú távú szövődmények, például az MI, a bal kamrai elégtelenség és az életet veszélyeztető ritmuszavarok megelőzése. Az életmód módosítását, a gyógyszereket és a szívizom revaszkularizációját mind alkalmazzák az angina kezelésében. 2
Az American College of Cardiology Foundation (ACCF) és az American Heart Association (AHA) közös irányelveket dolgozott ki. Az irányelvek az életmód módosítására, a vérnyomás-szabályozásra, a lipid- és cukorbetegség-kezelésre, valamint a farmakoterápiára vonatkoznak. 5.
Életmód módosítások
Erősen ajánlott a dohányzásról való leszokás és a másodlagos dohányzás elkerülése. A nikotinpótlás felhasználható a dohányzásról való leszokás elősegítésére. Az SAP-betegeknek továbbra is aktívaknak kell maradniuk. Ha az egyének eléggé egészségesek, az ACCF és az AHA 30-60 perc közepes intenzitású testmozgást javasol, például gyors séta a hét minden napján (minimum 5 nap). Az erőnléti edzés hozzáadása ésszerű, ha a beteg egészsége megengedi. Előfordulhat, hogy az edzésre vonatkozó előírást testreszabni kell az edzésteszt eredményei alapján. Magas kockázatú betegeknél, például olyan betegeknél, akiknek közelmúltban MI-je, revaszkularizációja vagy szívelégtelenségük van, orvosilag felügyelt szívrehabilitáció javasolt. 5.
A súlykezelést erősen javasoljuk. A cél testtömeg-index (BMI) 18,5 és 24,9 kg/m 2 között van. Ha súlycsökkenésre van szükség, a kezdeti cél az alaptömeg 5–10% -ának fokozatos csökkenése. Ha a betegnél 10% -os veszteség érhető el, további súlycsökkenést lehet megkísérelni. A derék kerülete 5
Vérnyomás-szabályozás
A magas vérnyomás megelőzésével, kimutatásával, értékelésével és kezelésével foglalkozó vegyes nemzeti bizottság (JNC 7) hetedik jelentésével összhangban a vérnyomásnak 5
Lipidkezelés
Az LDL-koleszterin (LDL-C) értéke 5 legyen
Ha a trigliceridek (TG-k) 200 és 499 mg/dl között vannak, a megcélzott nem nagy sűrűségű lipoprotein (teljes koleszterin mínusz nagy sűrűségű lipoprotein koleszterin [HDL-C]) 5
Cukorbetegség kezelése
A cukorbetegségben szenvedő betegeket 7% -os vagy annál alacsonyabb hemoglobin A1c (A1C) céllal kell kezelni. A beteg életkorától, a hipoglikémia kórtörténetétől, az érrendszeri szövődmények és/vagy társbetegségek jelenlététől függően a 7% és 9% közötti A1C érték ésszerű. A kockázati tényezők módosítását (pl. Fizikai aktivitás, testsúly-szabályozás, vérnyomás-szabályozás, lipid-kezelés) agresszíven meg kell kezdeni és fenntartani kell. A roziglitazont SAP-ban szenvedő cukorbetegeknél nem szabad elkezdeni. 5.
Farmakológiai terápia
Antikoagulánsok/vérlemezke-gátlók: Ha nincs ellenjavallat, naponta 75-162 mg aszpirint kell kezdeni és a végtelenségig folytatni kell. Ha az aszpirin ellenjavallt vagy nem tolerálható, klopidogrél alkalmazható. A dipiridamol nem ajánlott SAP betegeknél. Jelenleg nincs bizonyíték arra, hogy az antikoaguláns terápia további előnyökkel járna, és antikoagulánsok alkalmazása nem ajánlott. 5.
Renin-angiotenzin-aldoszteron rendszer blokkolók: Hipertóniában, cukorbetegségben, krónikus vesebetegségben vagy ≤40% bal oldali kilökődési frakcióban szenvedő betegeket ACEI-vel kell elkezdeni, kivéve, ha ez ellenjavallt. Az ACEI-k blokkolják az angiotenzin I átalakulását angiotenzin II-vé (vazokonstriktor). Az érszűkület gátlása csökkenti a bal kamra előterhelését és az utóterhelést is. 2 ACEI-k alacsonyabb kockázatú betegeknél is alkalmazhatók. Angiotenzin receptor blokkolók (ARB) alkalmazhatók olyan betegeknél, akik nem tolerálják az ACEI-ket. Az ACEI és az ARB kombinációs terápia lehetőség a bal kamrai szisztolés diszfunkció (a bal kamra kontraktilitásának csökkenése) miatt szívelégtelenségben szenvedő betegeknél. 5.
Bétablokkolók: Ellenjavallat hiányában a BB-ket minden olyan betegnél el kell kezdeni, akiknek MI-je vagy akut koszorúér-szindróma volt. 5 BB csökkenti az oxigénigényt a pulzus, a vérnyomás, a szívizom kontraktilitásának és a bal kamrai utóterhelés csökkentésével. 1,2 Ezek a szerek az edzés anginában szenvedőknél is javítják a testtűrést. A BB-k hatékonyabban csökkentik a néma ischaemiás epizódokat és a kora reggeli ischaemiát, és hatékonyabban javítják a MI utáni mortalitást, mint a nitrátok és a kalciumcsatorna-blokkolók (CCB-k). 1 Normál bal kamrai funkciójú betegeknél a BB terápiát 3 évig kell folytatni. Bal kamrai diszfunkcióval rendelkező betegeknél (ejekciós frakció ≤40%) karvedilollal, metoprolollal vagy bizoprolollal végzett BB-kezelést kell kezdeni, és hosszú távú BB-kezelés fontolóra vehető bármely koszorúér- vagy más érrendszeri betegségben szenvedő betegnél. 5.
Beta1-szelektív BB-ket kell használni, szem előtt tartva, hogy nagy dózisban elveszítik szelektivitásukat. Ide tartoznak a metoprolol, atenolol, bizoprolol és nebivolol. 6 A harmadik generációs BB-k további védelmet nyújtanak. A karvedilol perifériás értágulatot okoz az alfa1-adrenerg receptor blokád révén, és jó választás a pangásos szívelégtelenségben szenvedő betegek számára. A nebivolol nagyobb szelektivitással rendelkezik a béta1 receptor iránt, mint a bizoprolol, metoprolol és karvedilol. A Nebivolol perifériás értágulatokat is indukál az NO felszabadulásának stimulálásával. A mechanizmus, amellyel ez történik, valószínűleg a béta3-receptor stimuláción keresztül történik. A béta1-receptor blokád és a béta3 stimuláció ezen kombinációja bizonyítottan növeli az inzulinérzékenységet, míg más BB-k károsítják az inzulinérzékenységet. A Nebivolol jelenleg csak magas vérnyomás esetén javallt, és nem vizsgálták anginás vagy nemrégiben MI-ben szenvedő betegeknél. 7
Kalciumcsatorna-blokkolók: A CCB-k csökkentik az oxigénigényt a vérnyomás, a kontraktilitás és az utóterhelés csökkentésével. 2 Ez az arteriolák és a koszorúerek értágításával érhető el. 1 A CCB-k jó jelöltjei azok, akik nem tolerálják a BB-ket, és azok, akiknél anginaváltozat vagy perifériás érrendszeri betegség van. 1,2 CCB-t óvatosan kell alkalmazni szívelégtelenségben szenvedő betegeknél. 2 A nondihidropiridin CCB-k, a diltiazem és a verapamil első vonalbeli terápiaként alkalmazhatók, ha a BB-k ellenjavallt. CCB-k hozzáadhatók a BB-sémához is, ha nincs elég válasz. 5.
Nitrátok: A nitrátok használhatók mind akut rohamokra, mind profilaxisra. 1 Vasodilatációval és a bal kamra előterhelésével csökkentik az oxigénigényt. 2 Az SLNTG 3 percen belül tüneti enyhítést nyújt a betegek körülbelül 75% -ának. Az adag 0,3 vagy 0,4 mg. A betegnek ülnie kell, amikor SLNTG-t szed. Ha 5 perc elteltével nincs enyhülés, az adagot meg kell ismételni legfeljebb három tabletta erejéig. Ha 15 perc elteltével a beteg továbbra is fájdalmat érez, azonnal orvoshoz kell fordulnia. Az SLNTG profilaktikusan is alkalmazható, ha a páciens megerőltető tünetekkel számol. A betegnek 5-10 perccel az aktivitás előtt kell bevennie, és körülbelül 30-40 percig tart. Az SLNTG káros hatásai közé tartozik a poszturális hipotenzió, fejfájás, kipirulás, reflexes tachycardia és esetenként hányinger. A beteget tanácsosnak kell lennie, hogy a nyelv alatti tablettákat eredeti tartályában tartsa, hogy megőrizze a hatékonyságot, és 6-12 hónap után cserélje ki őket. 5.
Mivel a nitroglicerin felezési ideje 1–5 perc, a profilaxishoz nyújtott hatóanyag-leadású készítményekre van szükség. 1 Ezek a hosszabb hatású készítmények növelhetik a testtűrést is. 2 A tartósan felszabaduló nitrátok azoknak a betegeknek jóak, akiknek angináját vazospasmus jellemzi. Általában BB-vel adják őket, ha a monoterápia nem elegendő. Lehetségesek ezek is, ha a beteg nem tolerálja a BB-t. 1 Mivel a tolerancia hosszan tartó nitráthasználattal alakul ki, a betegeknek 24 óránként 8–12 órás nitrátmentes periódust kell kapniuk. 2
Ranolazin: A ranolazint 2006 januárjában hagyták jóvá krónikus angina kezelésére. A jelenlegi irányelvek ranolazin-terápiát javasolnak a BB helyett, ha a BB-k ellenjavallt vagy nem tolerálhatók. A ranolazin akkor is hozzáadható a BB-hez, ha a BB monoterápia nem elegendő. 5 A ranolazin nem csökkenti a vérnyomást vagy a pulzusszámot; gátolja a késői nátriumáramot, ezáltal csökkenti az intracelluláris nátrium- és kalciumfelhalmozódást. 8.
A nátrium beáramlásának két fázisa van a kamrai akciós potenciál alatt - egy erősebb fázis, amely csak néhány milliszekundumig tart, és egy gyengébb fázis, amely több száz milliszekundumig tart. Ezt az utolsó gyenge fázist késői nátrium áramnak nevezzük. Annak ellenére, hogy a késői nátriumáram nátriumárama nagyon gyenge - a korai fázisnak csupán 1–2% -a, mivel 50–100-szor hosszabb ideig tart -, a két fázis össznátrium-beáramlása közel azonos. A késői nátriumáram csökkentésével a teljes nátriumterhelés körülbelül fele csökken. 9.
A nagyobb nátrium beáramlás intracelluláris kalcium túlterhelést eredményez, mivel a nátrium-kalcium cserén keresztül fokozott a kalcium beáramlás. Az angina gyakran az intracelluláris nátrium növekedésével jár, ami az intracelluláris kalcium növekedését eredményezi. A miokardiális sejtek kalcium-túlterhelése az oxigénigény és az elektromos instabilitás növekedésével jár. Végső soron előfordulhat szívizomsejt-sérülés és halál. 1 A késői nátriumáram gátlásával a ranolazin növeli az oxigénellátást és csökkenti az oxigénigényt. 2 A ranolazin az A1C kismértékű csökkenésével is jár, bár nem tekinthető a cukorbetegség kezelésének. 8.
A ranolazint az angina másodlagos kezelésére kell alkalmazni, ha más gyógyszerek nem megfelelőek. 1 Mivel a ranolazint főként a CYP3A metabolizálja, ezért nem szabad együtt adni erős CYP3A inhibitorokkal (pl. Ketokonazol, klaritromicin, nefazodon, ritonavir vagy nelfinavir) vagy induktorokkal (pl. Rifampin, fenobarbitál, karbamazepin, fenitoin vagy orbáncfű) ). A ranolazin májcirrhosisban szenvedő betegeknél is ellenjavallt. A ranolazin szedése során a QT-intervallum megnyúlhat. A gyakori mellékhatások közé tartozik a szédülés, fejfájás, émelygés és székrekedés. 8.
KÖVETKEZTETÉS
Az SAP a szívizom oxigén kínálatának és keresletének egyensúlyhiányából ered. Az SLNTG-t akut rohamokra vagy a várható terhelési tünetek megelőzésére használják. Fontos tanácsadási pontok közé tartozik az SLNTG megfelelő használata (pl. Ülve maradjon a bevétele után és közvetlenül utána is), az eredeti tartályában való tárolás szükségessége, valamint orvoshoz kell fordulni, ha 15 tablettában három tabletta után nincs tüneti enyhülés. percek.
A gyógyszerésznek tanácsot kell adnia a betegeknek a profilaktikus gyógyszerek alkalmazásában. A betegeket figyelmeztetni kell arra, hogy ezek a gyógyszerek nem állítanak le akut rohamot, és állandóan SLNTG-vel kell rendelkezniük. Az SLNTG 6-12 havonta történő cseréje kritikus fontosságú, és ellenőrizni kell a betegek betartását. A betegeket ki kell oktatni a módosítható kockázati tényezőkről, ideértve a dohányzásról való leszokást, a nagyobb fizikai aktivitást, valamint a magas vérnyomás, a diszlipidémia és a cukorbetegség kezelésének fontosságát. A gyógyszerésznek minden SAP-betegnek éves influenzaoltást is ajánlania kell az aktuális ACCF/AHA irányelvek szerint. 5.
HIVATKOZÁSOK
- Trimix - ED kezelési floridai hormon- és wellnessközpont
- A HIV kezelésére szolgáló gyógyszerek kombinációinak súlygyarapodásának, nem pedig egyetlen gyógyszernek, a törekvés középpontjában kell állnia
- A felesleges bőr felesleges kezelésének vágása Mesna, Gregory ()
- Melyek a legjobb kezelési lehetőségek az Ön számára Néhány irányelv a PCOS kezeléséhez
- Az igazság a vény nélkül kapható tesztoszteron kezelésről BodyLogicMD