Endobronchialis tuberkulózis: Ritka bemutatás
Közzétett: 2020. május 8. (előzmények megtekintése)
DOI: 10.7759/healus.8033
Idézd ezt a cikket: Kassam N M, Aziz O M, Somji S és mtsai. (2020. május 8.) Endobronchialis tuberkulózis: Ritka prezentáció. Cureus 12 (5): e8033. doi: 10,7759/healus.8033
Absztrakt
Az endobronchiális tuberkulózis (EBTB) a tracheobronchiális fa Mycobacterium tuberculosis fertőzése. Fiatal nőstények között gyakori. A beteg lázzal, köhögéssel, zihálással jelentkezhet, alkotmányos tünetekkel vagy anélkül. Diagnosztikai dilemmaként jelenik meg, mivel a beteg köpetkenetje hamis negatív lehet. A CT-vizsgálat rendellenességet vagy endobronchialis elváltozást mutathat vagy nem. A bronchoszkópia bronchoalveoláris mosással és biopsziával kínál diagnosztikai választást. Egy fiatal immunokompetens ázsiai nő esetéről számolunk be, akiről kiderült, hogy endobronchialis patológiát mutat, ami diagnózishoz és időben történő terápiához vezet.
Bevezetés
Esetismertetés
Egy 17 éves immunkompetens ázsiai nő, társbetegség nélkül, az ED-nek hemoptysis akut megjelenésének panaszaival (50-75 ml) panaszkodott. Nem számolt be arról, hogy láz, hidegrázás vagy szigor fordult volna elő. A beteg tagadta a légszomjat, a mellkas szorítását, a nem szándékos fogyást vagy az éjszakai izzadást. Nem volt kapcsolata senkivel, akiről ismert vagy feltételezhető, hogy tuberkulózisban szenved.
A klinikai vizsgálat során vékony volt, jól orientált és kényelmesen feküdt a vizsgálati ágyon. Az általános fizikális vizsgálat enyhe sápadtságot mutatott ki, cyanosis, klubütés vagy perifériás lymphadenopathia jelei nélkül. A légzési aránya 18 légzés/perc volt. A légzőrendszer vizsgálata során a páciensnek csökkent a taktilis vokális fremitusa a bal és középső lebenynél. Auszkultáláskor hörgő légzési hangok voltak kifejezett krepitációval a bal oldalon a közepétől az alsó zónáig. A fizikális vizsgálat többi része a normál keretek között volt.
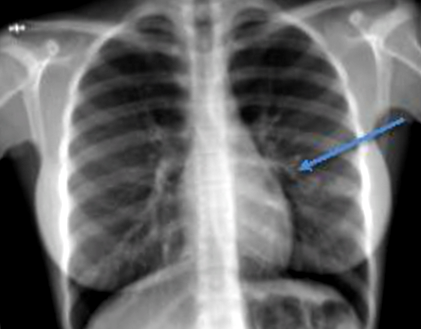
Laboratóriumi vizsgálatai során kiderült, hogy a fehérvérsejtek száma normálisan alacsony, a limfociták százalékos száma pedig 23,9%. A kezdeti hemoglobin (Hb) 10 mg/dl volt normocitikus normokróm képpel. Máj- és vesefunkciós tesztjei, valamint az eritrocita szedimentációs aránya (ESR) és a szérum adenozin-deamináz (ADA) a normális tartományba esett. A saválló bacillusok (AFB) és a GeneXpert foltos és reggeli köpetvizsgálata negatív volt, a Gram-folton kevés Gram-pozitív kokcsot láttak. A mellkas röntgen nem homogén cisztás és noduláris infiltrátumokat mutatott a bal középső zónában (1. ábra).
1. ábra: Mellkas röntgen, amely nem homogén cisztás és noduláris infiltrátumokat mutat a bal középső zónában.
A mellkas CT-vizsgálata göbös infiltrátumokat mutat a jobb tüdőben, őrölt üveg opacitással (2. ábra) és foltos noduláris infiltrátumokat mutat a bal tüdőben, valamint vontatási bronchiectasis (3. ábra).
2. ábra: A mellkas CT-vizsgálata csomós infiltrátumokat mutat a jobb tüdőben, csiszolt üveg opacitással.
3. ábra: Patchy nodularis infiltrációk a bal tüdőben, valamint a vontató bronchiectasis.
Végül bronchoszkópiát hajtottak végre, amely jelentős vérzést mutatott endobronchialis tumor jelenlétében a bal alsó lebenyben (4. ábra). A biopszia nem mutatott ki rosszindulatú daganatot vagy granulomát, míg a Ziehl-Neelsen festés ismét negatív volt az AFB esetében. A bronchoalveoláris mosási minta pozitív volt az AFB-re, a nukleinsav-amplifikáció pedig a GeneXpert alkalmazásával alacsony pozitív volt a M. tuberculosisra nézve, és rifampicin-rezisztenciát nem tapasztaltunk. A Löwenstein-Jensen táptalajon végzett tenyésztés szintén megerősítette az M. tuberculosis komplex jelenlétét.
4. ábra: Endobronchialis tömeg a bal alsó lebenyben.
Amíg munkájára várt, empirikusan tüdőgyulladásként kezelték különféle antibiotikumokkal járóbetegként, amelyre nem mutatott túl kedvező választ. A beteget standard tuberkulózisellenes kezelésben kezdték el izoniaziddal, rifampicinnel, etambutollal és pirazinamiddal a nemzeti standard kezelési irányelvek szerint. Egy hónap múlva a beteg állapota folyamatosan javult. Ezt követően elbocsátották, és szorosan követték nyomon a klinikán, ahol jelentős javulásról számolt be, további hemoptysis epizódok nélkül. A beteg a kezelés során tagadta a légzési nehézségeket és a bronchiális szűkület klinikai jellemzőit.
Vita
Az EBTB jelentett incidenciája az M. tuberculosis összes esetének 5,8% -a és 30% -a között mozog [7]; Az esetek többségében 35 évesnél fiatalabbak voltak, és a gyermekek nagyobb kockázatot jelentenek az EBTB kialakulására és magasabb a női túlsúly [8–9]. Az idős, tbc-ben szenvedő betegek közül 15% -uknál találtak EBTB-t [10]. Az EBTB diagnózis továbbra is kihívást jelent, és gyakran alul diagnosztizálják, mivel a fibrooptikus bronchoszkópiát általában nem minden tuberkulózisban szenvedő betegnél végzik [11].
Az EBTB klinikai megnyilvánulására vonatkozóan is korlátozott adatok állnak rendelkezésre. A leggyakoribb tünet az ugató köhögés; mégis ez egy nem specifikus tulajdonság, és a mellkasi fájdalom, a vércsíkos köpet, az általános gyengeség, a légszomj és a láz is; a tüdő tuberkulózisban szenvedő betegeknél a tünetek hosszabb időtartama a fő előrejelzője az egyidejű EBTB-nek [9]. Az endobronchialis tömegű betegeknél bizonyos esetekben lokalizált sípolás vagy rhonchi keverhető össze a bronchiális asztmával. Ritka esetekben a betegek felköhögték a hörgőporc töredékeit [4, 12].
A mellkasi röntgenfelvétel normális lehet az EBTB-ben szenvedő betegek körülbelül 10% -20% -ánál [11]. Az EBTB-ben a mellkas röntgenfelvételének leggyakoribb rendellenessége a parenchymás infiltrátumok jelenléte vagy a konszolidáció az érintett lebenyben, ahogy ez a betegünk esetében történt . Egyéb megállapítások is jelen lehetnek, például a hörgőszűkület következtében kialakuló szegmentális vagy lebeny összeomlás [4, 13].
A radiológiai diagnózist tekintve a nagy felbontású számítógépes tomográfia (HRCT) jobbnak bizonyult a mellkas röntgenfelvételeknél és a standard CT-nél, amely nemcsak a betegség lokalizálásában, hanem a parenchymás betegség értékelésében is segít. Különböző elvégzett tanulmányok szerint az EBTB HRCT általi értékelése több mint 95% -os érzékenységet mutat [14-15]. Ezért meg kell kísérelni az EBTB kizárását minden endobronchialis elváltozás esetén. A bronchoszkópia és a biopszia kötelező az EBTB diagnosztizálásához, bár az EBTB diagnosztizálásához szükséges biopsziák hozama 30% és 84% között mozog [2, 10]. A hisztopatológiai leletek elősegítik a korai diagnózist és a kezelés azonnali megkezdését [16]; ez minden bizonnyal nem volt olyan esetünkkel, amikor a diagnózist a broncho alveoláris átmosás tenyésztése és nukleinsav-amplifikációja igazolta. A tüdőfunkciós teszt (PFT) restriktív tüdőbetegség-mintát mutat az EBTB-ben szenvedő egyének között. Betegünknél nem végeztek PFT-t [2, 17-18].
Az EBTB gyakori szövődményei a hörgő szűkület és a szűkület kialakulása, szerencsére ez a jelenség nem alakult ki betegünknél. A szűkület végzetes lehet, és légzési kompromisszumhoz vezethet, ha nagyobb légutak érintettek; a postobstruktív bronchiectasis következményként is megnyilvánulhat [2]. Chung és Lee az EBTB-t hét különböző altípusba sorolta: aktív kaszálás, ödémás hiperémiás, fibro-stenotikus, tumoros, szemcsés, fekélyes és nem specifikus hörghurut. A granulációs szövet képződése a fő tényező, amely osztályozza az altípusokat, bár bármelyik altípus átalakulhat másikká a betegség progressziójától vagy gyógyulásától függően [11, 19].
Az EBTB kezelése megegyezik a pulmonalis tuberkulózissal [2, 18]. Ez négy elsődleges gyógyszer rögzített adagolási rendjét foglalja magában, amelyek közé tartozik: izoniazid, rifampicin, etambutol és pirazinamid az első két hónapban, majd a napi izoniaziddal és a rifampicinnel folytatott kezelés további négy hónapja. Beszámoltak a kortikoszteroidokkal történő gyulladáscsökkentő hatásokról, amelyeket azonban nem alkalmaztunk páciensünknél. Gyógyszerrezisztens esetekben a kezelést az érzékenység eredményein kell alapulnia.
A beteg betegség lefolyása a hisztopatológiai eredményektől függ. A fekélyes mintázat a legkevésbé tapasztalt forma, míg az aktív kaszálás a leggyakoribb altípus. Az intervenciós bronchoszkópia kialakulóban lévő terápia, és a refrakter esetekben műtétet fontolgatnak [2, 4].
Következtetések
Az endobronchialis tuberkulózissal főleg fiatal nőstényeknél találkozhatunk, mint páciensünknél. Továbbra sem diagnosztizált, mivel az AFB kenet negatív, és diagnosztikus bronchoszkópiát nem végeznek rendszeresen ezeknél a betegeknél, főleg a fejlődő országokban. Ennek ellenére a tuberkulózis elleni terápia továbbra is az első választás. A hegesedés és a szűkület enyhítésére bronchoszkópos úton történő beavatkozási eljárás lézerrel, argonnal és stentelhelyezéssel a hegek és a szűkület enyhítésére szolgál, és a műtéti eljárás a refrakter esetek utolsó lehetőségeként van fenntartva. A klinikusoknak ébereknek kell lenniük azoknál a betegeknél, akiknek AFB-kenetje negatív, tünetei vannak és lokalizált sípolás jelentkezik; a bronchoszkópiát figyelembe kell venni azokban a kiválasztott esetekben.
- Charcot-Marie-Tooth betegség - NORD (Nemzeti Ritka Rendellenességek Szervezete)
- Fascioliasis - NORD (Ritka Rendellenességek Országos Szervezete)
- Gyermekkori bronchiális tuberkulózis jelentés egy esetről és irodalmi áttekintés - Hu - Journal of
- Kemoterápia és a tuberkulózis diagnózisa - ScienceDirect
- Tájékoztató táblázatok Általános tuberkulózis-információk a munkaadók számára a nem egészségügyi ellátás területén TBCC