Új megközelítések az interstitialis cystitis/hólyagfájdalom szindróma kezelésében
Amber Jerauld, PharmD, BCACP
Ambuláns ellátás Klinikai gyógyszertár szakorvos
UHS kórházak
Johnson City, New York
Lyndsay Wormuth, PharmD, BCACP
Ambuláns ellátás Klinikai gyógyszertár szakorvos
PGY-1 Gyógyszertár Rezidens Program Megbízott
UHS kórházak
Johnson City, New York
Brent Carlson, PharmD, BCPS, BCCCP
Kritikus gondozású klinikai gyógyszerészeti szakember
PGY-1 gyógyszertári rezidens programigazgató
UHS kórházak
Johnson City, New York
US Pharm. 2016; 41 (9): 29-33.
ABSZTRAKT: Az intersticiális hólyaghurut/hólyagfájdalom-szindróma (IC/BPS) a hólyag krónikus állapota, amely fájdalmat vagy kellemetlenséget okoz fertőzés vagy más azonosítható ok hiányában. Az IC/BPS pontos etiológiája ismeretlen, ami vitát eredményez a kezeléssel kapcsolatban. Az Amerikai Urológiai Szövetség iránymutatása lépésenkénti megközelítést javasol a kezelési lehetőségek kiválasztásában, a beteg jellemzői és a tünetek súlyossága alapján. Mivel ennek az állapotnak a megértése nehéz, a terápia célja a tünetek enyhítése és az életminőség javítása.
Az intersticiális hólyaghurut (IC) és a hólyagfájdalom-szindróma (BPS) vagy a fájdalmas hólyag-szindróma olyan kifejezések, amelyeket együttesen használnak a hólyag fájdalmával vagy kellemetlenségével járó krónikus állapot leírására, amelyek jelentős hatással lehetnek az életminőségre. A krónikus hólyagfájdalmat történelmileg úgy nevezik interstitialis cystitis; mivel azonban nincs egyértelmű bizonyíték arra, hogy a húgyhólyag-gyulladás (hólyaghurut) részt venne a patofiziológiában, vagy hogy az állapot a hólyag közti szakaszok rendellenességeivel lenne összefüggésben, azt gondolták, hogy rosszul nevezik meg. 1 A BPS kifejezést önmagában nem használják, mivel a korábbiakban arra törekedtek, hogy az IC-t legyengítő egészségi állapotként azonosítsák, ezért folytonossági okokból IC/BPS.
HÁTTÉR
Viták vannak az IC/BPS kezelésével kapcsolatban, nincs egyértelmű egyetértés az optimális kezeléssel kapcsolatban. 1 Az IC/BPS tünetei a betegek szerint változnak, az állapot meghatározása és az eredmények mérésének módja is változó. Hiányzik a randomizált, kontrollált vizsgálatok sem. 2 Az Amerikai Urológiai Szövetség (AUA) irányelve meghatározza az IC/BPS-t „kellemetlen érzésként (fájdalom, nyomás, kényelmetlenség), amelyet a húgyhólyaggal kapcsolatosnak vélnek, és amely a hathetesnél hosszabb ideig tartó alsó húgyúti tünetekkel társul. fertőzés vagy más azonosítható ok hiánya. ” 3
Az IC/BPS becsült prevalenciája az alkalmazott módszertől függően változhat. Az IC/BPS gyakoribb a nőknél, és egy friss becslés szerint a nő-férfi arány 10: 1. 1 A kaukázusiaknál is gyakoribb, mint más fajokban. 1 Az Egyesült Államokban a felnőtt nők körében a becsült prevenció 2,7–6,53%. 3 Az IC/BPS-t gyakran más fájdalomállapotokban, például allergiában, fibromyalgiában vagy irritábilis bél szindrómában szenvedő betegeknél észlelik. 4 A National Institutes of Health (NIH) 2012-es kiadványa szerint, Urológiai betegségek Amerikában, a ≥65 éves Medicare-kedvezményezettek éves költségei a gyógyszerköltségek nélkül 249 160 233 USD voltak (specifikus és nem specifikus IC együttesen). 5.
Az ajánlott kezelési megközelítés diagnosztikai kritériumok alkalmazása az állapot azonosítására, és lépésenkénti módszerrel segíti a legjobb terápiás lehetőségek kiválasztását a beteg egyedi jellemzői és tüneteinek súlyossága alapján. Az AUA közzétette az IC/BPS diagnózisának és kezelésének irányelveit; ugyanakkor hangsúlyozzák, hogy ez iránymutatás, és nem mereven értelmezhető. 3
PATOGENEZIS
Az IC/BPS etiológiája és patogenezise nem jól ismert. Ennek a betegségnek a megjelenéséhez számos tényező vezethet, és többféle mechanizmust javasoltak. Urotheliális rendellenességeket találtak IC/BPS esetekben, beleértve az autoimmun vagy immunológiai választ, amely specifikus antigének megváltozott hólyaghám expresszióját, a glikozaminoglikán (GAG) réteg változását és a megváltozott citokeratin profilt okozta. 1,6 A GAG réteg segít megvédeni a hólyagot a felületi irritálóktól, így ha megváltozik, az irritáló anyagok szivároghatnak a vizeletből a hólyag szövetébe, ami fájdalmat és gyulladást okozhat. Bizonyos esetekben a hólyagfal heges vagy petechialis vérzéseket mutat glomerulációk. Az IC/BPS esetek körülbelül 10% -ában Hunner-elváltozások vagy törött bőrfoltok vannak a hólyag falán. 7
Egyes információk arra utalnak, hogy az ételek és italok, például alkohol, koffein, citrusfélék, paradicsom és fűszeres ételek súlyosbíthatják a tüneteket; ez azonban betegenként változó. 8.
TÜNETEK
A leggyakoribb tünet a hólyag kitöltésével járó kellemetlen érzés növekedése és az ürítéssel járó megkönnyebbülés. 1 Egyéb tünetek, amelyek jelen lehetnek: vizelési sürgősség, nappali gyakoriság, fájdalom, nokturia, fájdalmas ürítés, suprapubusos fájdalom, perineális fájdalom, hólyaggörcsök érzése, szeméremnyomás, dyspareunia, durva hematuria és depresszió. Sok beteg életminőségének romlását, valamint az otthoni és a munkahelyi tevékenység megzavarását tapasztalja. 1,3
DIAGNÓZIS
A diagnózis a beteg kórtörténetének és a kapcsolódó állapotok összegyűjtéséből, fizikális vizsgálatból és vizeletvizsgálatból áll. Cisztoszkópia alkalmazható más etiológiák kizárására, de nem szükséges az IC/BPS diagnózisának felállításához. Használható más állapotok azonosítására vagy kizárására, és akkor kell elvégezni, ha a betegek hematuria-t tapasztalnak. A cisztoszkópia azonosíthatja a strukturális elváltozásokat vagy az intravesicalis idegentestet is, segít meghatározni a betegek egy kis csoportját, amely részesülne a cisztoszkópos kezelésből. 3,7
Validált tünetskálákat dolgoztak ki az IC/BPS súlyosságának és a klinikai előrehaladás értékeléséhez, de ezek nem segítenek megkülönböztetni az IC/BPS-t más körülményektől. Számos skálát alkalmaztak, beleértve az IC tünet- és problémamutatót, a genitourináris fájdalom indexet és a kismedencei fájdalom és sürgősség/gyakoriság (PUF) kérdőívet. 1,3,9
A fertőzést és a hematuriát ki kell zárni, ezért mikroszkópos vizeletvizsgálatot kell végezni minden olyan betegnél, akinek gyanúja van IC/BPS-ről. Meg kell mérni a posztvoid maradék vizeletmennyiséget is. 3
KEZELÉSI OPCIÓK
Mivel az etiológiát és a patogenezist nem ismerjük jól, és nincs gyógyító kezelés, a kezelés célja a tünetek enyhítése az életminőség javítása érdekében. Az interstitialis cystitis adatbázis vizsgálata kimutatta, hogy nincs olyan kezelés, amely következetesen hatékony lenne a megkönnyebbülés érdekében. Ebben a vizsgálatban 581 nő volt IC/BPS-ben, akik 183 különböző típusú kezelésen estek át a követési időszak alatt, és egyetlen tanulmány sem volt sikeres a vizsgálatban résztvevők többségében. 10.
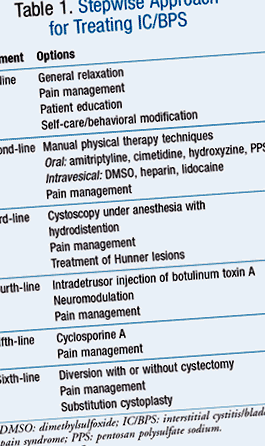
Az IC/BPS-et lépésenként kezelik, és a kezeléseket a káros hatások kockázata és a kezelés invazivitása alapján azonosítják (ASZTAL 1). A menedzsment megközelítései a növekvő kockázat sorrendjében vannak szervezve, és a klinikusoknak át kell lépniük az egyik szintről a másikra, ha a kevésbé kockázatos megközelítés kudarcot vallott, vagy hatástalannak találták. 3
Első sor
A kezdeti kezelésnek a tünetek súlyosságán, a klinikus megítélésén és a beteg preferenciáin kell alapulnia. A betegeket tanácsokkal kell ellátni a kezelés kimenetelével kapcsolatos ésszerű elvárásokkal kapcsolatban. Az első vonalbeli kezelési lehetőségek a betegképzésből, az öngondoskodás/viselkedésmódosításból, az általános relaxációból és a stresszkezelésből, valamint a fájdalomkezelésből állnak. 3
Betegképzés a húgyhólyag normális működéséről, az IC/BPS-ről ismert és nem ismert tényezőkről, a rendelkezésre álló kezelési lehetőségek kockázatáról és előnyeiről, arról, hogy egyetlen betegséget sem találtak hatékonynak a betegek többsége számára, és hogy az elfogadható tünetek kontrollja megkövetelheti a tünetek kezelésének megkezdése előtt több lehetőség (beleértve a kombinált terápiát is) kísérlete rendkívül fontos. 3
A viselkedésmódosítás és az öngondoskodási gyakorlatok szintén fontos oktatási szempontok. Ez magában foglalhatja a vizelet térfogatának vagy koncentrációjának megváltoztatását a hidratáció vagy a folyadék korlátozásának növelésével; helyi hőt vagy hideget alkalmazunk a perineum vagy a hólyag felett; kerülje az ismerten irritáló ételeket; eliminációs étrend kipróbálása annak meghatározása érdekében, hogy mely ételek járulhatnak hozzá; OTC termékek (például piridium, táplálékgyógyszerek, kalcium-glicerofoszfát) használata; elme-test stratégiák a fellángolások kezelésére (pl. meditáció, képek); medencefenék izomlazítása; és hólyagképzés. 3
Ezek a stratégiák hatékonynak bizonyultak az Országos Cukorbetegség és Emésztőrendszeri és Vesebetegségek Intézetének (NIDDK) vizsgálata szerint, amely a kezelés előtt még nem kezelt IC/BPS betegekre összpontosított. 11 Ebben a vizsgálatban a betegek standardizált oktatási és viselkedésmódosító programot (EBMP) teljesítettek. Az EBMP-vel és placebo csoporttal kirendelt betegek (n = 136) 45 százaléka jelentősen vagy mérsékelten javult a globális válaszértékelés során. 11.
Egy másik első vonalbeli kezelési lehetőség az általános relaxáció és a stressz kezelése. A jógát, az akupunktúrát és a hipnózist változó eredménnyel alkalmazták. 3
Második sor
A második vonalbeli kezelési lehetőségek megfelelő manuális fizikoterápiás technikákból állnak; orális szerek, például amitriptilin, cimetidin, hidroxi-zin vagy pentozán-poliszulfát-nátrium (PPS) (2. TÁBLÁZAT); intravesicalis terápiák, beleértve a dimetil-szulfoxidot (DMSO), heparint vagy lidokaint; és a fájdalom kezelése. 3
Amitriptilin: Egy randomizált, kontrollált vizsgálat szerint az orális amitriptilin, egy triciklikus antidepresszáns (TCA), magasabb volt a placebónál, ha napi 25 mg-ról 100 mg-ra titrálták több héten keresztül, tolerálható módon. Az amitriptilin klinikailag szignifikáns javulást mutatott a fájdalomban és a sürgősségi intenzitásban a placebóval összehasonlítva (P 12 Ha az IC/BPS kezelésére TCA-t alkalmaznak, fontos, hogy alacsony dózissal kezdjék és lassan titrálják, és a betegeket meg kell oktatni, hogy több hétbe telhet, mire ez előnyös. 3
Cimetidin: Egy hisztamin2-receptor antagonistát (H2RA), a napi kétszer 400 mg cimetidint találtak statisztikailag szignifikánsnak a placebo szempontjából a fájdalom és a nokturia teljes tüneteinek javításában 3 hónap után egy randomizált, kontrollált vizsgálatban. Két másik megfigyelési vizsgálat volt (300 mg naponta kétszer vagy 200 mg naponta háromszor), amelynek eredményeként a betegek 44-57% -a számolt be a tünetek klinikailag szignifikáns javulásáról. Jelentős káros hatásokat nem jelentettek. 14,15 Hiányoznak a hosszú távú nyomon követési adatok, és köztudott, hogy a cimetidin sok más gyógyszerrel kölcsönhatásba léphet.
Hidroxi-zin: Vegyes adatok állnak rendelkezésre a hidroxi-zin IC/BPS kezelésére történő alkalmazásával kapcsolatban. Volt egy randomizált, kontrollos vizsgálat, amelynek eredményeként a kezelési csoportban a betegek 23% -ánál klinikailag szignifikáns javulás tapasztalható a fájdalom és a sürgősség terén, szemben a placebóval kezelt csoport 13% -ával 6 hónapos időszak alatt. Ez a különbség nem volt statisztikailag szignifikáns. A betegeket napi 10 mg-mal kezdték, és néhány héten át napi 50 mg-ra titrálták. Némi javulás volt megfigyelhető egy megfigyelési vizsgálatban, amelyben a betegeket napi 25 mg hidroxi-zinnal kezdték, és több héten keresztül napi 75 mg-ra titrálták. 17 Ez a tanulmány a betegek 92% -ánál számolt be a vizelet tüneteinek klinikailag jelentős javulásáról. Megjegyzendő, hogy ebben a vizsgálatban a betegek szisztémás allergiában szenvedtek, ami a hidroxi-zinra adott választ eredményezhette. A mellékhatások mindkét vizsgálatban gyakoriak voltak, és összességében nem voltak súlyosak (például szedáció, gyengeség). Lefekvéskor ajánlott hidroxi-zint adni olyan betegeknél, akik álmatlanságban szenvedhetnek az éjszakai ürítés miatt. A hidroxi-zin hipnotikus hatása hasznos lehet ezeknél a betegeknél. 17.
PPS: Ez az Elmiron márkanéven kapható szer a legtöbbet vizsgált gyógyszer az IC/BPS kezelésére, és ez az egyetlen orális gyógyszer, amelyet az FDA jóváhagyott az IC/BPS-hez kapcsolódó hólyagfájdalom vagy kellemetlenség kezelésére. 18 Antikoaguláns és fibrinolitikus tulajdonságokkal rendelkezik, és a javasolt hatásmechanizmus pufferként működik a sejtek permeabilitásának szabályozására, mert tapad a hólyagfal nyálkahártyájához. Ez megakadályozhatja, hogy a vizeletben található irritáló oldott anyagok eljussanak a hólyagfal sejtjeihez. 18 Az AUA iránymutatása szerint a PPS a legmagasabb szintű bizonyítékot kapja a legtöbb vizsgálat miatt, amelyekben több mint 500 beteg vett részt. 3
Fontos szem előtt tartani, hogy a vizsgálatok meglehetősen jó minőségűek voltak, de vegyes eredményeket mutattak. 3 Például egy randomizált, placebo-kontrollos vizsgálatban, 155 betegen, a PPS-t kapó betegek 38% -a (100 mg naponta háromszor 3 hónapig) és a placebót kapók 18% -a> 50% -kal javult a hólyagfájdalomban (P = .005). Egy másik randomizált, kontrollált vizsgálat azonban nem számolt be szignifikáns különbségről az összes tünet pontszámában a PPS (napi kétszer 200 mg 4 hónapig) és a placebo között. Mindkét csoport klinikailag szignifikáns javulást mutatott a tünetekben, 56%, illetve 49%. 20
A PPS ajánlott adagja napi háromszor 100 mg, és a tünetek enyhítéséhez 3-6 hónapra lehet szükség. 19 A PPS káros hatásprofilja kedvező (lásd 2. TÁBLÁZAT), így jó kezelési lehetőség azoknak a betegeknek, akik amitriptillinnel vagy antihisztaminokkal szedálják. 19 A PPS-nek azonban jelenleg nincs generikus változata, így drágább más orális szerekhez képest, amelyek szintén kaphatók generikus gyógyszerekkel, például TCA-kkal.
Intravesicalis kezelések: Az intravesicalis gyógyszercsepegtetések az AUA irányelvek szerint a második vonalbeli lehetőségek, és DMSO-ból, heparinból vagy lidokainból állnak. A gyógyszerek intravesicalis beadása közvetlenül a hólyagba lehetővé teszi, hogy a gyógyszerek nagy koncentrációja elérje a célterületet, kevés szisztémás mellékhatással. Ennek a szállítási módnak a hátrányai közé tartozik a költség, a fertőzés kockázata és az időszakos katéterezés okozta fájdalom. 1
A DMSO az egyetlen olyan gyógyszer, amelyet az FDA hagyott jóvá intravesicalis gyógyszerbeillesztésre. 3 Úgy gondolják, hogy gyulladáscsökkentő, fájdalomcsillapító, simaizom relaxációs és hízósejt-gátló hatásokkal jár. Gyakran koktélként adják, amely tartalmazhat heparint, nátrium-hidrogén-karbonátot, helyi szteroidot és/vagy lidokain készítményt. Katétert helyeznek a hólyagba, majd a DMSO-t átengedik a katéteren, és 10-15 percig tartják, mielőtt a normális ürítés megtörténne. 3 Egy koktél adagolására példa: 50% DMSO (50 ml), 100 mg hidrokortizon (5 ml), 10 000 egység heparin-szulfát (10 ml) és 0,5% bupivakain (10 ml). A kezeléseket általában 1-2 hetente, 6-8 hétig végezzük, és szükség szerint megismételjük. 3,7
Fájdalom kezelése: A fájdalomkezelés lehetőségeit folyamatosan értékelni kell, mert a fájdalom fontos szerepet játszik az életminőségben. Ha a fájdalmat nem lehet kontrollálni, akkor multidiszciplináris megközelítést kell alkalmazni. Ha a betegek kezelése fellángol, átgondolt fájdalomkezelési stratégiákat kell fontolóra venni. A cél egy olyan fájdalomkezelés kialakítása, amely jelentős enyhülést jelent mellékhatások nélkül. Húgyúti fájdalomcsillapítók, nem szteroid gyulladáscsökkentők (NSAID-ok), aszpirin, kábítószerek és különféle nem kábítószerek krónikus fájdalom esetén alkalmazhatók. 3
A vizelet fájdalomcsillapítói fenazopiridinből és methenaminból állnak. Ezeket rövid ideig kell használni, mivel a hosszú távú használat vese- vagy májműködési zavart okozhat. Az intravesicalis lidokain heparinnal és/vagy nátrium-hidrogén-karbonáttal alkalmazható azok számára, akiknek heveny hólyagfájdalma van. Mivel ez húgyhólyag-katéterezést igényel, csak olyan betegeknél szabad alkalmazni, akik nem találtak megfelelő enyhülést más szerektől. 3
Harmadik-hatodik vonal
Ha az első és második vonalbeli kezelések nem segítettek, vagy a betegek tünetei súlyosbodnak, akkor a harmadik vonalbeli kezelések fontolóra vehetők. A harmadik vonalbeli kezelések közé tartozik az altatásban rövid ideig tartó cisztoszkópia, alacsony nyomású hidrodesztencia, a fájdalom kezelése és a Hunner-elváltozások kezelése, ha megtalálhatók. 3
A negyedik vonalbeli kezelési lehetőségek közé tartozik a botulinum toxin A (Botox) injekciója a hólyag izomba, neuromoduláció és fájdalomkezelés. A botox jelentős káros hatásokat okozhat, beleértve a vizeletretenciót és a fájdalmas vizeletet. A neurostimuláció nem hatékony fájdalom esetén, de hasznos lehet a vizelet gyakorisága/sürgőssége esetén. Az ötödik vonalbeli kezelések ciklosporin A-ból állnak, fájdalomcsillapítással, a hatodik sorban pedig a cisztectomiával vagy anélkül történő elterelés, a fájdalomkezelés és a szubsztitúciós cisztoplasztika. 3
ÖSSZEFOGLALÁS
Az IC/BPS kezelése kihívást jelenthet az adatok hiánya és a tapasztalt tünetek változékonysága miatt. Az AUA iránymutatás kiindulópontot nyújt a kezeléshez, de a kezelést minden betegnek egyedinek kell lennie. Az oktatás kulcsfontosságú mind a szolgáltatók, mind a betegek számára, ezért ésszerű elvárások vannak. A kezelésnek nem farmakológiai és farmakológiai lehetőségekből kell állnia, lépésenként.
- Áttekintés égő száj szindrómás beteg kezelése
- Myofascialis fájdalom szindróma tünetei, diagnózisa; Kezelés
- A jobb felső negyed fájdalma a bordák alatt okokat és kezelést jelent
- Metabolikus étkezések Metabolikus szindróma diéta
- A jobb felső negyed fájdalma a 9 borda alatt okozza