Vakbélgyulladás öt évnél fiatalabb gyermekeknél: kihívás a háziorvos számára
Levelezés: Pierluigi Marzuillo, MD, Nők és Gyermekek Osztálya, Általános és Speciális Sebészet, Seconda Università degli Studi di Napoli, Via L. De Crecchio 2, 80138 Nápoly, Olaszország. [email protected]
Telefon: + 39-389-4873353 Fax: + 39-040-3785727
Absztrakt
Az akut vakbélgyulladás az egyik leggyakoribb javallat a hasi műtétek számára a gyermekgyógyászatban, az élet második évtizedében a csúcs előfordulása. Az akut vakbélgyulladás az élet első éveiben nem gyakori esemény. A klinikai megjelenés gyakran változatos, és a diagnózist más betegség is beárnyékolhatja. A gyomor-bélgyulladás a leggyakoribb téves diagnózis, a kórelőzményekben a betegek 33-41% -ánál jelentkezett hasmenés. Az 5 évesnél fiatalabb gyermekeknél a fájdalom a leggyakoribb tünet, amelyet hányás, láz, étvágytalanság és hasmenés követ. A leggyakoribb fizikai jel a fokális érzékenység (a betegek 61% -a), majd az őrzés (55%), a diffúz érzékenység (39%), a visszapattanás (32%) és a tömeg (6%). Az újszülött apendicitis nagyon ritka betegség, magas halálozással; a tünetek nem specifikusak, a hasi duzzanat a fő klinikai megjelenést képviseli. Minél fiatalabb a beteg, annál korábbi a perforáció: a 3 évesnél fiatalabb betegek 70% -ánál a tünetek megjelenésétől számított 48 órán belül perforáció alakul ki. Az időben történő diagnózis csökkenti a szövődmények kockázatát. Kiemeljük a kisgyermekkori vakbélgyulladás epidemiológiáját, patofiziológiáját, klinikai jeleit és laboratóriumi nyomait, és javasoljuk a korai diagnózis algoritmusát.
Alap tipp: Az akut vakbélgyulladás az élet első éveiben nem gyakori esemény, de a korai perforáció gyakorisága gyakoribb, minél fiatalabb a beteg. Kiemeljük a kisgyermekkori vakbélgyulladás epidemiológiáját, patofiziológiáját, klinikai jeleit és laboratóriumi nyomait. A szakember számára a kihívás az akut vakbélgyulladás időben történő diagnosztizálása az élet első éveiben, mielőtt a szövődmények bekövetkeznének.
BEVEZETÉS
Az akut vakbélgyulladás az élet második évtizedében fordul elő a legmagasabb gyakorisággal [1], és a gyermekgyógyászatban gyakran jelzi a hasi műtétet [2]. Férfiaknál gyakoribb, mint nőknél (1,4: 1 arány) [2]. Míg az érintett gyermekek legfeljebb 33% -a jelentkezhet nem egyértelmű hasi fájdalommal, a fájdalom egymást követő lokalizációjával a jobb alsó negyedben, hányingerrel és hányással, a kisgyermekeknél atipikus vagy késleltetett tünetek jelentkezhetnek [3-5]. Amikor a diagnózist elvégzik, a perforáció már a gyermekek 30% -75% -ában jelen lehet, a kisgyermekek nagyobb kockázattal járnak [6]. A perforált vakbélgyulladás növeli a morbiditást, mivel az intraabdominális tályog fontos szövődmény [7]. Kisgyermekeknél az apendicitis nem gyakori esemény, változatos megjelenéssel és szövődményekkel, amelyek gyorsan kialakulhatnak [8,9]. Az időszerű diagnózis, bár szükséges, nehéz lehet, és kihívást jelent az orvos számára.
JÁRVÁNYTAN
Egy 12 éves periódus alatt végzett vizsgálat során 1836 gyermekgyógyászati vakbélrendszert tekintettek át. Háromszázhúsz (17%) beteg volt 5 évnél fiatalabb, 103 (5%) 3 évnél fiatalabb, csak 7 beteg (0,38%) volt 1 évnél fiatalabb [7]. A perforáció gyakoribb volt kisgyermekeknél (a perforáció aránya 1 évesnél fiatalabb gyermekeknél 86%, 1 és 1,9 év közötti 74%, 2 és 2,9 év közötti 60%, 3 és 3,9 év közötti 64% és 49% volt. 4 és 4,9 év között), míg az idősebb betegek aránya 5% volt [7]. Hét 1 évesnél fiatalabb beteget vontak be, így a perforációs ráta különbségének statisztikai relevanciája a különböző korcsoportokban korlátozott lenne [7]. Sőt, a férfi betegeknél nagyobb a perforáció kockázata, mint a nőknél, akkor is, ha a tünetek hasonló időtartamúak [10].
Egy 28 éves periódus alatt végzett egyetlen gyermekgyógyászati centrum-vizsgálat az appendicitis hasonló arányáról számolt be az 1 évesnél fiatalabb betegeknél (0,34%) és 2,3% -nál a 3 évesnél fiatalabb betegeknél [11].
Andersen és mtsai [9] a dán gyermekek egy csoportjában 2,22/10000 éves incidenciáról számoltak be a 4 évesnél fiatalabb fiúknál, és 1,82/10000 a 4 évesnél fiatalabb lányokról, perforációs arányuk 0,64, illetve 0,62. A 10–19 éves fiúk és lányok éves előfordulási gyakorisága 22/10000, illetve 18/10000 volt, a perforációs arány egyharmada a kisgyermekek arányának [9].
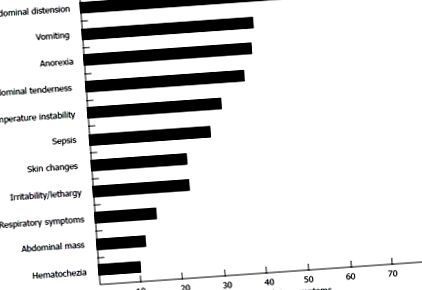
Újszülött-vakbélgyulladás: a tünetek gyakorisága a bemutatáskor (módosítva a [24] hivatkozásra).
LABORATÓRIUMI ÉRTÉKELÉS
A fehérvérsejtszámot (WBC) és a C-reaktív fehérjét (CRP) általában használják akut vakbélgyulladás gyanúja esetén. A hagyományos fehérvérsejt-szám alacsony érzékenységet és specifitást mutat, valójában a páciensek 70% -ában nőhet, akik hasi fájdalmat mutatnak az appendicitistől eltérő okok miatt [26]. A magas fehérvérsejtszám vagy a bal eltolódás (amelyet a sávokkal együtt több mint 80% polimorfonukleáris sejt képvisel) jó érzékenységgel rendelkezik (79%), miközben mind a pozitív fehérvérsejt-szám, mind a baleltolódás együttélése mutatja a legnagyobb specifitást (94%) [27 ]. A fehérvérsejt-szám érzékenysége és specificitása 70% -80% és 60% -68% között mozog [28]. A patológiásan igazolt vakbélgyulladásban szenvedő gyermekek legfeljebb 20% -ának WBC-je van a normális tartományban [29], míg a leukocita válasz az apendicitisben szenvedő 5 évnél fiatalabb gyermekeknél csökken [30].
A CRP specifikusabb, mint a fehérvérsejt-szám, még akkor is, ha az akut vakbélgyulladás korai szakaszában az érzékenység alacsonyabb [26,31]. A jelentett érzékenység 57%, illetve specificitás 87% [28]. A CRP nagyobb érzékenységet mutat a vakbél perforációjának és a tályogképződésnek a felfedezésében [26,31]. A közelmúltban bebizonyosodott, hogy mind a fehérvérsejtszám, mind a CRP használata fokozott negatív prediktív értékhez vezethet [6,32]. Yokoyama és munkatársai [33] a műtéti beavatkozás jeleként 4,95 mg/dl CRP-határértéket mutattak (érzékenység 84% és specificitás 76%). A procalcitonin nem hasznos az akut vakbélgyulladás diagnózisában, amelynek diagnosztikai pontossága alacsonyabb, mint a CRP és a WBC [31]. Bonyolult vakbélgyulladás jelenlétében az összevont procalcitonin érzékenység és specificitás 62, illetve 94% [31].
RADIOLÓGIAI ÉRTÉKELÉS
A komputertomográfiát (CT) radiológiai aranystandardnak tekintették az appendicitis klinikai gyanújának megerősítésére nagy érzékenységgel és specifitással [34,35]. Az ismételt CT a gyermekek rákos megbetegedéseinek megnövekedett kockázatát hordozza magában, ezért használatát egyértelmű jelzésekre kell korlátozni, jól meghatározott kockázat/haszon arány mellett [36]. Kevesebb kezelői függőség, a retrocecalis függelék könnyebb vizualizálása, a bélgáz kevesebb interferenciája, elhízás vagy a beteg fájdalma és érzékenysége a képminőség mellett szerepel a CT előnyei között. Ezen okok miatt a CT továbbra is a leggyakoribb elsődleges képalkotó módszer az appendectomia előtt gyermekekben [25,37]. A diagnózis érzékenységének növelése, de a sugárterhelés csökkentése érdekében a kétértelmű ultrahangvizsgálattal (US) együttesen alkalmazott CT-t javasolták a legésszerűbb diagnosztikai képalkotási útnak [38].
Az Egyesült Államok alkalmazása az akut vakbélgyulladás diagnosztizálásához kényelmes és biztonságos, de nagymértékben a kezelőtől függ, széles érzékenységi tartomány mellett (44% -100%) [34,36,39]. Bizonyíték van arra, hogy a diagnosztikai pontosság javítható [40] az egyesült államokbeli kritériumok és az ismételt vizsgálatok segítségével [41].
Mágneses rezonancia képalkotás (MRI) kisgyermekeknél is alkalmazható [42]. A szelektíven MRI-vel követett diagnosztikai képalkotás az Egyesült Államokban lehetséges és összehasonlítható a CT-vel, anélkül, hogy az antibiotikum beadása és az apendektómia, a negatív apendektómia és a perforáció aránya, illetve a tartózkodás időtartama eltérne egymástól [43]. Aspelund és munkatársai [43] magas US-MRI útspecifitást mutattak (99%), 100% -os érzékenységgel.
MEGKÜLÖNBÖZTETŐ DIAGNÓZIS
A kisgyermekkori vakbélgyulladás diagnosztikai kihívás. Egy 27 évesnél fiatalabb, 3 évesnél fiatalabb gyermek esetében egy vagy több orvos 67% -át kereste fel anélkül, hogy akut vakbélgyulladást diagnosztizáltak volna [11]. Ebben a korban a vakbélgyulladás diagnózisát más egészségügyi állapotok is elrejthetik (1. táblázat). A gyomor-bélgyulladás a leggyakoribb téves diagnózis (az 1. táblázat mutatja a gasztroenteritist utánzó gyomor-bél gyulladás gyanújának lehetséges piros zászlóit, 1), valójában a betegek 33% -41% -ánál jelentkezhet hasmenés [4,26]. Fontos, hogy mivel a korábbi fertőző betegségek szerepet játszhatnak az akut vakbélgyulladás fiziopatológiájában [54], a gyomor-bélrendszeri, légzőszervi vagy húgyúti fertőzés diagnosztizálásában nem szabad kizárni az egyidejűleg fellépő akut vakbélgyulladást [55].
Asztal 1
A gyermekkori és újszülött apendicitist utánzó körülmények (módosítva a [8] hivatkozásra)
| Állapot | Diagnosztikai nyomok |
| Gastroenteritis | Folyamatos hasi fájdalom |
| A gyenge klinikai állapot, enyhe dehidrációval vagy dehidrációval, folyamatos, fokális hasi fájdalommal, valamint a csecsemők és kisgyermekek mozgáshiányával megkülönbözteti a vakbélgyulladást a gasztroenteritistől. Az akut vakbélgyulladás gyakoribb vírusos járványok és bakteriális gasztroenteritis esetén [44] | |
| Felső légúti fertőzés 1 | A kisgyermekeknél gyakori a felső légúti fertőzés kísérő jeleinek jelenléte, és nem zárja ki az apendicitis lehetőségét |
| Tüdőgyulladás | A bazális tüdőgyulladás utánozhatja a vakbélgyulladás fájdalmát [45] Az egyidejű pneumococcusos tüdőgyulladás és az apendicitis az irodalomban is jól ismertek [46] |
| Vérmérgezés | Heveny vakbélgyulladást kell gyanítani és kizárni minden olyan szepszis esetén, amely hasi fájdalommal és/vagy hasi érzékenységgel jár [47] |
| Húgyúti fertőzés | A peritonealis gyulladás üregzavarokat és hólyagtüneteket okozhat [48] |
| Tompa hasi trauma | Az akut vakbélgyulladás tompa hasi traumával járhat [49-51] |
| Intussception | A hasi USA nagymértékben a kezelőtől függ. Láz, lokalizált fájdalom és őrzés esetén csecsemőknél és kisgyermekeknél ki kell zárni a vakbélgyulladást [52]. |
| NEC | Ha a NEC anamnézisében nem szerepel a koraszülés és a hasi cellulitis jelei vannak, akkor ki kell zárni az újszülött apendicitist [53] |
KÖVETKEZTETÉS
A kisgyermekek akut vakbélgyulladásának időben történő diagnosztizálása kihívást jelent a betegség ritkasága, változatos megjelenése és a szövődmények gyors fejlődése miatt. A magas szintű gyanú és a speciális vörös zászlók ismerete növelheti a diagnosztikai készségeket. Bemutatunk egy diagnosztikai algoritmust (2. ábra (2. ábra) 2), amelyet fel lehet használni a kisgyermekek akut vakbélgyulladásának felmérésére, a diagnosztikai források optimalizálására és a CT használatának korlátozására.
Diagnosztikai algoritmus az akut vakbélgyulladás értékelésére kisgyermekekben. WBC: fehérvérsejtszám; CRP: C-reaktív fehérje; USA: Ultrahang.
Lábjegyzetek
Érdekkonfliktus: Nincs mit kijelenteni.
Nyílt hozzáférés: Ez a cikk egy nyílt hozzáférésű cikk, amelyet egy házon belüli szerkesztő választott ki, és amelyet külső szakértők teljes körűen felülvizsgáltak. Forgalmazása a Creative Commons Nevezési Kereskedelmi (CC BY-NC 4.0) licencnek megfelelően történik, amely lehetővé teszi másoknak, hogy ezt a művet terjesszék, remixeljék, adaptálják, nem kereskedelmi célokra építsék, és származékos műveiket különböző feltételekkel licenceljék, feltéve, hogy az eredeti művet megfelelően idézik, és felhasználása nem kereskedelmi jellegű. Lásd: http://creativecommons.org/licenses/by-nc/4.0/
A szakértői értékelés megkezdődött: 2014. november 4
Első döntés: 2014. november 27
Cikk a sajtóban: 2015. március 9
P- Ellenőr: Ince V, Kapischke M, Radojcic BS S- Szerkesztő: Gong XM L- Szerkesztő: A E- Szerkesztő: Wu HL
- Az anyák és gyermekeik közötti egyesületek súlya 4 éves korban
- Az étkezési rostbevitel társulása általános és hasi elhízással gyermekek és serdülők esetében
- 30 napos kezdők futó kihívás sovány Ms
- 30 tiszta, legfeljebb 150 kalóriás snack
- 30 napos jóga kihívás; Detox Diet Transformation System Udemy