Az elhízás és az eljárás típusa növeli-e a kórházi halálozás kockázatát a laparoszkópos méheltávolítás során: az Egyesült Államok kórházainak jelentése
Közzétett: 2020. július 22. (előzmények megtekintése)
DOI: 10.7759/healus.9332
Idézd ezt a cikket: Robert C A, Robert M P, Patel R S (2020. július 22.) Az elhízás és az eljárás típusa növeli-e a kórházi halálozás kockázatát a laparoszkópos méheltávolítás során: Az Egyesült Államok kórházainak jelentése. Cureus 12 (7): e9332. doi: 10,7759/healus.9332
Absztrakt
Célkitűzések
A demográfiai és a laparoszkópos hysterectomia típusbeli különbségek értékelése komorbid elhízás szerint, valamint az elhízás és más társbetegségek miatt a kórházi mortalitás kockázatának felmérése.
Mód
Keresztmetszeti vizsgálatot végeztünk az országos fekvőbeteg-minta (NIS, 2012-2014) felhasználásával, és 119 890 felnőtt nőst vettünk át teljes laparoszkópos hiszterektómián (TLH), laparoszkópos asszisztált hüvelyi hiszterektómián (LAVH) és laparoszkópos supracervicalis hiszterektómián (LSH) keresztül. A zavarokhoz igazított logisztikai regressziós modellt alkalmaztuk az elhízás és a mortalitás esélyarányának (OR) értékelésére a vizsgálatban fekvő betegeknél.
Eredmények
A fekvőbetegek többsége 36-50 éves középkorú (83,1%) és Fehér (67,7%) volt. A társbetegségeket az elhízási kohorsz nagyobb arányában tapasztalták, a legelterjedtebbek a magas vérnyomás (53,6%) és a cukorbetegség (23,9%), majd depresszió és hypothyreosis következett be (15,8%, illetve 15,4%). A komorbid elhízásban szenvedő betegeknél 4,6-szor nagyobb (95% -os CI 2,79-7,69) magasabb esély volt a kórházi halálozásra, mint a nem elhízott kohorszra. Statisztikailag nem volt szignifikáns összefüggés a laparoszkópos hysterectomia típusa és a kórházi mortalitás között.
Következtetés
A nemzeti szintű adatok elemzése azt mutatja, hogy az elhízott betegeknél 364% -kal magasabb a kórházi halálozás kockázata, mint a nem elhízott betegeknél. Nem volt szignifikáns összefüggés a laparoszkópiás eljárás típusa és a kórházi mortalitás között. További vizsgálatoknak az elhízott betegek műtét utáni kórházi eredményeinek és életminőségének javítására kell összpontosítaniuk.
Bevezetés
A méheltávolítás a második leggyakrabban végrehajtott eljárás reproduktív korú nőknél, és évente közel 600 000 méheltávolítást végeznek. Az Egyesült Államokban (USA) körülbelül 20 millió nőnél volt méheltávolítás, és az összes méheltávolítás 52% -át 44 évesnél fiatalabb nőknél hajtották végre [1]. A laparoszkópos hiszterektómiát főként jóindulatú javallatoknál végezték (83,2%), a teljes laparoszkópos hiszterektómia (TLH) 48,3% -ot tett ki, amelyet laparoszkópos asszisztált hüvelyi hiszterektómia (LAVH, 37,3%) és laparoszkópos supracervicalis hiszterektómia (LSH, 14,4%) követett [2 ]. A TLH a méheltávolítás előnyben részesített módja, mivel különféle előnyökkel jár, többek között alacsony posztoperatív fájdalom, kevesebb intraoperatív és perioperatív vérveszteség, rövidebb kórházi tartózkodás, rövid lábadási periódus és csökkent fertőzési arány a hagyományos hasi méheltávolításhoz képest [3-5].
A Betegségmegelőzési és Megelőzési Központ (CDC) adatai szerint az elhízás prevalenciája 30,5% -ról 42,4% -ra nőtt az 1999-2000. És 2017-2018. A prevalencia a középkorú nőknél (44,8%), valamint a közép- és legalacsonyabb jövedelműek körében volt a legmagasabb. Az elhízás orvosi költségeit az Egyesült Államokban 147 milliárd dollárra becsülték, az elhízottak átlagos orvosi költsége 1429 dollárral magasabb [6].
Az elhízás gyakran társul társbetegségekkel, például magas vérnyomás, diabetes mellitus és koszorúér-betegség, és a vizsgálatok a perioperatív mélyvénás trombózis, a tüdőembólia és a műtéti hely fertőzésének gyakoribb előfordulását mutatják [7,8]. Azonban az elhízás laparoszkópos nőgyógyászati műtétekben betöltött szerepét vizsgáló tanulmányok eredményei eltérnek, egyeseknél megnő a szövődmények és a laparotómiára való áttérés kockázata, mások pedig nem mutatnak különbséget a különböző súlycsoportok között [9,10].
Vizsgálatunk célja a demográfiai és a laparoszkópos hysterectomia típusbeli különbségek felmérése a komorbid elhízás jelenléte alapján, majd a következő: az elhízás és más társbetegségek okozta kórházi halálozás kockázatának felmérése.
Anyagok és módszerek
Adatforrás
Keresztmetszeti adatelemzést végeztünk az egészségügyi költség- és felhasználási projekt (HCUP) országos fekvőbeteg-minta (NIS) adatainak felhasználásával 2012-től 2014-ig. A NIS körülbelül 4400 nem szövetségi kórház betegadatait szolgáltatja, és az Egyesült Államok 45 államát fedi le. A NIS diagnosztikai és eljárási információit a Nemzetközi Betegségek Osztályozása, a kilencedik kiadás (ICD-9) és a Klinikai Osztályozási Szoftver (CCS) kódjai segítségével azonosítják [11].
Felvételi kritériumok és eredményváltozók
Felnőtt (18-50 év közötti) betegeket vontunk be elsődleges laparoszkópos hysterectomia eljárással, azaz TLH-val (ICD-9 kódok: 68,41 vagy 68,61), LAVH-val (ICD-9 kódok 68,51 vagy 68,71) és LSH-val (ICD- 9 kód: 68,31). Ezt a mintát az elhízás komorbid kisülési diagnosztikájával tovább csoportosítottuk az ICD-9 278.0, 278.00, 278.01, 278.03, 649.10-649.14, 793.91, V85.30-V85.39, V85.41-V85.45 vagy V85.54 kódok felhasználásával.
A vizsgált demográfiai változók között szerepelt az életkor (18-35 és 36-50 év) és a faj (fehér, fekete, spanyol és ázsiai/csendes-óceáni szigetországiak, őslakos amerikai és mások). A depresszió, a cukorbetegség, a magas vérnyomás és a hypothyreosis komorbid diagnózisát az ICD-9 diagnosztikai kódok segítségével azonosították. Megmértük a kórházi mortalitást az elhízás és a nem elhízás kohorszai között, és a NIS-ben a kórházi halálozást minden oknak tekintettük [12].
Statisztikai analízis
Kereszt-táblázatos és leíró statisztikákat alkalmaztunk a demográfiai és a társbetegségek közötti különbségek felismerésére a kísérő elhízás által laparoszkópos hiszterektómián átesett minta populációban. A kereszttáblázás és a leíró statisztikák egy másik modelljét alkalmaztuk a demográfiai, a társbetegségek és a méheltávolítás típusának értékelésére a minta populációjában kórházi mortalitás szerint. Logisztikai regressziós elemzéssel értékelték azokat a demográfiai és társbetegségeket, amelyek növelik a kórházi halálozással való összefüggés kockázatát. A statisztikai szignifikancia meghatározásához minden elemzésnél 0,01-nél kisebb P-értéket használtunk, amelyet a Társadalomtudományi Statisztikai Csomag (SPSS) 26. verziójának (IBM Corporation, Armonk, NY) felhasználásával végeztünk.
Etikai jóváhagyás
Egyéni azonosítókat használtak a beteg személyazonosságának és az egészséggel kapcsolatos információk védelmének. Tehát a nem azonosított NIS adatbázis használatához ebben a tanulmányban nincs szükség az intézményi felülvizsgálati testület jóváhagyására [11].
Eredmények
Elemeztük a laparoszkópos hysterectomia miatt kórházba szállított 119 890 fekvőbeteg teljes mintáját, 17 370 (14,5%) kísérő elhízással járó fekvőbetegből. A fekvőbetegek többsége TLH-n esett át (51,3%), majd LAVH (25,8%) és LSH (12,9%) következett.
A fekvőbetegek többsége középkorú, 36-50 év közötti felnőtt volt (83,1%), akiknél az elhízás kohorszuknál idősebb volt az elhízás (51,3 év vs. 48,8 év, P 1. táblázat: Demográfiai adatok és kórházi eredmények társbetegséges elhízás alapján laparoszkópos felnőtt kórházi betegeknél) méheltávolítás
SD: szórás; TLH: teljes laparoszkópos méheltávolítás; LAVH: laparoszkópos asszisztált hüvelyi hysterectomia; LSH: laparoszkópos supracervicalis hysterectomia
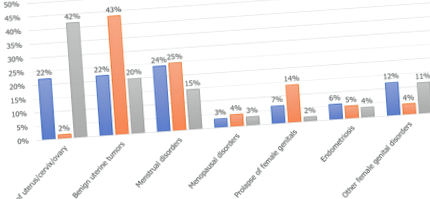
A méheltávolítás típusa szerint elosztva az elhízott betegeknél az egyes típusok indikációi eltérőek voltak. A TLH méheltávolításainak többségét méh/méhnyak/petefészek rák esetén végezték (42%), majd jóindulatú méhdaganatok (20%) és menstruációs rendellenességek (15%) követték. Az LSH esetében a jóindulatú méhtumorok voltak a leggyakoribb javallatok, amelyek 43% -ot tettek ki, majd menstruációs rendellenességek (25%) és a női nemi szervek prolapsusa következett be (14%). A LAVH-t leggyakrabban menstruációs rendellenességek (24%) esetén követték, majd méh/méhnyak/petefészekrák (22%) és jóindulatú méhdaganatok (22%), az 1. ábra szerint.
1. ábra: Javallatok elhízott nőknél méheltávolítási típus szerint
TLH: teljes laparoszkópos méheltávolítás; LAVH: laparoszkópos asszisztált hüvelyi méheltávolítás; LSH: laparoszkópos supracervicalis hysterectomia
Az ázsiai/csendes-óceáni szigeteken élők 6,5-ször (95% CI 2,51-16,77), illetve 2,6-szor (95% CI 1,29-5,21) magasabbak voltak a kórházi halálozás kockázata a fehérhez képest. A komorbid elhízásban szenvedő betegeknél 4,6-szor nagyobb (95% -os CI 2,79-7,69) magasabb esély volt a kórházi halálozásra a nem elhízásos kohorszhoz képest, miután kontrollálták a demográfiai, az eljárás típusát és az egyéb társbetegségeket. Statisztikailag nem volt szignifikáns összefüggés a laparoszkópos hysterectomia típusa és a kórházi mortalitás között, amint azt a 2. táblázat mutatja.
| Változó | Logisztikai regressziós modell | |||
| Esélyhányados | 95% -os konfidencia intervallum | P érték | ||
| Alsó | Felső | |||
| Életkor a felvételkor | 1.12 | 1.10 | 1.15 | 2. táblázat: Kórházi halálozási kockázat laparoszkópos hysterectomiával rendelkező felnőtt fekvőbetegekben |
TLH: teljes laparoszkópos méheltávolítás; LAVH: laparoszkópos asszisztált hüvelyi hysterectomia; LSH: laparoszkópos supracervicalis hysterectomia
Arány szerint 0,1% (17 370-ből 35) kórházi halálozás volt megfigyelhető az elhízás kohorszában. Nagyobb számú fekvőbeteg halálesetet jelentettek TLH-n (N = 25) és LAVH-n (N = 10) átesett betegeknél, és egynél sem LSH-n átesett betegeknél. Összesen 45 fekvőbeteg halálesetet jelentettek 102 520 fekvőbetegben, egyenként 20 halálesettel TLH-t és LAVH-t szenvedő fekvőbetegekben, amint a 2. ábra mutatja.
2. ábra: Kórházi halálozás hysterectomia típus szerint felnőtt fekvőbetegekben
TLH: teljes laparoszkópos méheltávolítás; LAVH: laparoszkópos asszisztált hüvelyi hysterectomia; LSH: laparoszkópos supracervicalis hysterectomia
Vita
Ebben a tanulmányban 119 890 fekvőbeteg NIS adatelemzését alkalmazták elsődleges kórházi kezelésre: laparoszkópos hysterectomia, és azt találtuk, hogy 17 370 (14,5%) komorbid elhízás volt. Az elhízott és a nem elhízott kohorszok összehasonlításakor azt találtuk, hogy az elhízott kohorszban nagyobb a társbetegségek aránya, a hipertónia a legelterjedtebb, ezt követi a cukorbetegség, a depresszió és a hypothyreosis. A komorbid elhízásban szenvedő betegeknél 364% -kal magasabb volt a kórházi halálozás kockázata a nem elhízott kohorszhoz képest.
A fekvőbetegek több mint négyötöde középkorú felnőtt (36-50 éves, 83,1%) volt, az elhízási kohorsznál idősebbek az elhízásnál. A CDC egészségügyi trend adataiból az is kiderül, hogy az elhízás prevalenciája a középkorú nők és a fekete lakosság körében volt a legmagasabb [6]. Kutatásunk során az összes fekvőbeteg 67,7% -a fehér volt, de a nem elhízáshoz képest az elhízott fekvőbetegek nagyobb arányban voltak fekete. Megállapítottuk, hogy az ázsiai/csendes-óceáni szigeteki lakosok és a spanyol népesség 6,5-szeres, illetve 2,6-szor nagyobb volt a kórházi halálozás kockázata a fehér lakossághoz képest. Ennek oka lehet, hogy a faji kisebbségi csoportokat aránytalanul érintik a krónikus betegségek fehér társaikkal szemben az alacsonyabb társadalmi-gazdasági helyzet és iskolázottsági szint, valamint az egészségügyi ellátáshoz és a tápláló élelmiszerekhez való hozzáférés hiánya miatt. Ezek a tényezők akadályozhatják az ilyen csoportokat abban, hogy megfelelő orvosi ellátást és táplálékot kapjanak, ami az elhízás gyakoribb előfordulásához és a műtéti beavatkozásokat követő szövődmények kockázatához vezethet [13].
Az elhízást viszonylagos ellenjavallatnak tekintették a laparoszkópia szempontjából, mivel ezeknél nagyobb a kockázata az atelektázis kialakulásának a rekeszizom szén-dioxid-elszívást követő felfelé történő elmozdulásának következményeként. Az anesztézia és a Trendelenburg-helyzet miatt az izomtónus elvesztése elhízottaknál a funkcionális maradék kapacitás határozottabb csökkenéséhez vezet [14-17]. Ezenkívül más komorbid állapotokkal való kapcsolata szintén negatívan befolyásolhatja a műtéti betegek kimenetelét [13,18,19]. Ebben a tanulmányban azt találtuk, hogy a leggyakoribb társbetegségek a magas vérnyomás (53,6%) és a cukorbetegség (23,9%) voltak. Jelentős összefüggést találtunk a komorbid elhízás és a kórházi mortalitás között a fekvőbetegekben a laparoszkópos méheltávolítás után a demográfiai és krónikus társbetegségek ellenőrzése után. Ezenkívül a hasfal nagysága a hasüreg nehéz elérését és vizualizációját, a pneumoperitoneum karbantartását és a laparoszkópos műszerkezelést eredményezi [20].
Az elhízott és nem elhízott betegek szövődményeinek arányát feltáró tanulmányok ellentmondásos eredményeket hoztak. Egyesek fokozott szövődményeket és laparokonverziókat találtak elhízott betegeknél, míg más tanulmányok szerint a súlycsoportok között nincs lényeges különbség [9,10,21]. 2530 laparoszkópos méheltávolítás áttekintése során azoknak, akiknek a BMI-ja meghaladja a 30 kilogramm/négyzetmétert, a nem szándékos laparotomia kétszeres kockázata volt [20,22]. O'Hanlan és mtsai tanulmánya. jelentett összehasonlítható átlagos működési idő, átlagos operatív vérveszteség, a kórházi tartózkodás átlagos hossza és a szövődmények aránya az összes BMI-csoportban [18].
Míg ezek a tanulmányok összehasonlítják az elhízott és a nem elhízott csoportok szövődményeinek arányát, a laparoszkópos méheltávolításon átesett, veszélyeztetett betegek fekvőbeteg-halálozásában mutatkozó különbségekről szakirodalom áll rendelkezésre. Ezért az volt a célunk, hogy megvizsgáljuk ezt az eredmény-összehasonlítást, mert az elhízás növekvő gyakorisága mellett kiemelkedő fontosságú a gyakorlatok tanulmányozása, önvizsgálata és végrehajtása a betegek biztonságos kimenetele érdekében. Vizsgálatunkban a komorbid elhízásban szenvedő betegek 4,6-szorosa és körülbelül 364% -kal magasabb volt a kórházi halálozás kockázata a nem elhízásos kohorszhoz képest. Ez összhangban volt egy prospektív, több központból álló vizsgálattal 118 707 olyan beteg részvételével, akik nem bariatrikus általános műtéten estek át, ahol alacsonyabb súlyúak és kórosan elhízottak esetében magasabb halálozási kockázatot figyeltek meg [23].
A vizsgálatunkban az elhízási kohorszban megfigyelt kórházi halálozás 0,1% -ából (17 370-ből 35) magasabb volt a fekvőbetegek halálozása azoknál a betegeknél, akik TLH-n és LAVH-n estek át, míg egyiknél sem számoltak be azoknál, akik átestek a betegségben LSH. Nem volt statisztikailag szignifikáns összefüggés a laparoszkópos hysterectomia típusa és a kórházi mortalitás között. Milad és mtsai. különböző eredményekről számoltak be, amelyek azt mutatták, hogy a LAVH magasabb morbiditással jár, mint az LSH [24].
A tanulmány megállapításait bizonyos korlátok fényében kell szemlélni. Először is, a NIS adminisztratív adatbázis, nem pedig részletes orvosi és betegnyilvántartás. A laparoszkópos méheltávolítást az ICD-9 eljáráskódok alapján osztályoztuk, amelyek esetleges téves kódolásnak vannak kitéve, és nem tudják megismerni az alkalmazott sebészeti technikák részleteit. Emellett a NIS-adatok hiányosak a preoperatív információkban: korábbi hasi műtétek, a méh mérete és süllyedése. Ezután, mivel az ICD-9 diagnosztikai kódokat alkalmazták a komorbid elhízás azonosítására, és így nem lehetett különféle osztályokba sorolni. Tanulmányok kimutatták, hogy létezik „elhízási paradoxon”, ahol a mérsékelt elhízás védelmet nyújt, és a halálozás valószínűleg egy kórosan elhízott egyénnél fordul elő [25]. Vizsgálatunk során azonban ezt a jelenséget nem lehetett tesztelni.
Következtetések
A nemzeti szintű adatok elemzése azt mutatja, hogy az elhízott betegeknél 364% -kal magasabb a kórházi halálozás kockázata, mint a nem elhízott betegeknél. Az elhízott nőknél magasabb volt a krónikus társbetegségek aránya, beleértve a magas vérnyomást és a cukorbetegséget. A laparoszkópiás eljárás típusa és a kórházi halálozás között nem volt szignifikáns összefüggés, mégis azt találtuk, hogy a TLH-n és a LAVH-n átesetteknél a fekvőbetegek halálozásának nagyobb arányát jelentették. További tanulmányoknak az elhízott nők kórházi eredményeinek és életminőségének javítására kell összpontosítaniuk a laparoszkópia után.
- A gyermekkori elhízás növelheti a sclerosis multiplex kockázatát a későbbi életben
- A kozmetikumok vegyi anyagai növelik az elhízás kockázatát a méhben kitett gyermekek számára
- A diétás szóda növeli-e a stroke kockázatát CVG Cares CVG Cares
- Növeli-e a cukorbetegség a vesekövek kialakulásának kockázatát?
- A gyermekkori elhízás növelheti a sclerosis multiplex kockázatát