A testsúlycsökkenés és a normalizálás hatása a vérnyomásra túlsúlyos, elhízott, 1. stádiumú magas vérnyomásban szenvedő betegeknél
Tárgyak
Absztrakt
Kiértékeltük a testsúlycsökkenés vérnyomásra gyakorolt hatását túlsúlyos, nem elhízott, 1. stádiumú magas vérnyomásban szenvedő betegeknél. Ebbe a prospektív 12 hónapos vizsgálatba 376 túlsúlyos (testtömeg-index (BMI) ⩾ 25 és −2) 1. stádiumú hipertóniás beteget vontunk be. Minden beteg személyre szabott, alacsony kalóriatartalmú étrendi tanácsokat kapott. 6 hónap elteltével a betegek testtömeg-csökkenése
Bevezetés
Anyagok és metódusok
Dizájnt tanulni
Ez egy leendő, nyílt, 12 hónapos próba volt. A vizsgálati protokollt a Páviai Egyetem intézményi felülvizsgálati testülete hagyta jóvá, és a Helsinki Nyilatkozattal és annak módosításaival összhangban készült.
Betegek
Kaukázusi túlsúlyt (BMI 25–29,9 kg m −2), járóbetegeket, 40–65 éves férfiakat és nőstényeket, soha nem kezelt 1. stádiumú magas vérnyomással (szisztolés BP (SBP) ⩾ 140, ⩾ 90 és 28) értékeltek. kizárt, ha az előző 3 hónapban a testtömeg változása> 3 kg volt, cukorbetegség, másodlagos magas vérnyomás, myocardialis infarctus vagy stroke az előző 6 hónapban, instabil angina, pangásos szívelégtelenség, jelentős pajzsmirigy-, tüdő-, vese- vagy májbetegség, gyomor-bélrendszeri rendellenességek, terhesség vagy szoptatás, jelentős neurológiai vagy pszichiátriai zavarok (ideértve az alkohollal vagy a kábítószerrel való visszaélést) vagy anorexiáns szerek, hashajtók, ciproheptadin, antidepresszánsok, antiszerotoninerg szerek, fenotiazinok, barbiturátok, orális kortikoszteroidok, antipszichotikumok vagy hormonpótló terápiák. írásbeli tájékozott beleegyezés a részvételhez.
Kezelés
Minden alany táplálkozási tanácsot kapott egy regisztrált dietetikustól. Az étrendi tanácsokat minden betegre szabták a 3 napos étkezési nyilvántartások alapján. Az étrend ajánlott összetétele a következő volt: szénhidrátok, 50–60%; fehérjék, 15–20%; az összes zsír kevesebb, mint 30%; telített zsírok, kevesebb, mint 10%; és koleszterin-fogyasztás, kevesebb, mint 300 mg/nap. Sőt, a betegeknek azt tanácsolták, hogy legalább 250–300 g gyümölcsöt, 125–150 g zöldséget és 25–50 g diót fogyasszanak naponta; Arra is ösztönözték őket, hogy napi 400 g teljes kiőrlésű gabonát (hüvelyesek, rizs, kukorica és búza) fogyasszanak, és növeljék olívaolaj-fogyasztásukat. Az étrend energiatartalmát a páciens becsült alapanyagcseréjének szorzatával számolva 1,3-val megszoroztuk, hogy megbecsüljük az enyhe vagy közepes napi aktivitású alanyok teljes napi energiafelhasználását. Ebből napi 600 kcal-t vonnak le enyhén hipokalorikus étrend megadásához. Az előírt minimális kalóriabevitel napi 1200 kcal volt. 29.
A programnak való megfelelést az üléseken való részvétel és a diétás naplók értékelése értékelte. A kontroll étrendet fogyasztó betegek szóbeli és írásbeli tájékoztatást kaptak az egészséges táplálék kiválasztásáról a kiinduláskor és az azt követő látogatások során. A betegeket 12 hónapon keresztül követték nyomon, és havonta foglalkoztak a dietetikussal és/vagy a szakorvossal a vizsgálat során. A dietetikusok és/vagy szakemberek havonta egyszer utasításokat adtak a helyes étrendi bevitel-rögzítési eljárásokról egy viselkedésmódosító program részeként, és a beteg étkezési naplóit is tanácsadásra használták.
A vizsgálat magas külső érvényességének elérése érdekében a táplálkozási terápia nem tartalmazott semmilyen kiegészítést vagy ingyenesen szállított élelmiszert, és az alanyoknak az intenzív oktatás után szigorúan egyedül kellett elfogadniuk az ajánlott étrendet.
2 hónap elteltével azok a betegek, akik nem érték el a normál BMI-t (−2), és súlycsökkenést értek el ⩾ 5% -kal, és nem érték el a normális BMI-t, megduplázták az orlisztát dózist (ebédnél 120 mg, vacsoránál 120 mg). 6 hónap elteltével azok a betegek, akik 30 súlycsökkenést értek el, kimutatták, hogy az orlisztát hatásos az antropometriai változókon, például a testtömegen és a BMI-n, és hogy a BP-érték enyhe csökkenésével jár; beszámoltunk arról is, hogy az orlistat és a fluvasztatin vagy az orlistat és a szimvasztatin szinergetikusan hatnak a lipidprofil javítására kombinált terápiaként. 31, 32 Arra is van bizonyíték, hogy az orlisztát kissé hatékonyabbnak tűnik elhízás elleni gyógyszerként a sibutraminnal összehasonlítva. Az orlistat és az ezetimib kombinációja kedvezőbb hatást gyakorolt az alacsony sűrűségű lipoproteinek (LDL-C) és a kicsi, sűrű, alacsony sűrűségű lipoprotein (sdLDL-C) szintekre túlsúlyos és elhízott hiperkoleszterinémiás betegeknél, mint bármelyik gyógyszer önmagában. Ezenkívül az orlisztát önmagában vagy ezetimibel kombinálva számos antropometriai és metabolikus változót javított. 34
Hatékonyság és megfelelőségértékelés
A vizsgálat megkezdése előtt minden betegen átesett egy első szűrővizsgálat, amely magában foglalta a kórtörténetet, a fizikális vizsgálatot, az életjeleket, a 12 vezetékes elektrokardiogramot, valamint a magasság, a testtömeg, a hasi kerület, a BMI, az FPG, az FPI, az SBP, a DBP, a szív mérését. arány (HR), pL, renin és aldoszteron szintje. A testtömegindexet, az FPG, az FPI, a pL, a renin és az aldoszteron szintjét szintén értékeltük a 6. és 12. hónapban. Az összes plazmaváltozót 12 órás éjszakai böjt után határoztuk meg. Vénás vérmintákat vett egy kutatónővér minden beteg számára 0800 és 0900 óra között. Na2-EDTA (1 mg ml -1) hozzáadásával nyert plazmát használtunk, és 3000 ° C-on centrifugáltuk g 15 percig 4 ° C-on. Közvetlenül a centrifugálás után a plazmamintákat lefagyasztották és -80 ° C-on tárolták ~ 3 hónapig. Az összes mérést egy központi laboratóriumban végeztük.
A testtömegindexet a kutatók a kilogrammban kifejezett tömeg és a magasság négyzetméterének hányadosa alapján számították ki. A laboratóriumban végzett vizsgálatokért biológus volt a felelős.
A plazma glükóz értékét glükóz-oxidáz módszerrel (GOD/PAP, Roche Diagnostics, Mannheim, Németország) vizsgáltuk intra- és inter-assay CsV 35 alkalmazásával.
A plazma leptin koncentrációit két példányban értékeltük a kereskedelemben kapható ELISA készletekkel (TiterZyme EIA Kit, Assay Designs, Ann Arbor, MI, USA). Az intra- és inter-assay CsV 4,5, illetve 6,5% volt. 36
Vérnyomásmérést végeztünk minden beteg (jobb kar) esetében ülve, szokásos higany vérnyomásmérővel (Korotkoff I és V; Erkameter 3000, ERKA, Bad Tolz, Németország), megfelelő méretű mandzsettával. A méréseket mindig ugyanaz a nyomozó végezte reggel, és miután az alany 10 percet pihent egy csendes szobában. Három egymást követő BP-leolvasást kaptunk 1 perces időközönként és átlagoltuk. A vizsgálatban részt nem vevő orvosok vérnyomás-felvételeket készítettek a kísérleti vakság megőrzése érdekében. A pulzusszámot pulzus tapintással mértük 30 másodperces periódus alatt. A tolerálhatóság értékelésének értékeléséhez az összes nemkívánatos eseményt feljegyezték.
Statisztikai analízis
Valamennyi adat átlag ± s.d. Egy páros t-tesztet használtunk a változók változásainak kiértékeléséhez az alapszinttől. A BP paraméterek változásainak regresszióanalízisét a BMI csökkenésének függvényében használtuk annak meghatározására, hogy az SBP és/vagy DBP változások összefüggenek-e a BW veszteség mértékével. P-értékek
Eredmények
Összesen 395 beteget vizsgáltak meg a jogosultság szempontjából; 376 teljesítette a felvételi/kizárási kritériumokat, és felvették őket. Ezen betegek közül 222 (59%) fejezte be a vizsgálatot. Összesen 154-en hagyták abba a vizsgálatot, 139 (37%) a nem megfelelő BW-csökkenés miatt, 15 pedig más okok miatt. Az 1. táblázat bemutatja a vizsgálati populáció klinikai és demográfiai jellemzőit a kiinduláskor. Nem mutattak ki jelentős különbséget a vizsgálatot befejező betegek és azok között, akik az elégtelen BW-csökkenés miatt lemorzsolódtak.
A BW veszteségnek a vizsgálatot befejező betegek hemodinamikai, metabolikus és endokrin jellemzőire gyakorolt hatásait a 2. táblázat mutatja be. A vizsgálat 12 hónapos időtartama alatt a testtömeg átlagosan 8,1 kg-mal (-10 %, P −2 (−10.1%, P −1, −11,7%), pL (−7 ng ml −1, −26,3%) és aldoszteron szintet (−5 ng l −1, −10,4%) is megfigyeltek (mind P 2. táblázat A súlycsökkenés hatása a hemodinamikai, metabolikus és endokrin jellemzőkre a vizsgálatot befejező betegeknél
A vizsgálatot befejező 222 beteg közül 106 (47%) ért normális BMI-t (BMI 3. táblázat: A kezelés hatása a hemodinamikai, metabolikus és endokrin jellemzőkre a vizsgálatot befejező betegeknél
A BMI-t normalizáló 106 beteg közül 52-en is normális BP-szintet értek el (4. táblázat: A kezelés hatása a hemodinamikai, metabolikus és endokrin jellemzőkre azoknál a betegeknél, akik normalizálták a BMI-t
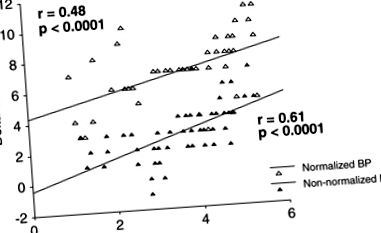
Az 1. ábra a BMI és a DBP csökkenésének összefüggését mutatja azoknál a betegeknél, akik normális BP-szintet értek el, azokhoz képest, akik nem érték el. Mindkét csoportban igen szignifikáns pozitív korrelációt találtak a BMI és a DBP csökkenése között, bár eltérő erősségűek.
Kapcsolat a BMI és a DBP csökkenése között azoknál a betegeknél, akik normalizálták BP (▵) szintjüket azokhoz képest, akik nem normalizálták a BP (▵) szintjét.
Vita
A tanulmány célja egy 12 hónapos étrendi beavatkozás hatásainak értékelése volt, amely a BW veszteségre összpontosított, a túlsúlyos, nem elhízott, soha nem kezelt, 1. stádiumú magas vérnyomásban szenvedő felnőttek BP-szintjére. A beiratkozott 376 beteg közül 139-et (37%) kizártak a nem megfelelő BW-csökkenés miatt. Demográfiai, klinikai, metabolikus és endokrin jellemzőik meglehetősen hasonlóak voltak a vizsgálatot befejező betegekéhez, jelezve, hogy az étrend betartásának képtelensége volt a fő tényező az elégtelen súlycsökkenésért. Ez megerősíti, hogy a súlycsökkenést nehéz elérni és fenntartani, és a megfelelő súlycsökkenés hosszú távú fenntartása csak a túlsúlyos betegek egy részénél valósul meg. 26., 37
A vizsgálatot befejező betegeknél az átlagos súlycsökkenés 8,1 kg volt (P 38, 39, 40, 41, bár alacsonyabb, mint néhány metaanalízis szerint. 42, 43, 44 Ez tükrözheti a vizsgálat és a populáció különbségeit. Vizsgálatunk újdonságának egyik elemét a BMI-t normalizálni képes betegekről szóló eredmények képviselték, mivel tudomásunk szerint egyetlen másik tanulmány sem külön értékelte a BW normalizálásának hatását túlsúlyos, nem elhízott hipertóniás betegeknél. Ebben a vizsgálatban azoknál a betegeknél, akik normalizálták a BMI-t (a vizsgálatot befejező betegek 47% -a) nagyobb volt a SBP és még nagyobb a DBP csökkenés (−5/−4,5 Hgmm) azokhoz képest, akik, bár jelentősen csökkentették a testtömegüket, nem normalizálta BMI-jüket (−3,3/−1,6 Hgmm SBP/DBP esetén). Ezekben a betegeknél a BMI normalizálásának hiánya kizárólag az étrend kevésbé szigorú betartásának volt köszönhető, mivel a csoportok között nem találtak különbséget életkorban, nemben vagy más kiindulási jellemzőkben.
Ebben a tanulmányban a BW csökkenése a BP szint csökkentése mellett a plazma inzulin (−11,7%), az aldoszteron (−10,4%) és a leptin szint (−26,3%) szignifikáns csökkenésével járt. Érdekes módon ezek a változások szignifikánsabbak voltak (−19,7% inzulin, −13,5% aldoszteron és −29,9% leptin csökkenés) azoknál a betegeknél, akik normalizálták a BMI-t, ami szintén szignifikáns csökkenést mutatott az FPG (−3,1%) és a renin szintben (−14,8 %). Az éhomi vérplazma glükóz- és inzulinszintjének ebben a vizsgálatban megfigyelt csökkenése javított inzulinérzékenységre utal, ami részben felelős lehet a túlsúlyos, nem elhízott magas vérnyomásban szenvedő betegek súlyvesztéssel megfigyelt BP csökkenéséért. Köztudott, hogy a BW feleslege az inzulinrezisztenciával és a hiperinsulinémiával társul, ami viszont több mechanizmus révén elősegítheti a magas vérnyomást. 45, 46, 47
A renin – angiotenzin – aldoszteron rendszer (RAAS) túlzottan aktív az elhízott, túlsúlyos hipertóniás betegeknél, és a plazma renin aktivitás (PRA) és az aldoszteron koncentrációja magasabb, mint a sovány egyéneknél. 48, 49, 50, 51, 52, 53 A RAAS aktiválása növeli a nátrium-visszatartást és a perifériás ellenállást, ezáltal hozzájárulva az elhízás magas vérnyomásához. A helyben termelt angiotenzin II, amely maga a zsírszövetből származik, és az 51, 54, 55 aldoszteron szekréciót moduláló adipocita eredetű fehérjék szintén jelentős etiológiai szerepet játszhatnak. A testtömeg csökkentése kimutatta, hogy csökkenti a PRA és az aldoszteron szintjét elhízott hipertóniás alanyokban, esetleg a szimpatikus idegaktivitás csökkentésével. 48, 56, 57, 58 A szimpatikus idegrendszer (SNS) aktivitásának csökkenése kiderült, hogy kíséri a kalória-korlátozást állatokban és emberekben, 59, 60, mivel az SNS és a vese idegek a renin felszabadulásának modulációjában fontos tényezők. Ezért lehetséges, hogy a PRA változásai az SNS aktivitás csökkenését tükrözik. Számos vizsgálattal összhangban azt találtuk, hogy a BW csökkenése az aldoszteron szint jelentős csökkenésével járt együtt, és csak azoknál a betegeknél, akik normalizálták BMI-jüket, a plazma reninben, ami hozzájárulhatott a BP értékek megfigyelt csökkenéséhez.
A BW-veszteség megfigyelt hatékonysága a BP-szint szignifikánsan alacsonyabbá tételére és a metabolikus és endokrinológiai paraméterek megfordítására a túlzott BW-vel összefüggésben megerősíti az étrendi beavatkozás szerepét, amelynek célja a BW csökkentése és esetleg normalizálása a túlsúlyos, nem elhízott, komplikáció nélküli betegek első vonalbeli kezeléseként 1. stádiumú magas vérnyomás. Az ilyen beavatkozás hatékony lehet ezeknél a betegeknél, mivel nagyobb valószínűséggel mutatnak be funkcionális, reverzibilis érrendszeri elváltozásokat, míg a strukturális, nem reverzibilis változások a túlzott BW progressziójával és tartósságával alakulnak ki.
Ebben a vizsgálatban a BMI-t normalizáló 106 beteg közül 52 beteg (49%) is képes volt normalizálni BP-értékét. Demográfiai és klinikai jellemzőik, valamint anyagcsere- és endokrin paramétereik mind a kiinduláskor, mind a vizsgálat végén nem különböztek azoktól a betegekétől, akiknek hasonló BW-veszteség ellenére sem sikerült normalizálniuk BP-jüket. A BMI és a DBP változások kapcsolatának értékelése mindkét csoportban erős pozitív korrelációt mutatott, bár ez a korreláció a csoportok között eltérő volt (1. ábra). Vagyis a BMI azonos mértékű csökkenése esetén a BP csökkenésének két foka volt, egy nagyobb és egy alacsonyabb. A BP válasz és a BMI csökkenésének korrelációjában a különbség független volt a kortól, nemtől és a hipertónia időtartamától. Ezek a megállapítások provokatív kérdést vetnek fel, hogy továbbra is helyes-e meghatározni az „esszenciális hipertóniákat” azokként az alanyokként, akik normalizálják BP-jüket a BMI csökkentésével vagy normalizálásával, vagy helyesebb lehet-e úgy tekinteni, hogy ezeket a betegeket érinti másodlagos magas vérnyomás, amely különösen érzékeny a felesleges zsír hemodinamikai, metabolikus és endokrin hatásaira.
Következtetések
E vizsgálat eredményei azt mutatják, hogy túlsúlyos, nem elhízott, 1. stádiumú magas vérnyomásban szenvedő betegeknél (vagyis olyan populációnál, amelyben az érfal súlyával kapcsolatos szerkezeti változások még nem fejlődtek ki, és a funkcionális változások valószínűleg még visszafordíthatók), BW A redukció hatásosan csökkentette a BP szintjét, és megfordította a metabolizmus és az endokrinológiai rendellenességeket, amelyek a BW feleslegével jártak. Ez nyilvánvalóbb volt azoknál a betegeknél, akik normalizálták a BMI-t, és a BP és a plazma inzulin, az aldoszteron, a renin és különösen a leptin szintje nagyobb mértékben csökkent. A BMI-t normalizáló betegek fele normalizálta a BP-szintjét, ami a hipertónia egyik formáját jelezheti, amely szigorúan másodlagos a zsírfelesleg szempontjából.
Összeférhetetlenség
A szerzők nem jelentenek összeférhetetlenséget.
- A mérsékelt súlycsökkenés hatása a vérnyomás normalizálásában elhízott alanyokban vérnyomáscsökkentő
- A mérsékelt súlycsökkenés hatása a vérnyomás normalizálásában elhízott alanyokban vérnyomáscsökkentő
- A testsúlycsökkenés hatása a betegek májzsírjának és térfogatának mágneses rezonancia képalkotására
- Az L-karnitin hatása a hipokalorikus étrendet tápláló patkányok fogyására és testösszetételére - Kivonat
- A folyadék- és nátriumkorlátozások hatása a fogyásra a szívelégtelenségben szenvedő betegek körében