Az acalculous cholecystitis kezelésének legújabb fejleményei
Bryan Balmadrid
1 Gasztroenterológiai Tanszék, Washington Egyetem Harborview Medical Center Campus, Seattle, USA
Absztrakt
Az acalculous cholecystitis életveszélyes epehólyag-fertőzés, amely jellemzően a kritikus betegeket érinti. A késői diagnózis pusztító eredménnyel járhat, mivel kezeletlenül magas az epehólyag-perforáció kockázata. A diagnózis nem egyértelmű, mivel Murphy jele nehezen illeszthető be a kritikus betegek körébe, és sok képalkotási eredmény érzéketlen vagy nem specifikus. Ez a cikk áttekinti a jelenlegi képalkotó szakirodalmat az eredmények értelmezésének javítása érdekében. A kezelés magában foglalja a perkután kolecisztosztómiát, a műtéti kolecisztektómiát, vagy újabban egy endoszkóposan elhelyezett fémstentet a gyomor-bél traktuson keresztül az epehólyagba. Ez a cikk áttekinti a jelenlegi szakirodalmat, amelyben értékeli az egyes kezelési lehetőségek eredményeit, és javaslatot tesz egy protokollra a választási mód meghatározásához a betegpopuláció alapján. Pontosabban, az endoszkópos ultrahangvezérelt epehólyag-elvezetés újszerű vízelvezetési megközelítés azoknak a betegeknek, akik gyengén jelennek meg a műtét számára, és kiküszöbölik a perkután elvezetés szükségességét és annak minden szövődményét. Ígéretes eredményeket hoz, de a felhasználásában vannak figyelmeztetések.
Bevezetés
Az acalculous cholecystitis nem gyakori, de potenciálisan pusztító epehólyag-fertőzés. A diagnózist nehéz lehet felállítani, de fontos a korai felismerés. A kialakított kezelési lehetőségek sikeresek voltak, és egy új kezelési mód ígéretet tett. A kezelési módok pontos sorrendje és preferenciája azonban továbbra sem világos. Ez a cikk összefoglalja a legújabb irodalmat, és megvitatja azokat a tényezőket, amelyek meghatározzák a megfelelő kezelési módot.
Az epehólyag 30-50 ml erősen koncentrált epesavtartályt működtet, amelyek szükségesek az étrendi lipidfelszívódáshoz. Az epehólyag-összehúzódások étkezés közben jelentkeznek, és több epesavat szabadít fel a duodenumba, hogy elősegítse az étel felszívódását 1. Az epehólyag diszmotilitása vagy stasis magas koleszterinállapotokkal kombinálva epekő képződést okozhat, ami a cisztás csatorna elzáródásához és akut kolecystitishez vezethet. Az epekövek okozzák az akut kolecisztitisz többségét. A nem epekő vagy acalculous kolecystitis ritkábban fordul elő, és gyakran figyelmen kívül hagyják, ami késleltetett diagnózishoz vezet.
Az acalculous cholecystitis olyan epehólyag-fertőzés, amely nem kapcsolódik az epekövekhez, ami súlyos következményekhez vezet. Az akut cholecystitis mindössze 10% -át teszi ki, de magasabb a morbiditása és a mortalitása, mint a calculous cholecystitis 2-nek, mivel ezek a betegek a kiinduláskor jellemzően betegebbek.
Mint sok fertőzés esetében, a kezelés fő alappillére az antibiotikumok és a forráskontroll, és ez utóbbi jellemzően kolecisztektómiát vagy perkután eresztést jelent az epehólyagba. Súlyos betegeknél a kezelés sorrendje vagy típusa kevésbé egyértelmű. Gyakori, hogy az instabil betegek számára perkután kolecisztosztómiát (PC) helyeznek el, de felmerül a kérdés, hogy ez célterápia lehet-e, vagy ha stabilabb állapotban kell kolecisztektómiát végezni. A gasztrointesztinális traktusban (GI) a belső elvezetés új módja merült fel az irodalomban, de ennek szerepéről még mindig viták folynak. Megbeszéljük azokat az új tanulmányokat, amelyek részletesen foglalkoznak ezekkel a kérdésekkel.
Acalculous kolecystitis
A nyálkahártya-kolecisztitist az epehólyag pangása okozza a hipomotilitás miatt, amely fokozott intraluminális nyomást eredményez az epehólyag falában, ami ischaemiát, gyulladást és lehetséges nekrózist eredményez. Mint minden stasis esetén, ez is bakteriális kolonizációhoz és az epehólyag fertőzéséhez vezethet. A folyamatos ischaemia, gyulladás vagy fertőzés (vagy ezek kombinációja) perforációt eredményezhet, amely körülbelül 10% -ban fordul elő 2. Ezek az emberek gyakran kritikusan betegek az acalculous cholecystitis kialakulása előtt, ezért ezek a szövődmények pusztítóak lehetnek. Az intenzív osztályon a betegeknél gyakrabban előforduló jelentős betegség és stresszorok okozhatják az epehólyag diszmotilitását. Agyvérzés, szívroham, súlyos égési sérülések, traumák, nagyobb műtétek és az elhúzódó parenterális táplálkozás elhúzódó használata mind összefüggésbe hozták az acalculous kolecystitist. Az 1. táblázat további betegség-asszociációkat sorol fel. Akkor nem meglepő, ha a történelmileg magas, 30% -os halálozási arányt 2 látjuk. Ne feledje, hogy ez a diagnózis nem korlátozódik kórházi körülmények között élő betegekre. Egy kisebb, 47 betegen végzett retrospektív vizsgálatban a betegek többségénél (72%) az acalculous cholecystitis tünetei jelentkeztek ambuláns körülmények között 3 .
Asztal 1.
| Sérülés | Diabetes mellitus | Salmonella | Szisztémás lupus |
| Égés | Végstádiumú vesebetegség | Staphylococcus aureus | Vasculitides |
| Kardiopulmonalis újraélesztés | Pangásos szívelégtelenség/ a koszorúér-betegség | Citomegalovírus | |
| Vérmérgezés | Perifériás vaszkuláris betegség | ||
| Teljes parenterális táplálás | Immunszuppresszió | ||
| Mechanikai szellőzés | AIDS | ||
| Csontvelő/ őssejt transzplantáció | Microsporidia/ cryptosporidium | ||
| Nagy műtétek |
Bemutatás és diagnózis
Az ambuláns betegeknél a bemutatás hasonló a kalkuláris kolecisztitishez, amelynél a jobb felső negyed fájdalma, láza és pozitív Murphy-jele van. A diagnózis azonban nehezebb lehet kritikus betegeknél, mivel a szepszis nem specifikus, de súlyos tüneteivel, a mentális állapot megváltozásával és a klinikai lefolyás általános romlásával járhat 4. Előfordulhat, hogy a beteg nem képes verbalizálni a hasi kellemetlenségeket. Az acalculous cholecystitis általában az idősebb férfiakat érinti, szemben az epekő megfelelőjével, amelyben a nők túlsúlyban vannak a calculous cholecystitis 5 esetében. A májfunkciós tesztek jellemzően enyhe emelkedést mutatnak. Az acalculous cholecystitis azonban nem okoz közvetlenül sárgaságot, legalábbis nem a betegség korai szakaszában. A szepszissel kapcsolatos kolesztázis vagy ritkábban a közös epevezeték tágult epehólyagból való anatómiai összenyomódása (Mirizzi-szindróma) végül sárgasághoz vezethet.
Az ultrahangos képalkotás és a kolecintigráfia kombinációja a kolecisztokininnel (HIDA-CCK) megerősítheti a diagnózist. Sokszor diagnosztizálható egy ultrahang, amely kitágult epehólyagot mutat, megvastagodott falral és kövek nélküli gyulladással. Az erősen megvastagodott fal vagy a pericholecystás folyadék kialakulása növeli a specifitást. Fontos megjegyezni, hogy bár az ultrahang önmagában érzékeny erre a diagnózisra 6, a kritikus betegeknél az epehólyagban gyakran kóros ultrahang-megállapítások vannak, anélkül, hogy acalculous cholecystitisük lenne 7, ami csökkenti az ultrahang specifikusságát.
A számítógépes tomográfia (CT) képalkotása nagy érzékenységgel rendelkezik, hasonlóan az ultrahanghoz, de nincs specifitása. A kritikus betegeknél az epehólyag rendellenességei gyakoribbak a CT-n, mint az ultrahanggal. Egy nagy, esetkontrollos, retrospektív vizsgálatban (n = 127 eset), amely kifejezetten a kritikus ellátó egységekben vizsgálta az acalcularis cholecystitist, a kritikus betegek 96% -ának rendellenes epehólyag-lelete volt a CT-képen. Ezek a megállapítások magukban foglalják az epehólyag falának megnövekedett vastagságát és javulásának hiányát, a szuberozális ödémát, a megnövekedett epesűrűséget, az epehólyag nagy merőleges átmérőit, az epehólyagban lévő gázt, az ascitist, a peritoneális zsír ödémáját és a diffúz szöveti ödémát. (Lásd a 2. táblázatot a további CT-megállapításokról, ha rendelkezésre állnak az érzékenység és a specificitás.) Az acalculous cholecystitis esetében a legspecifikusabb megállapítás az epehólyagban lévő gáz volt, amelynek specificitása 99,2% volt, de nagyon alacsony érzékenysége 11,1% volt. Alternatív megoldásként az epehólyag-leletek hiányának nagyon jó negatív prediktív értéke van, ami gyakorlatilag kizárja az acalculous cholecystitist 8. A feltételezett acalcularis cholecystitisben szenvedő 43 eset közül csak kilencnél volt nekrotikus epehólyag a kolecystectomia utáni patológiában. Ez a tény korlátozza a javasolt érzékenységük és sajátosságaik pontosságát.
2. táblázat.
| Gáz a GB-ban | 99.2 | 11.1 |
| GB-os faljavítás hiánya | 94.9 | 37.5 |
| Szuberosalis ödéma | 92.4 | 22.2 |
| Vastagság és fokozás a GB-fal | NA | 25 |
| Nagy sűrűségű epe | NA | 13. |
| Megnövekedett merőleges átmérője a GB | NA | 78 |
| Peritoneális zsírödéma | NA | 89 |
| Diffúz szöveti ödéma | NA | 89 |
| Ascites | NA | 100 |
GB, epehólyag; NA, nem alkalmazható.
A HIDA-CCK-ban a CCK az epehólyag összehúzódását okozza, majd egy kidobási frakciót mérnek. A nukleáris vizsgálatok jellegéhez hasonlóan ennek a tesztnek az elvégzése több órát is igénybe vehet, és ezért csak bizonyos betegeknél megfelelő. A 35% -nál kisebb kidobási frakció az epehólyag diszfunkciójára és így az acalculous cholecystitisre utal. Az érzékenység és a specificitás 67 és 100%, illetve 58 és 88% között mozog 9 .
Számos más tanulmány és metaanalízis is foglalkozik a képalkotó módszerek érzékenységének és sajátosságainak értékelésével az akut kolecisztitisz diagnosztizálásakor. A legtöbb azonban kizárja az acalculous cholecystitist az elemzésből. Az acalculous cholecystitis diagnosztizálásához képalkotási kritériumok állnak rendelkezésre az irodalomban, például a Barie és az Eachempati 10 áttekintése. A képalkotás során fontos megállapítások a kitágult, kövek nélküli epehólyag, megvastagodott vagy ödémás fal. További megállapítások a specifitás javítását szolgálják. Mint mindig, a diagnózis felállításához vegyen fel más klinikai adatokat is.
Kezelés
Az intravénás antibiotikumok beadása az első szerepet játszik az acalculous cholecystitis kezelésében kórházi körülmények között. Az Amerikai Sebészeti Társaság és a Fertőző Betegségek Társasága 2010-ben olyan iránymutatásokat nyújtott be, amelyek antibiotikum-ajánlásaikat arra alapozzák, hogy ez közösségi vagy kórházi szerzésű-e, de a kórházban megszerzett kezelési módokra összpontosítunk. Monoterápia esetén a karbapenemek és a piperacillin/tazobaktám jó lehetőség. Egyéb kezelési módokról, beleértve azokat is, amelyek figyelembe veszik a kiterjesztett spektrumú béta-laktamázt (ESBL) termelő organizmusokat, lásd a 3. táblázatot 11. Az antibiotikumok időtartama a forráskontrolltól függ, és ennek elérése után négy-öt nappal le lehet állítani 11, 12. Abban a nehéz helyzetben, amikor a forráskontroll nem érhető el, az antibiotikum-kezelésnek a csökkenő gyulladásos markereken, a láz megszűnésén és a klinikai állapot javulásán kell alapulnia. Ebben a helyzetben hiányoznak a tanulmányok és a hivatalos ajánlások, ezért a klinikusoknak eseti alapon mérlegelniük kell az antibiotikumok időtartamát.
3. táblázat.
| Enyhe vagy közepesen súlyos fertőzés | Cefazolin, cefuroxim és ceftriaxon |
| Súlyos fertőzés vagy magas kockázatú tényezők, például előrehaladott korban immunhiányos, és a végszervi betegség | Imipenem-cilasztatin, meropenem, doripenem, piperacillin-tazobaktám, ciprofloxacin, levofloxacin, vagy cefepim, mindegyik metronidazollal kombinálva |
| Bővített spektrumú béta-laktamáz (ESBL) -termelő organizmusok | Imipenem-cilasztatin, meropenem, doripenem és piperacillin-tazobaktám, mindegyik kombinációban metronidazol |
| Bármely egészségügyi ellátással összefüggő fertőzés súlyossága | Adjon vankomicint a fenti megfelelő adagolási rendhez. |
A Surgical Infection Society és az amerikai Infectious Diseases Society 2010. évi iránymutatásaiból adaptálva 11 .
A forrásszabályozás hagyományos kezelése PC vagy műtét volt. Az endoszkópos retrográd cholangiopancreatographián (ERCP) keresztül történő transzpapilláris vízelvezetést változó sikerrel alkalmazták, és magas a kiújulási arány 13. Ezt a lehetőséget részletesebben nem tárgyaljuk. A választott kezelés műtéti cholecystectomia lenne. Azonban ezek közül a betegek közül sokan kritikus állapotban vannak, és rosszul műtéti jelöltek. Ekkor az intervenciós radiológia segítségével elhelyezett PC-csövet használnak az epehólyag vízelvezetésének biztosítására. Ez mind ideiglenes intézkedésként (híd a műtétig), mind pedig kezelési lehetőségként működhet. Egy nagyon nagy, 1725 esetből álló retrospektív vizsgálat arra utal, hogy rendkívül beteg betegeknél a PC-nek alacsonyabb a morbiditása, kevesebb az intenzív osztály felvétele, csökken a tartózkodási idő és alacsonyabbak a költségek a nyílt kolecisztektómiához képest 14. A PC-cső akut szövődményei továbbra is alacsonyak, összességében körülbelül 2% 15, 16. Ne feledje, hogy a perkután vízelvezetést kapó betegek általában betegebbek, összességében magasabb a halálozási arány, és előfordulhat, hogy a halálozás nem kapcsolódik közvetlenül magához a beavatkozáshoz. Így a bevett gyakorlat magában foglalja a kezdeti PC-t minden magas kockázatú műtéti betegnél.
Felmerül a kérdés, hogy kinek kell elvégeznie a műtéti kolecisztektómiát egy PC-vel történő stabilizálás után. Egy nemrégiben végzett visszamenőleges felülvizsgálat során 271 beteget vizsgáltak PC-vel acalculous cholecystitis miatt, a betegek 46,8% -ánál volt intervallum-cholecystectomia főleg az index felvétele során. A 30 napos halálozás 8,5% volt. A kórházban elhunyt betegeket kizárták az eredmények értékeléséből, torzítva a következtetéseket. A maradék 44,6% -ban (121 beteg), akiket csak PC-vel kezeltek, a katéter befogásának sikeres próbáját követően 72,7% -ban sikeresen eltávolították a perkután lefolyást, míg a többieknél a katéter maradt. A recidíva a lefolyó eltávolítása után csak 2,3% volt 15. Ez az egyik legnagyobb tanulmány, amely kifejezetten az acalculous cholecystitis kezdeti PC-kezelését vizsgálja. Megerősíti, hogy a PC biztonságos és hatékony, de azt is kiemeli, hogy ez lehet a magányos kezelés, jó sebességgel végül eltávolítva a csövet. Azoknál a betegeknél, akik a betegség bármely szakaszában nem alkalmasak a műtétre, a perkután vízelvezetés elegendő lehet a kezeléshez. Retrospektív jellege csökkenti a tanulmány következtetésének erejét.
A lefolyó eltávolításának ütemezését illetően nincs egyetértés. Ésszerű megközelítés az, hogy először megvárjuk a klinikai tünetek, például a láz vagy a leukocitózis megoldását. Ezután egy héttel a felbontás után kolecisztogramot kell végezni, és ha a cisztás csatorna szabadalmaztatott és a kontraszt könnyen kiürül a duodenumba, akkor ezek a betegek jelöltek a PC-cső eltávolítására.
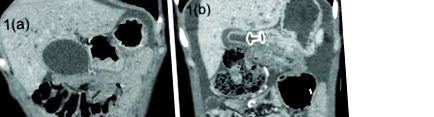
1.ábra.
( a) Ez a számítógépes tomográfiai kép egy kitágult epehólyagot mutat a gyomor antrumának közvetlen közelében. ( b) Ez a teljesen fedett lumenet alkalmazó fémstent kommunikációt teremt a gyomor antrum és a már jelentősen dekompressziós epehólyag között.
Hasznos lenne egy prospektív tanulmány, amely közvetlenül összehasonlítja az EUS-GB PC-vel kapcsolatos megközelítését azoknál a betegeknél, akiket kifejezetten gyenge műtéti jelöltnek tartanak az akut kolecisztitiszben, és kifejezetten az acalculous kolecystitis részhalmaz-elemzését tervezik. Fontos megjegyezni, hogy az EUS-GBD-t azoknak a betegeknek kell fenntartani, akik várhatóan soha nem fognak műteni. Az epehólyag közelítése a nyombél izomához növeli az epehólyag műtéti eltávolításának nehézségeit és kockázatát, mivel ez nyombél vagy gyomor perforációjához vezethet, mivel a LAMS által létrehozott 15 mm-es luminalis defektus van. Így ebben a helyzetben elkerülhető a műtét. Noha technikailag eltávolíthatók, ezek a fémstentek állandóan a helyükön voltak ebben a helyzetben. Összehasonlításképpen, a perkután cső hídként működhet, és nem jelent kockázatot a műtéti cholecystectomia, a leghatározottabb kezelés.
Összegzés
Rövidítések
CT, számítógépes tomográfia; ERCP, endoszkópos retrográd kolangiopancreatográfia; EUS-GBD, endoszkópos ultrahangvezérelt epehólyag-elvezetés; GI, emésztőrendszer; HIDA-CCK, kolecintigráfia kolecisztokininnel; LAMS, lumen-vonzó, teljesen fedett fém stent; PC, perkután kolecisztosztómia.
Köszönetnyilvánítás
A szerző köszönetet mond Michael Saunders-nek, a Washingtoni Egyetem, Seattle, WA, USA, a CT képek elkészítéséért. Ezeket a CT képeket MS kapta a rutinszerű gyakorlat részeként.
- New York-i elhízási szimpózium előrehaladása a súlykezelésben - Weill Cornell Medicine Események
- Véleményező testület - Előrehaladás az elhízásban, a súlykezelésben és a kontrollban - MedCrave online
- Az alkoholos májbetegség legújabb fejleményei II
- A professzionális legjobb diéták 2018-as fogyókúrás tabletták biztosítják a legfrissebb információkat - HazMat Management
- Professzionális tojásdiéta fogyáshoz Medical Natural Top 5 - HazMat Management