Frissítések a perforált peptikus fekélybetegség laparoszkópos műtéteiben: a technika állása és a jövő perspektívái
Andrea Pansa 1, Hayato Kurihara 1, Muhammed Ashraf Memon 2,3,4,5,6
Hozzászólások: (I) Koncepció és tervezés: Minden szerző; (II) Igazgatási támogatás: H Kurihara; (III) Tananyag vagy betegek biztosítása: A Pansa; (IV) Adatok gyűjtése és összegyűjtése: A Pansa; (V) Adatok elemzése és értelmezése: A Pansa, MA Memon; (VI) Kéziratírás: Minden szerző; (VII) A kézirat végleges jóváhagyása: Minden szerző.
Absztrakt: A peptikus fekélybetegség (PUD), amely évente világszerte 4 millió embert érint, a perforációs aránya 2% és 14% között van. A perforált peptikus fekély (PPU) jelentős morbiditást és mortalitást hordoz magában. A műtéti javítás továbbra is a PPU választott kezelése. Ez az irodalmi áttekintés tartalmazza a PPU laparoszkópos javítási technikáinak legfrissebb frissítéseit, és az ok-okozati összefüggéseire, a klinikai jellemzőire, a diagnosztikai munkára, a laparoszkópos és a nyílt műtéti technikákra, az eredményekre és a jövőbeli perspektívákra is összpontosít. A szakirodalom átfogó áttekintése történt, és figyelembe vették a témával kapcsolatos legújabb metaanalíziseket és áttekintéseket. Nem találtak lényeges különbségeket a posztoperatív mortalitásban a PPU-ban szenvedő betegek nyílt és laparoszkópos megközelítései között. Ezenkívül a laparoszkópos helyreállítás statisztikailag szignifikánsan kevesebb posztoperatív fájdalmat eredményez, és alacsonyabb a sebfertőzés kockázata. Ennélfogva a laparoszkópos javítás indokolt, amennyiben helyzeti szempontból megfelelő, mint a választott kezelés.
Kulcsszavak: Perforált peptikus fekély (PPU); laparoszkópia; eredmény; technika
Beérkezett: 2019. április 09 .; Elfogadva: 2019. október 30 .; Megjelent: 2020. január 20.
Bevezetés
A PPU kezelése elsősorban sebészeti, és számos javítási technikát írtak le.
1989-ben a nyombélfekély első laparoszkópos helyreállítását írták le Mouret és munkatársai. (11).
Azóta számos cikk jelent meg, összehasonlítva a laparoszkópos és a nyitott megközelítést.
Ez az irodalmi áttekintés célja a laparoszkópos műtét legújabb és jelenleg folyó klinikai alkalmazásainak felmérése és megvitatása a PPU-ban, beleértve annak indikációit, különböző javítási technikákat és eredményeket.
Klinikai szolgáltatások
A PPU gyakran nem specifikus hasi tünetekkel jár, ami némileg megnehezíti a korai diagnózist. A tipikus tünetek közé tartozik a hirtelen fellépő súlyos hasi fájdalom, hányinger és hányás, valamint pirexia. Perforáció esetén a gyomornedv és a levegő bejut a peritonealis térbe, és kémiai peritonitishez vezet, ami súlyos hasi fájdalomhoz és tachycardiahoz vezet. A hirtelen megjelenő hasi fájdalom, tachycardia és hasi merevség a PPU tipikus triádja (4). A betegek kevesebb mint kétharmada fordul elő őszinte peritonitisben, és egyes esetekben ez a jelenség késleltetheti a PPU diagnózisát (12). A korai beavatkozás kulcsfontosságú, mivel a tünetek megjelenésétől számított minden óra 2,4% -kal csökkenti a túlélés esélyét (13,14).
Diagnózis
Radiológia
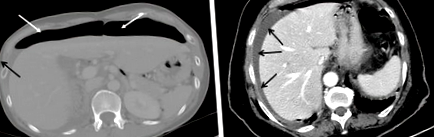
A merev mellkas röntgenfelvételt általában perforációval gyanús akut felső hasi fájdalomban szenvedő betegeknél végzik (4). A kontrasztos számítógépes tomográfia azonban a legjobb diagnosztikai módszer 98% -os pontossággal (15). Ezenkívül a CT-vizsgálatok kizárhatnak más akut hasi betegségeket, például az akut kolecystitist, az akut hasnyálmirigy-gyulladást, az akut vakbélgyulladást és az akut mesenterialis ischaemiát, hogy csak néhányat említsünk. Ezen akut hasi állapotok némelyike nem igényelhet sebészeti beavatkozást, legalábbis a kezdeti szakaszban. Az erőforrásokban szegény egészségügyi intézményekben a merev mellkasröntgen rendkívül hasznos a membrán alatti szabad levegő kimutatására, megerősítve a zsigeri perforációt (4). A peptikus fekély perforációja detektálható szonográfiai jeleket is generálhat, például pneumoperitoneumot; a szabad intraperitoneális levegő hajlamos a máj, a nyombél és a gyomor körül felhalmozódni, az echogén fókuszt vagy vonalat tartalmazó gasztroduodenális fal helyi megvastagodása, lokalizált extraluminális gáz és folyadék jelenléte. A szonográfia azonban általában nem játszik szerepet sem a PPU első vonalbeli vizsgálatában, sem a menedzsment munkájában (16) (1. ábra).
Laboratórium
Laboratóriumi vizsgálatokat, például teljes vérképet, karbamidot és elektrolitokat, C reaktív fehérjét, szérum amilázt és lipázt, valamint vénás vagy artériás vérgázokat végeznek a PPU-ban szenvedő betegeknél annak érdekében, hogy kizárják az egyéb diagnózisokat, felmérjék más rendszerek működését és végül mérje fel a műtéti állapot élességét. Például az emelkedett szérum amiláz- és lipázszintek utalnak az akut hasnyálmirigy-gyulladásra (17,18). Hasonlóképpen, a fehérvérsejtszám és a C-reaktív fehérje általában a legtöbb akut hasi állapotban emelkedik gyulladás vagy fertőzés miatt, és nem specifikus jellegűek (17). A károsodott vesefunkció, a megnövekedett laktátszint és a metabolikus acidózis számos akut hasi betegség miatt másodlagos lehet, és hipotenziót, nem megfelelő perfúziót, szisztémás gyulladásos válasz szindrómát (SIRS) és/vagy vese előtti sérülést tükrözhet, de nem specifikus a PPU-ra (7). ). Ezek a jelek hipovolémiás sokkra és szepszisre utalnak.
Anyag és módszerek
A PubMed adatbázisban elérhető cikkek átfogó szakirodalmi keresését végezték. A keresés során használt kifejezések a „gyomor/nyombél/peptikus fekély”, „perforáció/perforált”, „laparoszkópia/laparoszkópos” és „javítás/műtét” voltak. Csak olyan angol nyelven írt cikkeket vettek figyelembe, amelyek felnőtt betegeket használtak.
Laparoszkópos megközelítés
Kezelési előzményeinek többségében a laparotomia és a perforáció közvetlen lezárása megszakított varratokkal és omentális pedikulumdugóval (Cellan-Jones) volt az elsődleges megközelítés a PPU-val szemben (7). Az elmúlt két és fél évtizedben azonban a minimális hozzáférési megközelítés életképes lehetőségként megjelent. E megoldások ellenére nem minden beteg alkalmas a laparoszkópia elvégzésére, ezért a beteg kiválasztása a laparoszkópos műtét szempontjából döntő fontosságú (19).
A beteg kiválasztása
Boey-ponttényezők: (I) egyidejűleg súlyos orvosi betegség; (II) preoperatív sokk (tartós hipotenzió: szisztolés vérnyomás a kiindulási értéktől 40 Hgmm); (III) a perforáció időtartama> 24 óra (a perforáció időtartamát a súlyos akut hasi fájdalom megjelenése és a kórházba érkezés közötti időintervallumként határozták meg). Pontszám: 0–3 (minden faktor 1 pontot kap, ha pozitív). Adaptálva a Lohsiriwat V, Prapasrivorakul S, Lohsiriwat D. perforált peptikus fekélyről: klinikai megjelenés, műtéti eredmények és a Boey pontozási rendszer pontossága a posztoperatív morbiditás és mortalitás előrejelzésében. World J Surg 2009; 33: 80-5. PPU, perforált peptikus fekély; VAGY, esélyhányados.
Sebészeti technika
Nincs egyetértés a PPU laparoszkópos javításának végrehajtásáról, mivel ez a kezelő preferenciájától függ. Bertleff és mtsai. 29 tanulmányt tekintett át, és arról számolt be, hogy az operátorok 44% -a úgy döntött, hogy a beteg lába között áll, míg 33% -a inkább a beteg bal oldalán állva hajtotta végre az eljárást. Továbbá a trokárok száma, elhelyezése és mérete a sebészek között változó volt (2). Az esetek 96% -ában nasogastricus csövet használtak, az esetek 79% -ában pedig lefolyót hagytak, annak ellenére, hogy nincs bizonyíték arra, hogy a lefolyásnak lenne hatása a műtét utáni intraabdominális gyűjtemények előfordulására (23).
A perforáció laparoszkópos javításának ideális műtéti technikája szintén meghatározatlan marad; a laparoszkópos javítási technikák tükrözik a nyílt műtét technikáit, de a jelentések szerint nagyobb működési időt igényel. Ennek a problémának a kiküszöbölése érdekében publikált néhány olyan vizsgálatot a közvetlen varrásról, amely nem történt omentális foltozással, és amelyek a műtét jelentősen rövidített időtartamát jelzik. Az omentoplasztika elkerülése csökkentheti a műtétek időtartamát, de magasabb szivárgás vagy a nyombél szűkületének oka lehet (24,25). Wang és munkatársai nemrégiben készült tanulmánya. Összehasonlította a varrat nélküli onlay oment tapasz és a varrott tapasz hatékonyságát a perforáció közvetlen lezárása után 43 betegnél. A működési idő szignifikánsan rövidebb volt a varratlan onlay oment tapasz csoportban. Statisztikailag nem volt szignifikáns különbség a varrat nélküli és a varrott omentális tapasz javítása között. Ez a munka azt jelzi, hogy mindkét technika hatékony és biztonságos lehet a PPU laparoszkópos javításában (26). Varrat nélküli technikát is leírtak, amely magában foglalja a zselatin szivacsdugót és a fibrin ragasztó lezárását (27). Azonban a javítási helyszivárgás magas aránya miatt nem alkalmazzák széles körben (20).
Peritoneális mosás
A peritoneális lemosás az egyik kulcsfontosságú lépés a PPU műtéti kezelésében (8), de meghosszabbíthatja a működési időt is. Az öntözéshez felhasznált folyadék mennyiségével kapcsolatban nincs egyetértés.
Bertleff és mtsai. amely 29 vizsgálatot tartalmazott, a lemosást 2–6 liter meleg sóoldattal fejezték be, de beszámoltak akár 10 literes öblítésről is (2). Siow és mtsai. a hashártya mosásának fókuszált szekvenciális módját írta le, amely magában foglalta a kvadránsról a negyedre történő mosást, a beteg megdöntésével és a helyzet váltásával a sebész és a kamera meghajtója között. A folyadékot addig szívták, amíg a mélyedések megtisztultak a törmeléktől. Ebben az esetben nem voltak posztoperatív intraabdominális tályogok vagy gyűjtések (28).
Átalakítás
Perioperatív morbiditás és mortalitás
A PPU jelentős posztoperatív morbiditással és mortalitással függ össze, függetlenül attól, hogy a műtét laparoszkópos vagy nyitott (35). A műtét utáni halálozás becsült értéke 1,3% és 20% között mozog, a 30 napos halálozási arány eléri a 20% -ot, a 90 napos halálozási arány pedig eléri a 30% -ot (13,18,36-40). A mortalitás kockázati tényezői sem a nyitott, sem a laparoszkópos megközelítésben nem különböznek egymástól, és magukban foglalják a sokkot a felvételkor, az együttes betegségeket, a reszekciós műtéteket, a nőstény, idős betegeket, a 24 óránál hosszabb késleltetett bemutatást, a metabolikus acidózist, az akut veseelégtelenséget, a hypoalbuminemiát alulsúlyos és dohányosok.
A PPU laparoszkópos helyreállítása után jelentett műtéti szövődmények közé tartozik a műtéti fertőzés (SSI), az intraabdominális gyűjtés/tályog, a seb kiszáradása, az enterocutanus fistulák, a peritonitis, az ileus, a tüdőgyulladás és a metsző sérvek (4,21,41). Tan és mtsai metaanalízise. kijelentette, hogy a laparoszkópos javításnak alacsonyabb volt az általános szövődményességi aránya, mint a PPU nyílt javításának, de ez a különbség nem ért el statisztikai szignifikanciát (P> 0,05) (41). Amikor a szövődmények alcsoportos elemzését végezték, a laparoszkópos megközelítés hasonló gyakorisággal fordult elő a javítási hely szivárgása, az intraabdominális gyűjtések, a posztoperatív ileus, a húgyúti fertőzések és a tüdőgyulladás. Az SSI aránya azonban alacsonyabb volt a laparoszkópia csoportban (P
Következtetések
A perforáció a peptikus fekélyben szenvedő betegek 2–14% -ában fordul elő, és továbbra is a zsigeri perforáció második leggyakoribb oka, amely sürgős műtétet igényel. A diagnózisnak magas gyanakvási indexen kell alapulnia, amely jó klinikai előzményeket és vizsgálatot igényel, kiegészítve vérvizsgálatokkal és radiológiai vizsgálatokkal, amelyek közül a kontrasztanyaggal fokozott hasi CT-vizsgálat a legmegbízhatóbb diagnosztikai eszköz a hemodinamikailag stabil betegeknél. Korai beavatkozás (24 óra, ≥70 éves beteg és ASA 3). A magas kockázatú betegeket valóban nyílt műtéttel kell kezelni, különösen azokat, akik hemodinamikailag instabilak (20). LFA-t szelektíven alkalmazhatunk Boey-pontszámú betegek esetében is ≥2, feltéve, hogy az ASA pontszám
Köszönetnyilvánítás
Lábjegyzet
Érdekkonfliktusok: A szerzőknek nem jelentenek be összeférhetetlenséget.
Etikai megállapítás: A szerzők felelősek a munka minden aspektusáért annak biztosításában, hogy a munka bármely részének pontosságával vagy integritásával kapcsolatos kérdéseket megfelelően megvizsgálják és megoldják.
- Mikor kell a vérző peptikus fekélyben szenvedő betegeknek folytatniuk az orális bevételt Randomizált, kontrollált vizsgálat -
- A csecsemőtáplálás szerepe a jövőbeni betegségek megelőzésében
- Súlytörténet a klinikai gyakorlatban A tudomány állapota és a jövőbeni irányok - Kushner - 2020
- A növekvő testtömeg-index hatása a vastagbél- és végbélrák laparoszkópos műtéteire - Bell
- A peptikus fekély szövődményeinek terápiás táplálása; koleszterinmentes