Van-e valamilyen előrejelző tényező a bariatriás műtét utáni sikeres fogyáshoz?
Absztrakt
Háttér
Jelenleg a bariatrikus műtét a leghatékonyabb kezelés súlyos elhízás és metabolikus szövődményei esetén; a bariatrikus műtéten áteső betegek 15–35% -a azonban nem éri el a fogyás célját. Ennek a vizsgálatnak a célja az volt, hogy meghatározzuk azon betegek arányát, akik az első 12 hónapban nem érték el az 50% -os vagy annál nagyobb súlyvesztést, és meghatározzák a kudarccal járó tényezőket.
Mód
130 súlyos elhízásban szenvedő beteg demográfiai, antropometriai és biokémiai információit szereztük meg, akik 2012 és 2017 között bariátriás műtéten estek át intézményünkben. Önálló jelentéseket használtunk a fizikai aktivitásról, a kalóriabevitelről és az étrend összetételéről. Sikertelen fogyást fontolóra vettek, amikor a beteg elvesztette
Háttér
Az elhízás világszerte fontos egészségügyi probléma. Mexikóban a legutóbbi Nemzeti Egészségügyi és Táplálkozási Felmérés (ENSANUT 2016) [1] arról számolt be, hogy a túlsúly elterjedtsége 39,2%, míg az elhízás 33,3% volt, ami azt jelenti, hogy a népesség kevesebb mint egyharmada egészséges testsúlyú. A lakosság körülbelül 2,9% -át súlyos elhízásnak minősítik, testtömeg-indexe (BMI) 40 kg/m 2 vagy annál nagyobb.
Az elhízás társbetegségekhez kapcsolódik, amelyek növelik a morbiditást és a halálozást az érintett lakosság körében. Beszámoltak arról, hogy minden 25 kg/m 2 normál felső határ feletti BMI minden 5 kg/m 2 -re a halálozás 30% -kal nő (HR 1,29 [95% CI 1,27–1,32]) [2] . A 30–35 kg/m 2 BMI 2–4 évvel, a 40–45 BMI 8–10 évvel csökkenti a várható élettartamot [2].
Eddig súlyos elhízással, vagy 35 kg/m 2-nél nagyobb BMI-vel és egyéb kísérő betegséggel küzdő betegeknél a bariatriás műtét a leghatékonyabb terápiás lehetőség a hosszú távú jelentős súlycsökkenés elérésére, valamint a kapcsolódó társbetegségek kontrolljának javítására vagy akár remissziójának elérésére. [3]; ugyanakkor arról is beszámoltak, hogy a bariatriás műtéten átesett betegek 15–35% -a nem éri el a fogyás célját (amely a túlsúly legalább 50% -ának elvesztését jelenti) az eljárás utáni első 2 évben [3], 4,5,6].
A sikertelen fogyáshoz hagyományosan társulnak a viselkedési problémák, a társadalmi és demográfiai tényezők, a műtéti technika, sőt a genetikai polimorfizmusok is. Az életkor az egyik legkövetkezetesebb előrejelző tényező, az idősebb betegek rosszabb eredményekkel járnak [7,8,9]. A magasabb kezdeti BMI-vel rendelkező betegeknél szintén kisebb az esély a normális súly elérésére, és a bariatrikus műtétet követően a kudarc kockázati tényezőjeként 50 kg/m 2 -nél nagyobb BMI-t jelentettek [7, 8, 10,11,12]. A viselkedési és pszichoszociális tényezőkkel kapcsolatban Sheets és munkatársai megállapították, hogy az olyan étkezési szokások, mint a falás és a legeltetés, valamint a depresszió társulnak leggyakrabban a rossz kimenetelhez. Másrészről a műtét utáni táplálkozási és testmozgási tervek betartását jó prognosztikai tényezőknek tekintették a jelentős súlyvesztés szempontjából [13].
A jobb prognózishoz kapcsolódó tényezők továbbra is ellentmondásosak, és minden egyes populációra vagy multidiszciplináris terápiás megközelítésre vonatkozhatnak. Mivel a súlyos elhízásban szenvedő betegek számára a műtétet javasolják, további információkra van szükség a műtéti legjobb jelöltek kiválasztásához és a beavatkozás reális céljainak meghatározásához. Bizonyos esetekben a műtéti eljárás hozzáértése nem lesz elegendő a kívánt súlycsökkentési cél eléréséhez. Ez az úgynevezett kudarc bizonyos esetekben megkérdőjelezi a bariatrikus műtét alkalmazását. Míg a műtét és az utánkövetés jelei némileg egyértelműek, a műtét utáni korai beavatkozások javallatai, azoknál a betegeknél, akik nem veszítenek elég súlyt, nem. Ennek okainak elemzése hozzájárulhat konkrét irányelvek kidolgozásához ezekre a betegekre.
Célunk volt meghatározni azon betegek arányát, akik az első 12 hónapban nem érték el az 50% -os vagy annál nagyobb súlycsökkenés célját a központunkban, valamint annak megállapítását, hogy van-e olyan kiindulási klinikai vagy laboratóriumi jellemző, amelyet fel lehet használni ennek az eredménynek a korai előrejelzői.
Mód
Retrospektív elemzést végeztünk azoknak a betegeknek az orvosi aktáiban található információkról, amelyek 2012 és 2017 között kórházunk bariatéri műtétjének értékelését kérték, és ismertették általános jellemzőiket. Klinikánk csak 18 évesnél idősebb betegeket fogad el, akiknek BMI-értéke> 40 kg/m 2 vagy BMI> 35 kg/m 2 plusz egy vagy több társbetegség, a fogyás dokumentált hiánya diétával és fizikai aktivitással, valamint jóváhagyással a pszichiátriai bizottság. Ehhez a tanulmányhoz tovább elemeztük csak azoknak a betegeknek az adatait, akiket átestek és akiket a műtét után legalább egy évig értékeltek. Az elemzés ezen részéhez a hiányos információkkal ellátott fájlokat is kizártuk.
A tanulmányt a helyi etikai bizottság engedélyezte, és a klinikai akták és az adatvédelmi előírások értékelésére vonatkozó, a helyes klinikai gyakorlatra vonatkozó nemzetközi ajánlásokat követte. A betegeket teljes körűen tájékoztatták a vizsgálat céljairól, és felkérték őket, hogy az adatgyűjtés előtt írják alá a tájékozott beleegyezést.
Regisztráltuk az egyes betegek általános demográfiai és antropometriai adatait. Kiértékelték kórtörténetüket és az elhízással járó társbetegségek általános laboratóriumi felmérését is.
A műtét előtt a betegeknek a táplálkozási szakértő 3 értékelése és legalább 150 perc/hét aerob testmozgás útján kell elveszíteniük a testfelesleg (% EBW) legalább 5% -át (kifejezetten fizikai képességeikre irányítva). Az utasításokat ugyanazok a képzett táplálkozási szakemberek és orvosok adják. Ez segít kontrollálni a társbetegségeiket, és bizonyítja, hogy képesek megfelelni a hosszú távú életmódváltásnak.
A fizikai aktivitás a betegek önbevallásaiból származik, rögzítve az aerob testmozgás heti összes percét; a kalóriabevitelt és az étrend összetételét a táplálkozási szakértővel végzett minden egyes értékelés előtt 24 órás regisztráció alapján nyerjük. A bariatrikus műtéttel járó sikeres EBW% -át akkor vettük figyelembe, amikor a beteg a műtét után 12 hónappal a túlsúly 50% -át vagy annál többet vesztett.
Az adatokat a változó eloszlás szerint mutatjuk be medián és szórással, illetve interkvartilis tartományú mediánokkal. A kvalitatív adatokat gyakoriságként és arányként mutatjuk be. A kétváltozós elemzést x 2 és pontos Fisher-tesztek segítségével végeztük el a kvalitatív változókra, valamint egy Student-féle T-tesztet vagy Mann Whithney-féle U-t kvalitatív adatokra. A logisztikus regressziót a kétváltozós elemzés alapján szignifikáns eredményeket tartalmazó változókkal végeztük. A o
Eredmények
Összesen 368 beteg közül, akiket az elhízás klinikáján értékeltek az adatgyűjtés időszakában, csak 130-at vettünk fel, akik teljesítették a felvételi kritériumokat.
A betegek átlagos életkora 48 ± 9 év volt, 106 (81,5%) nő volt, 52% -uk 9 éves vagy annál magasabb iskolai végzettséggel rendelkezett (egyenértékű a középiskolával), 67% -uk házas volt vagy párjával élt, 35 % -nak nem volt teljes munkaideje. (Asztal 1).
Klinikánk kezdeti értékelése során 31% -uknak megemelkedett az éhomi plazma glükózszintje és 26% -uknál diagnosztizálták a diabetes mellitust. Közülük 57% -ban volt magas vérnyomás, 29% -ban dislipidaemia, 5% -ban volt korábbi szív- és érrendszeri esemény, 2% -ban mélyvénás trombózis volt. Az alvási apnoét 27% -nál diagnosztizálták, míg 21% -ukat valamikor osteoarthrosis miatt kezelték. A pszichés egészségügyi szakember által diagnosztizált depresszió vagy szorongás a betegek 14% -ában volt jelen.
A medián BMI az első értékeléskor 48 (IQR 44–52) kg/m 2 volt. Lakosságunk megdöbbentő 40% -ának a BMI-je 50 kg/m2 vagy annál nagyobb volt, 36,1% -uk szuper elhízottnak és 3,9% -uk szuper-elhízottnak tekinthető.
A műtét előtti diétás és testmozgásos beavatkozásokkal az EBW% -os veszteség 7% volt (IQR 0–12%), amelynek eredményeként a műtét során a medián súly 119 (104–128,5 kg) és a medián BMI 46 (IQR 42–12 51) kg/m 2. A műtét előtt a betegek csupán 35% -a vesztette el a túlsúly 10% -át.
Csak két sebész végzi az összes eljárást központunkban. Egyéni szaktudásuk és a betegek jellemzőinek értékelése alapján választják ki a műtét típusát. A központunkban rendelkezésre álló műtétek a következők: Roux-en-Y bypass (RYGB), amelyet a betegek 38% -ánál végeztek, laparoszkópos egy anastomosis gyomor bypass (OAGB) 49% -ban, és a gyomor hüvelye a fennmaradó 13% -nál.
Egy évvel a műtét után 104 (80%) vesztesége az EBW 50% -a vagy annál nagyobb volt. A sikeres műtéttel rendelkező betegek (2. táblázat) fiatalabbak voltak, mint a nem sikeres műtét csoportban (46 ± 9, szemben 52 ± 8) o = 0,005), alacsonyabb volt a hipertónia gyakorisága (52% vs. 77%), o = 0,02), hasi műtétek (46% vs. 69%, o = 0,03), depresszió vagy szorongás (11% vs 27%, p = 0,03). Ezenkívül alacsonyabb volt az elhízással kapcsolatos társbetegségek száma (3 vs 2, p = 0,02), és magasabb volt a teljes munkaidőben hiányzó betegek aránya (53% vs. 33%), o = 0,05).
A műtét ebben az időpontban valószínűleg sikeres eredménnyel zárult, az OAGB volt, míg csoportunkban a gyomorhüvely kevésbé sikeres volt (57% vs 9%, o = 0,001).
Jelentős inverz korrelációt találtunk a kiindulási BMI és a 12 hónapon belül elvesztett EBW% között (R = - 0,356, o 3. táblázat Többváltozós elemzés. A műtét utáni sikeres fogyáshoz kapcsolódó változók logisztikai regressziója (> 50% EBW)
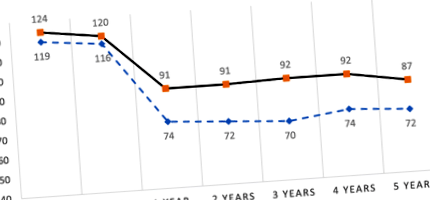
Mivel a sikertelen műtéti csoport sajátosságainak ismertetésére is törekedtünk, a műtét után 2 évvel 26, 3 évesen 17, 4 évesen és 5 évesen 7 betegnél rendelkezésre álló hosszú távú adatokat kerestük meg. Összességében elmondható, hogy 11 beteg (42%) ismét hízott, összehasonlítva a műtét után az első év után elért legalacsonyabb ponttal, 3 (11%) stabil maradt, 12-nek (46%) pedig a műtét első éve után sikerült többet fogynia; azonban végül csak 8 (30%) érte el azt a célt, hogy az EBW> 50% -át elveszítse követésük végén (késleltetett siker) (1. ábra). A késleltetett sikert mutató betegek és azoknak a jellemzői, akik a követés során soha nem érték el a célokat, a műtét első éve után csak a glükóz anyagcserében és az alacsonyabb EBWL-ben mutatkozó változások voltak szignifikánsan eltérők a csoportok. A késleltetett sikerrel járó betegeknél alacsonyabb volt a glükóz metabolizmus károsodása (55% a késleltetett sikerben, szemben a soha nem sikeres csoport 100% -ával), o = 0,03), és magasabb% EBWL a műtét első évében (47% vs. 44%, o = 0,01).
1. ábra: Súlyváltozás (kg) sikeres és nem sikeres csoportok műtétje előtt és után
Vita
Azok a különbségek, amelyeket ebben a tanulmányban a sikeres és a nem sikeres csoportok társbetegségei kapcsán találtunk, más szerzők beszámoltak [14], de az eredmények nem minden esetben következetesek [9, 20, 21]. Figyelemre méltó, hogy ezek az asszociációk nem jelentősek, miután életkoruk szerint kiigazították őket. A cukorbetegség és a mentális egészségi problémák, amelyek gyakran összefüggenek a műtét utáni fogyás nehézségeivel, [7, 9, 20,21,22] nem voltak jelentős differenciáló tényezők ebben a tanulmányban.
A műtéttípusokat tekintve az OAGB gyakrabban társult nagyobb valószínűséggel a% EBWL> 50% eléréséhez, mert hosszabb malabszorptív hurkot hoz létre, és nagyobb változásokkal jár az étvágyat szabályozó hormonokban, mint a GLP-1 és a ghrelin [23, 24 ]. A fogyás sikerét a RYGB, végül a gyomorhüvely követte. Eddig nem találtunk más kiadványt, beleértve ezt a 3 műtétet. Fontos megemlíteni, hogy ennek a vizsgálatnak a retrospektív jellege akadályozza a zavaros változók homogén eloszlását az egyes bariatrikus műtét típusoknak megfelelő csoportok között. A populáció csoportokra osztásával az elvégzett műtét típusa szerint, és összehasonlítva ezeket a csoportokat, azt találtuk, hogy a gyomorhüvely csoportban a hipertónia és a hypothyreosis nagyobb arányban volt jelen, mint a RYGB és az OAGB esetében (az adatokat nem mutatjuk be az eredményekben); olyan tényezők, amelyek alacsonyabb sikeraránnyal társíthatók az ilyen típusú bariatrikus műtéteknél.
A nemek súlycsökkenésben gyakorolt hatása szintén vita tárgyát képezte [7, 9, 10, 20], hazánkban a nők általában gyakrabban elhíznak, mint a férfiak (ENSANUT 2016) [1], de valószínűbb, hogy háziasszonyoknak lenni vagy olyan részmunkaidős munkákhoz, amelyek nem igényelnek fontos fizikai tevékenységet, ami megkülönböztető tényező lehet a népességünkben. Emellett a nyugdíjas betegek nagyobb valószínűséggel maradnak otthon a nagycsaláddal, és általában nem vesznek részt fizikai tevékenységekben.
A diéta és a testmozgás betartását nehéz értékelni [21, 22, 25, 26]. Az önjelentések használatával nem sikerült különbségeket találnunk ezekben a szempontokban a sikeres és a nem sikeres műtétek között. Figyelembe kell azonban vennünk az önjelentések korlátait, különösen a 24 órás étrendi visszahívásokat (24HR), amelyeket ebben a tanulmányban használtunk; elsősorban a memóriával kapcsolatos korlátozásoktól és a mennyiségek becslésének nehézségeitől szenvednek [27]. A résztvevők gyakran kihagynak egyes elfogyasztott ételeket és italokat, és valószínûleg az aluljelentések történnek, mint a túljelentések [27]. És ez a „társadalmi kívánatosság torzítása” is, ahol a páciens vágya, hogy pozitívan mutassa be magát az értékelő (orvos, táplálkozási szakember) előtt, aluljelentésekhez vezethet [27], ami még inkább megmutatkozhat azoknál a betegeknél, akik nem fogynak gyorsan. Bizonyíték van arra, hogy az energiafogyasztást 6 és 25% között alulbecsülik, ha összehasonlítjuk a 24 HR-t sokkal pontosabb módszerekkel, például a DLW-vel (kétszeresen szintezett víz) [28]. Ezért ezeket az eredményeket tartalékkal kell venni, és néhány más stratégiát kell végrehajtani ezen változók értékelésére.
A tanulmány legfőbb korlátai a retrospektív jellege, az ezzel járó memória torzításokkal, valamint a műtét után a betegek táplálkozási és testmozgási szokásainak értékelésére szolgáló szabványosított módszer hiánya.
Következtetések
A bariatrikus műtéten átesett betegek csaknem 20% -a nem veszíti el az EBW több mint 50% -át az első 12 hónap során. Ezen betegek egy része valószínűleg nem fogja elérni ezt a célt a következő években. Az eredményt befolyásoló tényezők továbbra is ellentmondásosak, de populációspecifikusak és értékelhetőek lehetnek annak érdekében, hogy minden egyes központ számára megállapítsák a legjobb diagnosztikai, terápiás és nyomonkövetési stratégiát.
- Az adipocita hipertrófia és a hiperplázia egyensúlya hozzájárul a bariatrikus műtét utáni súlycsökkenéshez
- Bariatri szakorvos műtét bariatrikus műtét fogyás Florida penész okozza az elhízást
- Az adipocita hipertrófia és a hiperplázia egyensúlya hozzájárul a bariatrikus műtét utáni súlycsökkenéshez
- A bariatrikus műtét nem csak fogyás; Guangzhou BRT
- Bariatrikus műtét és fogyás - Niagara Falls Memorial Medical Center