Morbid elhízás és terhességi eredmények egyetlen blasztociszta transzfer után: retrospektív észak-amerikai tanulmány
Miguel Russo
1 Szülészeti és Nőgyógyászati Osztály, Ottawa Kórház, Ottawai Egyetem, 501 Smyth Rd, Ottawa, ON Kanada K1H 8L6
Senem Ates
2 Reproduktív Endokrinológiai és Meddőségi Osztály, McGill Egyetem, MUHC Reproduktív Központ, 687 Avenue des Pins # 58, Montreal, QC Kanada H3A 1A1
Talya Shaulov
2 Reproduktív Endokrinológiai és Meddőségi Osztály, McGill Egyetem, MUHC Reproduktív Központ, 687 Avenue des Pins # 58, Montreal, QC Kanada H3A 1A1
Michael H. Dahan
2 Reproduktív Endokrinológiai és Meddőségi Osztály, McGill Egyetem, MUHC Reproduktív Központ, 687 Avenue des Pins # 58, Montreal, QC Kanada H3A 1A1
Absztrakt
Célja
Kimutatták, hogy az anyák elhízása befolyásolja az in vitro megtermékenyítést követő reproduktív funkciókat és terhességi eredményeket. Újabban a vizsgálatok alacsonyabb élő születési arányt mutatnak az egyszeri blasztociszta transzfer (SBT) után túlsúlyos vagy elhízott betegeknél. Azonban a kóros elhízás hatása a terhesség kimenetelére az SBT után még nem tisztázott jól. Jelen tanulmány célja annak meghatározása volt, hogy a kóros elhízás káros hatással van-e a terhesség kimeneteleire az SBT után egy észak-amerikai populációban.
Mód
Retrospektív, kohorszos vizsgálatot végeztek, amelyben 520 házastársi és sokszemű nő vett részt kiváló minőségű SBT-n 2010. augusztus és 2014. március között az észak-amerikai egyetemi egészségügyi központban. Az elsődleges eredmények a következők voltak: vetélés, a klinikai terhesség és az élő születési arány. Az alanyokat különböző BMI kategóriákra osztották (kg/m 2), beleértve a következő kulcsszavakat: Egyetlen blasztociszta transzfer, Testtömegindex, Élő születési arány, IVF, Észak-Amerika
Bevezetés
Az elhízás globális járványsá vált: becslések szerint 1,9 milliárd felnőttet sorolnak túlsúlyosnak, és több mint 600 milliót elhízottnak [1]. Az elhízást általában az ember testtömeg-indexe (BMI) határozza meg. Az Egészségügyi Világszervezet osztályozási rendszere szerint a normál súlyt 18,5–24,99 kg/m 2 közötti BMI-ként, a 25–29,9 kg/m 2 közötti túlsúlyként és az elhízást 30 kg-os vagy annál nagyobb BMI-ként határozzák meg./m 2 [1]. Csak az Egyesült Államokban a becslések szerint a felnőttek több mint kétharmada túlsúlyos vagy elhízott [2]. Az elhízás régóta társul a szívbetegségek, a stroke és a 2-es típusú diabetes mellitus fokozott kockázatával [3]. Kimutatták, hogy befolyásolja a reproduktív funkciót is. Például az elhízott nőknél nagyobb a meddőség, a vetélés és a terhességi szövődmények, például a terhességi cukorbetegség és a pre-eklampsia kockázata [4].
Ezenkívül egyre több bizonyíték áll rendelkezésre arról, hogy az elhízás az asszisztált reproduktív technológiák (ART) terhességi eredményeit is befolyásolja. Megfigyelési tanulmányok összekapcsolják az elhízást a gonadotropin szükségleteinek magasabb dózisával, a stimuláció hosszabb időtartamával, a ciklus lemondásának növekedésével és az alacsonyabb petesejt-hozammal az in vitro megtermékenyítés (IVF) során [5–7]. Úgy tűnik, hogy az IVF kezelést követő terhességi eredményeket az anya BMI is befolyásolja. Egy 47 967 IVF-kezelési ciklus nagy metaanalízisében az elhízott nőknél alacsonyabb az élő születési arány (LBR), mint a normális BMI-vel rendelkező nőknél [8]. Ezeket a megállapításokat egy nemrégiben készített nagy retrospektív tanulmány igazolta, amelyet Provost et al. [9], amely a BMI hasonló káros hatásait mutatta az IVF utáni terhességi eredményekre. Ezeknek a tanulmányoknak az eredményeit azonban rontja a több embrió potenciális transzferje, amelyekről korábban kimutatták, hogy ciklusonként javítják a terhesség arányát [10].
Az elmúlt években egyre nagyobb érdeklődés mutatkozik a választott egy embriótranszfer (eSET) gyakorlata iránt, amely csökkenti az ikrek és a magasabb rendű többszörös (HOM) terhességeket az IVF után. Retrospektív vizsgálatok kimutatták, hogy az ikerterhességek aránya jelentősen csökkent az elektív egyszeri blasztociszta transzferen (SBT) átesett betegek között a kettős blasztociszta transzferrel (DBT) szemben, az általános terhességi ráta veszélyeztetése nélkül [11, 12]. Ezért fontos meghatározni azokat a betegtényezőket, amelyek veszélyeztethetik a terhesség kimenetelét az SBT után. A legújabb megfigyelési vizsgálatok, amelyek az SBT-t követő IVF-eredményeket megjósló klinikai tényezőket vizsgálták, mind a BMI-t az LBR és a vetélés mértékének (MR) független előrejelzőjeként azonosították [13–15]. Fontos azonban megjegyezni, hogy ezek a vizsgálatok 18,6 és 34,9 közötti BMI-vel rendelkező európai populációkat vizsgáltak, a betegek nagy hányada 30 kg/m 2 BMI alatt volt. Tekintettel az elhízás és a kóros elhízás magasabb arányára (BMI> 40 kg/m 2) Észak-Amerikában, fontos az SBT-t követő IVF eredmények felmérése ebben a betegpopulációban. Jelen tanulmány célja a BMI hatása az SBT utáni terhességi eredményekre elhízott és kórosan elhízott betegeknél, észak-amerikai populációban.
Mód
Retrospektív tanulmány készült az Epidemiology Observational Studies in Observational Studies Reporting (STROBE) irányelveinek megerősítésével összhangban, amelyben 520 nullapáros és többnemű nőt vizsgáltak, akiknek az első embrióátültetése 2010. augusztus és 2014. március között volt egy észak-amerikai egyetemi egészségügyi központban. A vizsgálatba 40 évesnél fiatalabb, egyetlen, csúcsminőségű autológ blasztociszta transzferrel rendelkező nőket vontak be. A kizárási kritériumok a következők voltak: veleszületett méh anomáliák, endometrium polipok, intrauterin synechiae, adenomyosis, intra-cavitary fibroidok, hidrosalpingák, donor embrió transzfer és 40 év feletti nők. Valamennyi alany szérum pajzsmirigy-stimuláló hormon és prolaktin szintje a normál tartományban volt az embrió átültetésétől számított 3 hónapon belül. Az alanyokat csak egyszer vették fel a vizsgálatba. Az első friss embriótranszfer bekerült, kivéve, ha az összes embrió ciklusát lefagyasztották, hogy megakadályozzák a petefészek hiperstimulációs szindrómáját. Ebben az esetben az első fagyasztott transzfert elemzésnek vetették alá.
Csak azok a ciklusok vettek részt ebben a vizsgálatban, amelyekben legalább egy csúcsminőségű blastociszta volt elérhető transzfer céljából, és csak egy blastocisztát vittek át. A kiváló minőségű embriók az átvitelhez Gardner AA és BA osztályú blasztocisztákat tartalmaznak. Az embrió osztályozásával kapcsolatos további részletekért lásd Gardner és Schoolcraft 1999-es cikkét [17]. Ultrahang-vezérelt transzcervikális embriótranszfert Wallace embrió-helyettesítő katéterrel (Smiths Medical, USA) végeztek teljes húgyhólyaggal. Az embriókat 1,5-2,0 cm-re helyeztük el a méh fundusától. Az ösztradiolt (Estrace, Actavis pharma USA) és a progesztin-kiegészítőket (Endometrin, Ferring USA; Crinone, Actavis USA vagy intramuszkuláris progeszteron, Actavis USA) elkezdték és a terhesség 12. hetéig folytatták.
Kimeneti intézkedések
Az elsődleges eredmények a következők voltak: vetélés aránya (MR), klinikai terhességi ráta (CPR) és élő születési arány (LBR). A vetélés arányát terhességvesztésként határozták meg, a terhesség 20. hetét megelőzően, a pozitív szérum béta humán koriongonadotropin szint (> 10 NE/L) azonosítása után, az embriók 15–17 napos korában mért állapotban. A pozitív terhességi tesztet végző nőknek transzvaginális ultrahangvizsgálatot végeztek az életképesség megerősítésére 4-5 héttel az embriótranszfer után. A klinikai terhességet úgy határozták meg, mint egy életképes méhen belüli terhesség jelenlétét magzati szívveréssel a transzvaginális ultrahangon. Az élveszületést olyan csecsemőként határozták meg, akiknek a terhesség 24 hetesnél hosszabb életjelei voltak.
Statisztikai analízis
Az összes folyamatos adatot a normál eloszlás szempontjából ellenőriztük a Kolmogorov – Smirnoff-teszt segítségével. Minden folytonos változó normál eloszlású volt. A korrelációkat részleges korrelációkkal végeztük az összes felsorolt változó zavaró hatásainak ellenőrzésére. A demográfiai adatokat egyirányú varianciaanalízissel hasonlítottuk össze, anélkül, hogy ellenőriznénk a zavaró hatásokat, vagy a khi-négyzet teszteket. Az adatokat átlag ± szórásként adjuk meg. Kétoldalú p értékeket, amelyek ≤0,05, szignifikánsnak fogadtak el, hacsak másképp nem jelezzük.
Eredmények
Ötszázhúsz nő ment át egyedülálló, csúcsminőségű blasztociszta transzferen. Négyszázötven nő nem élt, 70-nél korábban teljes terhesség volt. Minden nő 40 évnél fiatalabb volt, és csak egyszer szerepelt az adatbázisban. Csak az első embriótranszferjük szerepelt. E vizsgálat átlagos női kora 32,9 ± 3,4 év volt (22–39 év közötti tartomány). Az átlagos BMI 24,8 ± 6,2 kg/m 2 (17,0–57,0 kg/m 2) volt [lásd az 1. táblázatot]. 1]. A diagnózis magában foglalta a férfifaktor meddőségét (40%), az anovulációt (és az ovuláció indukciójával és megtermékenyítésével járó korábbi kezelési kudarcot) (12%), a petevezeték elzáródását (12%), az endometriózist (6%), megmagyarázhatatlanul (19%) és egyebeket. A ciklusok 15 százaléka fagyasztott transzfer volt, 85% -a pedig új transzfer.
Asztal 1
Demográfiai adatok a BMI csoportosítás alapján
BMI testtömeg-index, FSH follikulusstimuláló hormon, LH luteinizáló hormon, AFC antral follikulusszám, MR vetélési arány, CPR klinikai terhességi ráta, LBR élő születési arány
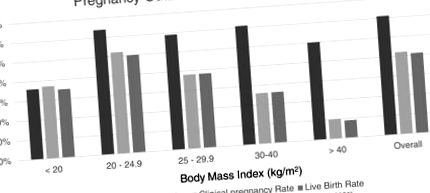
Összességében az MR, a CPR és az LBR 61, 42, illetve 41% volt. Megjegyezhetjük, hogy a 40 évesnél fiatalabb nők között, akiknek csúcsminőségű blasztociszta került át, a BMI volt az egyetlen jelentős előrejelző a terhesség kimenetelére, kivéve a koraszülött korábbi szülését, amely az élveszületést is megjósolta. Az elemzést az összes felsorolt zavaró tényező és a sokféleség fokozatos logisztikai regressziójának szabályozásával végeztük.
A BMI MR-re, CPR-re és LBR-re gyakorolt hatásának további értékelése érdekében a csoportokat különféle BMI-kategóriákra osztottuk, többek között: 1]. Ehhez az elemzéshez nem alkalmazták a zavaró anyagok ellenőrzését, mivel a BMI már más paraméterek esetén is szignifikáns paraméternek bizonyult, és ugyanazokat az eredményeket adta volna, mint az 1. táblázatban 1 .
Terhességi eredmények BMI-kategóriánként egyszeri blasztociszta transzfer után
E csoportok demográfiai adatait az 1. táblázat tartalmazza. 1. A statisztikai elemzést egyirányú ANOVA-val végeztük. Valamennyi paraméter hasonló volt, kivéve a BMI-t (a BMI növelésével rétegzett adatok) és a stimulációhoz szükséges FSH-dózist, amely a BMI-vel párhuzamosan nőtt, amint az várható volt.
Az elhízás és a kóros elhízás szerepének további értékeléséhez a nőket a BMI alapján 30–34,9, 35–39,9, 40–44,9 és 45–49,9 kg/m 2 BMI alapján osztályozták. A CPR és LBR arányokat a 2. ábra mutatja. A BMI és a terhességi eredmények között szoros összefüggést mutattak ki a nők ezen BMI kategóriákban. A CPR 32, 10, 14 és 0% volt (p = 0,07, korreláció); és az LBR 32, 10, 14 és 0% volt (p = 0,07, korreláció). Részleges összefüggéseket hajtottunk végre, amelyek a cikk statisztikai szakaszában felsorolt összes zavaró változóra vonatkoztak.
Terhességi eredmények BMI kategóriánként, egyszeri blasztociszta transzfer után, elhízott betegeknél
Vita
Jelen tanulmányban a BMI a klinikai terhesség (p = 0,004) és az élő születés (p = 0,023) előrejelzője volt az SBT után, függetlenül a női kortól, a meddőség időtartamától, a maximális bazális FSH-szinttől (IU/L), az antrális tüszők számától, a teljes FSH-dózis, a gravitáció és a dohányzás. Egy post hoc elemzés azt is kimutatta, hogy a BMI hatása lehet független a PCOS diagnózisától, bár további vizsgálatokra van szükség ezen megállapítások megerősítéséhez. A BMI nem vetítette előre a vetélés mértékét (p = 0,16). A 40 vagy annál nagyobb BMI-vel rendelkező nők CPR-je és LBR-értéke 50% -kal kevesebb volt, mint a 30–39,9 kg/m 2 BMI-vel rendelkező nőké. Azt is meg kell jegyezni, hogy a 20–24,9 kg/m 2 BMI-vel rendelkező nők LBR-je ötször nagyobb volt, mint a 40 kg/m 2 feletti BMI-vel. Valójában úgy tűnik, hogy az elhízás hatása a CPR-re és az LBR-re SBT után azoknál a betegeknél jelentkezik, akiknek a BMI értéke 35 kg/m 2 vagy annál nagyobb [lásd a 2. ábrát]. A 30-34,9 kg/m 2 BMI-vel rendelkező alanyok hasonló eredményeket hoztak, mint a túlsúlyos csoport (BMI 25,0-29,9 kg/m 2). Ezért azokat a betegeket, akiknek a BMI-je legalább 35 kg/m 2, ösztönözni kell a fogyásra, mielőtt IVF-kezelést végeznének, vagy alternatívaként mérlegelni kell a DBT-t.
Korábban számos olyan tanulmányt tettek közzé, amelyek a BMI hatását vizsgálták az IVF utáni terhességi kimenetelre. Legutóbb Provost és mtsai. [9] egy nagy elemzést tett közzé, amelyben megvizsgálta a BMI hatásait az észak-amerikai populáció IVF eredményeire. A BMI IVF kimenetelére gyakorolt hatásait vizsgáló korábbi tanulmányokhoz hasonlóan úgy tűnik, hogy ennek a tanulmánynak az eredményeit több embrió transzferje befolyásolja. Ez - részben - megmagyarázhatja a sokkal alacsonyabb LBR-t azoknál a betegeknél, akiknél a BMI> 40 kg/m 2-nél SBT-n esik át tanulmányunkban. Ideális esetben a súlycsökkenést és az SBT-t kell felajánlani a többszörös terhesség arányának minimalizálása érdekében, különös tekintettel arra, hogy a többszörös terhesség kóros elhízásban valószínűleg növeli a szövődmények kockázatát. A szerzők összehasonlították a terhességi eredményeket a különböző BMI-kategóriák között azoknál a nőknél, akiknél csak az „ovulációs rendellenességek/policisztás petefészkek” diagnózisát állapították meg, és megállapították, hogy a korreláció gyengébb az összes résztvevőt magában foglaló elemzéshez képest. Ez azonban sokkal kisebb mintaméretnek tulajdonítható (N = 16 222 szemben N = 239 127), és elfogult lehet a PCOS-tól eltérő diagnózisok, például a hipotalamusz amenorrhoea bevonásával. Végül a szerzők tudomásul vették, hogy nem képesek ugyanazon páciens által több ciklust ellenőrizni.
A BMI hatása a terhesség kimenetelére nem tűnik másnak azoknál a betegeknél, akik friss vagy fagyasztott-felolvasztott transzferrel rendelkeznek. Rittenberg és mtsai tanulmányában. [13], a szerzők megvizsgálták a BMI hatását a vetélés mértékére egy SBT nyomán 413 nőben, miután kontrollálták a zavarókat. A szerzők azt találták, hogy a> 25-es BMI-vel rendelkező nőknél a terhesség 23. hete előtt szignifikánsan megnőtt a klinikai vetélés kockázata (korrigált OR = 2,7, 95% CI 1,5–4,9, P = 0,001). Ezek a megállapítások ugyanazok voltak, függetlenül attól, hogy a betegek friss vagy fagyasztott-felolvasztott transzfert kaptak-e [13]. Hasonló eredményeket bizonyítottak más vizsgálatok is [16]. Hasonló eredményeket bizonyítottak másutt is [16]. Fontos azonban megjegyezni, hogy ebben a klinikában a vizsgálati időszak alatt nem voltak olyan betegek, akiknek BMI-je> 35 kg/m 2 volt.
Számos tanulmány jelent meg, amelyben megvizsgálták az anya BMI-jének az IVF kimenetelére gyakorolt hatását kifejezetten SBT-n átesett betegeknél [8, 14, 15]. Valamennyi tanulmány Európán kívüli országokra vonatkozott, beleértve az Egyesült Királyságot [8] és Franciaországot [14, 15]. Mint korábban megjegyeztük, a betegek többsége ezekben a vizsgálatokban 30 kg/m 2 BMI alá esett. Ezenkívül az európai IVF-központok következetesen alacsonyabb terhességi aránya, összehasonlítva észak-amerikai társaival, szintén zavaró lehet a különböző régiókban végzett vizsgálatok összehasonlításakor [18]. Végül úgy tűnik, hogy az anya BMI még a hasítási szakaszban is befolyásolja a SET-et követő terhességi eredményeket. Sifer és mtsai. [15] retrospektíven megvizsgálta a 409 eSET-et a 2/3 napon, és megállapította, hogy a BMI az egyetlen klinikai kritérium, amely statisztikailag összefügg az LBR-vel.
Legjobb tudásunk szerint ez az egyetlen olyan szakirodalomban publikált tanulmány, amely a különféle BMI-kategóriák, köztük a morbid elhízás (40-nél nagyobb BMI) CPR-re és LBR-re gyakorolt hatását vizsgálja az SBT után egy nagy észak-amerikai populáción. Ezeket a megállapításokat egy korábbi sikeres IVF-ET nem tudja elszámolni, mivel csak az első embriótranszfer került be, és a betegek csak egyszer kerültek be az adatbázisba. Ezenkívül, amint azt korábban megjegyeztük, utólagos elemzésünk azt is megmutatta, hogy a BMI hatása a PCOS diagnózisától függetlenül lehet.
Fontos megjegyezni, hogy olyan betegek nagy csoportja van jelen, akik nem képviseltetik magukat ebben a vizsgálatban, olyan elhízott betegek, akik IVF-ben részesülnek, és akiknek nem volt elérhető blastocystája vagy szupernumerikus blastocystája. Elismerjük, hogy az ebben a tanulmányban közzétett terhességi eredmények jelentősen alááshatják az elhízás és a kóros elhízás általános kockázatát az IVF utáni terhességi kimenetelre nézve; Célunk azonban kifejezetten az volt, hogy értékeljük azon betegek azon alcsoportját, akik ebben a populációban kiváló minőségű blasztocisztákkal rendelkeznek, és akiknek előnyös lehet az embriótranszfer előtti súlycsökkenés vagy a kettős embriótranszfer az eredményeik javítása érdekében.
Vizsgálatunknak számos korlátja van, beleértve retrospektív jellegét és a nem észlelt szelekciós torzítás ebből eredő kockázatát. Meg kell jegyezni, hogy az egyetlen blasztociszta-transzfert törvény írja elő az első ciklusban, ebben a központban minden 40 év alatti nőnél. Ez az SBT-gyakorlat megvédte azokat az elfogultságokat, amelyek miatt a kóros elhízásban szenvedő betegek több embriót kínálnak átadásra, és ezért nem vesznek részt ebben a tanulmányban. Ez a tanulmány azonban a nullapáros nők felé fordult, ami elősegítheti a BMI hatását, mivel a korábbi terhességben szenvedő nők könnyebben teherbe eshetnek. Azáltal, hogy minden beteget csak egyszer vettünk be, megpróbáltuk minimalizálni ezt a hatást. Lehetséges, hogy a férfi faktor meddőségének bevonása befolyásolhatja az eredményeket. A meddőségi diagnózis befolyásolhatja az embriók fejlődését és kompetenciáját, különösen a blasztociszták fejlődésével mérve. A férfi faktor meddőségének kimenetelre gyakorolt hatását minimalizálni kellett volna, ha csak kiváló minőségű blasztocisztákkal rendelkező eseteket választottunk át. Végül lehetséges, hogy a magasabb BMI-vel rendelkező nők rossz terhességi eredményei részben az ultrahang-irányítással járó nehéz embrió-transzfernek tulajdoníthatók.
Összefoglalva, a jelen tanulmány azt mutatja, hogy az anyai BMI a CPR és az LBR független előrejelzője a kiváló minőségű SBT-n áteső észak-amerikai nőknél. Ez a hatás csökkenhet, ha több embriót helyeznek át; ez azonban az anyai és magzati szövődmények fokozott kockázatához vezethet a terhesség alatt. A betegeknek tanácsot kell adni a BMI terhességi kimenetelére gyakorolt hatásáról az SBT után, különösen akkor, ha a BMI nagyobb, mint 35 kg/m 2. További, randomizált prospektív vizsgálatokra van szükség a BMI és az SBT utáni terhességi eredmények közötti kapcsolat meghatározásához. Ezeknek a vizsgálatoknak elemzésükbe bele kell foglalniuk a PCOS-kat hiperinsulinémia bizonyítékával vagy anélkül. Az ideális kezelési algoritmus valószínűleg súlycsökkenést jelent a 35 kg/m 2 alatti BMI-re, amelyet SBT követ, és nem több embrió átvitele. Ez segíthet legyőzni a kóros elhízás káros hatásait az SBT-t követő terhességi eredményekre anélkül, hogy jelentősen növelné a terhesség alatti szövődmények kockázatát.
Hozzájárulások
MR: Részt vett az adatok kinyerésében, a kéziratok elkészítésében és felülvizsgálatában
TS: Részt vett a kézirat átdolgozásában
SA: Részt vett a kézirat átdolgozásában
MD: Részt vett az adatok kinyerésében, a kéziratok elkészítésében és felülvizsgálatában
- Elhízás és a terhesség káros hatásai ikerterhességekben - PubMed
- Észak-texasi egészségügyi fórum foglalkozik a gyermekkori elhízással - Közegészségügyi Iskola
- Az AMG 133 egyetlen növekvő dózisának vizsgálata elhízott alanyokban - teljes szöveg nézet
- Az irritábilis bél szindróma prevalenciája és előrejelzői kóros elhízásban szenvedő betegeknél a
- Morbid elhízás ápolási diagnózisa - ápolási terv