Pneumatosis cystoides zarnu: hat esetjelentés és az irodalom áttekintése
Absztrakt
Háttér
A Pneumatosis cystoides zarnu-t (PCI) gázzal töltött ciszták jellemzik a bél submucosa és subserosa területén. Kevés jelentés van arról, hogy a PCI a duodenumban és a végbélben fordul elő. Itt bemutattuk a PCI négy különböző endoszkópos megnyilvánulását, és három bélszűkületű esetet sikerült sikeresen kezelni orvosi konzervatív kezeléssel.
Eset bemutatása
6 esetben fordul elő változatos okú PCI, amelyben a betegek etiológiáját, endoszkópos jellemzőit, kezelési módszereit és prognózisát vizsgálták. Az egyik eset idiopátiás volt, míg a másik esetet triklór-etilénnek (TCE) való kitettség okozta, a fennmaradó négy eset pedig másodlagos volt a cukorbetegség, az emphysema, a therioma és az immunrendszer betegségei miatt. A hat beteg közül mindkettő hasi duzzanatra vagy hasmenésre panaszkodott, három (50%) muko-véres székletről számolt be, kettő (33,3%) hasi fájdalomról panaszkodott. Négy másik betegnél PCI fordult elő a vastagbélben, különösen a szigmabélben, míg a másik két betegben a nyombélben és a végbélben. Az endoszkópos eredményeket buborékszerű mintázatra, szőlő vagy gyöngyös kör alakú, lineáris vagy macskaköves gázképződésre és szabálytalan formákra osztottuk. A gyógyszer és az endoszkópos kezelés kombinációja után öt beteg tünetei enyhültek, míg egy beteg rosszindulatú daganatokban halt meg.
Következtetés
A PCI endoszkópos megnyilvánulásai változatosak voltak, és az endoszkópiával kombinált radiológia elkerülheti a téves diagnózist. Az elsődleges buborékszerű mintázat endoszkópos reszekcióval gyógyítható, míg az etiológia eltávolítása a gyógyszeres terápiával kombinálva megoldhatja a másodlagos esetek többségét, elkerülve ezzel a műtét káros kockázatait.
Háttér
Az endoszkópos ultrahangvizsgálat (EUS) számos jelentése a vastagbél dudorainak értékelésében tisztázta a PCI diagnózisát [9, 10], míg a számítógépes tomográfia a legérzékenyebb képalkotó módszer a detektáláshoz. Azonban néhány olyan beteg, akinek gyakran nem specifikus gyomor-bélrendszeri tünetei voltak, gyakran hajlamosak voltak a rossz diagnosztizálásra vagy rossz bánásmódra, sőt műtéti reszekción estek át, ami számos nemkívánatos eseményt eredményezett. Itt ismertettük 6 PCI eset etiológiai jellemzőit, endoszkópos jellemzőit, kezelését és prognózisát az endoszkópos jellemzők felismerése és a PCI megfelelő kezelési módszereinek vizsgálata érdekében.
Eset bemutatása
1. eset
Egy 56 éves férfit hasi duzzanat és hasmenés miatt több napra kórházba vittek. A fizikális vizsgálat nem mutatott rendellenességet. A rutin laboratóriumi vizsgálatok, a bakteriális és parazita székletvizsgálatok és a vírusszerológia negatívak voltak. A mellkasi és a hasi röntgen nem mutatott nyilvánvaló rendellenességet. Az endoszkópos vizsgálat azonban szétszórt buborékszerű vagy cystoid csomókat tárt fel, amelyek keresztirányú vastagbélben oszlottak el (1b. Ábra). Közben a keskeny sávú képalkotás (NBI) a bélfal erek tiszta textúráját mutatta (1c. Ábra). A PCI idiopátiásnak tekinthető, a gázciszták nagyfrekvenciás elektrochirurgiai reszekcióját alkalmaztuk, és a ciszták összeomlottak a gáz ürítése után (1a. Ábra). A beteget Bifidobacteriummal (420 mg/nap) kezelték bélműködésének javítása érdekében (1. táblázat). Azt is tanácsoltuk neki, hogy kevesebb gázt termelő ételt fogyasszon anélkül, hogy bármilyen antibiotikumot használna. A beteg egy hét múlva tünetmentes volt, és az elváltozások három hónapos követés után teljesen eltűntek (3a. Ábra, b).
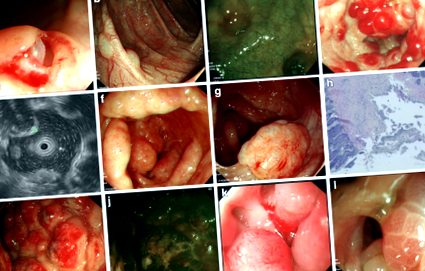
A PCI endoszkópos jellemzői. 1. eset: (a-c); 2. eset: (d, e); 3. eset: (f-h); 4. eset: (én, j); 5. eset: (k); 6. eset: (l). a Biopsziákat végeztek a nyálkahártya alatti cisztás elváltozások természetének feltárására; b Szétszórt buborékszerű vagy cystoid csomókat láttak, amelyeket meg kellett különböztetni a polipoktól; c Az NBI a bélfal erek tiszta textúráját mutatta; d Szőlőszerű vagy gyöngyös subepithelialis elváltozásokat azonosítottak a vastagbélben, néhányuk eritemás nyálkahártyával; e Az endoszkópos ultrahangvizsgálat alacsony ciszta visszhangot mutatott a nyálkahártya alatt; f A vastagbél körül zsinór vagy kavicsszerű, mint ülő ciszták voltak elosztva, normális fedő nyálkahártyával; g Szabálytalan formákat hoztak nyilvánosságra, amelyeket meg kellett különböztetni a rosszindulatú daganattól; h A kóros leletek submucosalis cisztás struktúrát tártak fel; én A szabálytalan formákat meg kellett különböztetni a Crohn-betegségtől; j Az NBI nem egyértelmű vaszkuláris textúrát mutatott a nyálkahártya felületén; k A gasztroszkóp kimutatta a nyombél gáz cisztáját, amely lumen szűkülethez vezetett; l Légciszták megjelenése a végbélben, méhsejtszerű
2. eset
Képalkotó eredmények. 2. eset: (a, b); 3. eset: (c); 4. eset: (d); 5. eset: (e); 6. eset: (f, g). a A hasi röntgen több intraluminális gázzsebet mutatott a bal vastagbélben; b A koronális rekonstrukció több submucosalis elváltozást igazolt; c A hasi CT nem mutatott portális vénás gázembóliát. d A hasi CT kimutatta a vastagbél több polipoid elváltozását; e A mellkasi CT centrilobularis emphysemát mutatott, a pulmonális mező szétszórt kis körkörös eloszlásban. f A hasi CT nagyszámú ascites jelenlétét mutatta a hasban. g A kismedencei CT primer peritonealis carcinomatosist mutatott ballonszerű szerkezetekkel a végbélben
A kezelés után endoszkópos megnyilvánulások. 1. eset: (a, b); 2. eset: (c, d); 3. eset: (e); 4. eset: (f, g); 5. eset: (h). a Biopsziákat hajtottak végre, a „levegő” felszabadulásával és a ciszta összeomlásával; b A kezelés után a gázciszta teljesen eltűnt; c A vastagbél cisztája eltűnt; d Az NBI látható foltos bőrpír és sárga csomók; e Gázzal töltött ciszták ellapultak; f A vastagbél cisztája javult, de a nyálkahártya felületi vörössége továbbra is fennáll; g A vastagbélgáz-ciszta teljes gyógyulás volt; h A nyombél ereszkedése szűkületként jelenik meg a gázciszta miatt
3. eset
4. eset
5. eset
Egy 64 éves férfit sípoló zihálásokkal és terhelési nehézlégzéssel vittek be a kórházba, amelyet több hónapja szenvedett, de hasi tünetek nélkül. 1 évvel ezelőtt diagnosztizálták nála a tüdőtágulatot. A fizikális vizsgálat kettős diffúz ritmust tárt fel. Az autoimmunitás és a vírusszerológia szerológiai markerei normálisak voltak, ugyanúgy, mint a székletvizsgálat. A mellkasi CT centrilobularis emphysemát mutatott, a pulmonális mező szétszórt kis körkörös eloszlásban (2e. Ábra). A mellkas röntgen- és CT-vizsgálata az emphysema pulmonum javulását mutatta. Az endoszkóp szűkületet mutatott a duodenumban csökkenő gázciszta miatt (1k. Ábra). Az emfizéma, mint elsődleges betegség, elsősorban szeretidet alkalmaznak kezelésére. A PCI-t sikeresen kezelték intenzív (de nem hiperbarikus) oxigénterápiával és bifidobaktériummal (420 mg/nap). Az endoszkópia eredményei nyolc hónapos követés után javultak (3h ábra).
6. eset
A 27 éves nőt ascites és hasi fájdalom miatt kórházba szállították 3 hónapig. A felvétel előtt Budd-Chiari szindrómát (BCS) diagnosztizáltak nála. A felvételkor végzett fizikai vizsgálat kimutatta a hasi érzékenységet és a hasi tömeget. A rutin laboratóriumi vizsgálatok, a bakteriális és parazita székletvizsgálatok és a vírusszerológia negatívak voltak, míg a szérum C125 szintje jelentősen, 1560 U/ml-ig emelkedett. A hasi röntgen és a hasi CT nagyszámú ascites jelenlétét mutatta a hasban (2f. Ábra). A CT kimutatta a hasüreg hatalmas hidropóliáit, a végbélben több intraluminális gázzsebet és a petefészek tömegét (2g. Ábra), amely invázió nélkül a petefészek felületére korlátozódott. A hasi ultrahangvizsgálaton masszív hidropszist tártak fel a hasüregben, a hasi paracentézis véres ascitist jelzett. A kolonoszkópia szőlő vagy gyöngyös elváltozásokat mutatott (1l. Ábra). Végül a primer peritonealis carcinomát (PPC) peritonealis biopsziával diagnosztizálták. Ezt követően a beteg táplálkozási támogatást kapott. Végül áthelyezték az otthonához közeli kórházba, és sajnos meghalt.
Megbeszélés és következtetés
Ebben a cikkben 6, különböző okokkal járó PCI-esetet és 6-ból bélszűkületű esetből 3-at sikerült orvosilag konzervatív kezeléssel kezelni. A PCI endoszkópos megnyilvánulásai változatosak voltak, és az endoszkópiával kombinált radiológia elkerülhette a téves diagnózist. Az elsődleges buborékszerű mintázat endoszkópos reszekcióval gyógyítható, míg az etiológia eltávolítása a gyógyszeres terápiával kombinálva megoldhatja a másodlagos esetek többségét, elkerülve ezzel a műtét káros kockázatait.
- A flegmonous gastritis sikeres antimikrobiális kezelése Esettanulmány és irodalmi áttekintés
- Pneumatosis Cystoides Intestinis
- Pneumatosis cystoides zarnu a szisztémás kemoterápia után HCPLive
- Leukocytoclasticus vasculitisnek maszkírozott skorbut Esettanulmány és az irodalom áttekintése
- A vékonybél elzáródása a Mochi miatt (rizstorta) Esettanulmány és az irodalom áttekintése