A rohamok előfordulási aránya a BMI-vel kapcsolatban az Egyesült Királyságban felnőtteknél
Globális farmakovigilancia és epidemiológia, Sanofi ‐ Aventis, Bridgewater, New Jersey, USA
Globális farmakovigilancia és epidemiológia, Sanofi ‐ Aventis, Bridgewater, New Jersey, USA
Globális farmakovigilancia és epidemiológia, Sanofi ‐ Aventis, Bridgewater, New Jersey, USA
Globális farmakovigilancia és epidemiológia, Sanofi ‐ Aventis, Bridgewater, New Jersey, USA
Globális farmakovigilancia és epidemiológia, Sanofi ‐ Aventis, Bridgewater, New Jersey, USA
Globális farmakovigilancia és epidemiológia, Sanofi ‐ Aventis, Bridgewater, New Jersey, USA
Absztrakt
Bevezetés
A rohamok gyakorisága nem egyértelmű, mivel a prevalenciás esetek meghatározása nehéz. Az epilepszia előfordulási arányát azonban már korábban is tanulmányozták. Az aktív epilepszia előfordulási aránya az Egyesült Államokban és Európában 3,3 ‰-ról változott az olaszországi általános populációban, és 16 ‰-ra változott a ≥18 éves felnőtteknél Grúziában (USA) ((5), (10), (12), ( (14), (15), (16), (17), (18), (19), (20), (21), (22)). Az életkori epilepszia becsült prevalenciája még magasabb volt, 22 ‰ ≥18 éves felnőtteknél Dél-Karolinában ((20)).
Bár a BMI stabilizálása a rohamok (ketogén diéta) népszerű kezelésének javasolt mechanizmusa volt ((23)), mind a mai napig nem találtunk olyan tanulmányokat, amelyek a rohamok előfordulási arányát vizsgálták volna túlsúlyos vagy elhízott populációkban, vagy a rohamok és a BMI, valamint az elhízás és a társbetegségek közötti kapcsolat. Ezért ezt a tanulmányt az Egyesült Királyság automatizált orvosi nyilvántartási adatbázisának, az Egészségügyi Javító Hálózatnak (THIN) felhasználásával végeztük, hogy:
1. értékeli a rohamok incidenciáját BMI szint szerint ≥18 éves és annál idősebb felnőtteknél
2. vizsgálja meg a BMI és a rohamok gyakorisága közötti összefüggést felnőtteknél.
Kiértékeltük a rohamok előfordulási gyakoriságát olyan felnőtteknél is, akiknél a BMI ≥ 27 kg/m 2 és társbetegségek voltak, beleértve a 2-es típusú cukorbetegséget, a magas vérnyomást vagy a diszlipidémiát. A 2-es típusú cukorbetegség, a magas vérnyomás és a dyslipidema a három társbetegség, amelyet általában elhízott vagy túlsúlyos személyeknél tapasztalnak, és a magas BMI jelenléte, valamint ezeket az állapotokat metabolikus szindrómának nevezik ((24)). Érdekes lesz értékelni, hogy ezeknek a feltételeknek a jelenléte túlsúlyos személyeknél összefügg-e a rohamok előfordulási gyakoriságával. 27 kg/m 2 -et használtunk küszöbértékként, mert ezt a BMI-küszöbértéket számos tanulmányban alkalmazták és ajánlották, másutt összefoglalva ((25), (26)).
Módszerek és eljárások
THIN adatbázis
Vizsgálati populáció
Ennek a vizsgálatnak a kohorsza felnőtt betegekből állt (életkoruk ≥18 év), akiknél a BMI, vagy a testtömeg és a magasság értékei 2000. januárjától 2005. decemberéig, a vizsgálati időszakig voltak nyilvántartva. Egynél több BMI rekord esetén csak az elsőt (alap BMI) vonták be az elemzésbe.
Ebből a vizsgálatból a következő betegeket kizárták:
1. a BMI hiányzó dátuma rögzítve vagy kiszámítva;
2. nincs egy évig állandóan regisztrálva a praxisban az első BMI időpontja előtt és után (kivéve a haláleseteket);
Az érdeklődés kitettsége
Az ebben a vizsgálatban érdeklődésre számot tartó expozíció a következőket tartalmazta: BMI, elhízás és BMI kombinálva a társbetegségekkel. A BMI-t úgy határoztuk meg, hogy a testtömeg (kg) osztva volt a magasság (m) négyzetével, és ezt kg/m 2 egységben fejeztük ki. A BMI-t a következő hat szintbe sorolták: ≤18,5 (alsúly), 18,5–24,9 (normál súly, a referenciaérték), 25,0–29,9, 30,0–34,9, 35,0–39,9 és ≥40,0 kg/m 2 (rendkívül elhízott). A BMI és a társbetegségek kombinációját négy egymást kizáró csoportba soroltuk: BMI 2 (referencia), 27 ≤ BMI ≤ 30 kg/m 2, a társbetegségek legalább egyikével, 27 ≤ BMI ≤ 30 kg/m 2 társbetegségek nélkül és BMI ≥ 30 kg/m 2 (elhízott).
A társbetegségeket 2-es típusú cukorbetegségként, magas vérnyomásként és diszlipidémiaként határozták meg. Olvasott kódokat használtak a betegek azonosítására a társbetegségben. Az Elolvasott kódok a THIN adatbázisban található klinikai bejegyzések klinikai kifejezéseinek vagy kifejezéseinek listája. A 2-es típusú cukorbetegséget úgy határozták meg, mint minden olyan beteget, akinek a cukorbetegség jele volt (kivéve a terhességi cukorbetegséget) a Read-kódok alapján, de nem volt utalása inzulinfüggő diabetes mellitusra, és nem volt inzulinrekordja a THIN-ben szereplő terápiás nyilvántartások gyógyszerkódjai alapján. A magas vérnyomást minden olyan betegnél definiálták, akinek a hipertónia Read kódja volt. A diszlipidémia az a beteg volt, akinek a dyslipidaemia Read-kódja volt és/vagy megemelkedett az összkoleszterinszint (> 200 mg/dl) és/vagy csökkent a magas sűrűségű lipoprotein-koleszterinszint (130 mg/dl) és/vagy emelkedett a trigliceridszint (> 150 mg/dl). A további egészségügyi adatok (AHD) nyilvántartásait, amelyek információkat tartalmaznak a tesztek eredményeiről, a dyslipidaemia azonosítására használták fel a vér lipidszintje alapján.
Az életkor, a nem és a dohányzási állapot volt a kovariáns a többváltozós regressziós elemzésekben. A betegeket dohányzó, exdohányzó vagy nemdohányzó kategóriákba soroltuk a tanulmányi időszakban jelenlévő Read-kódok és AHD-kódok alapján. Az AHD kódok az életmódra vonatkozó információk kiegészítő listája, beleértve az egészséget jelentősen befolyásoló változókat, például a dohányzást és az alkoholfogyasztást, a háziorvosi konzultációk tesztjeit és laboratóriumi eredményeit, valamint más egészségügyi beavatkozások részleteit. A vizsgálati időszak alatt több kategóriába sorolt beteget a dohányos> ex-dohányos> nemdohányzó sorrendbe sorolták.
1. Dohányos - rendelkezik egy olvasási kóddal vagy egy AHD-kóddal, amely a „dohányosra” utal, VAGY a napi dohányzott cigaretták száma> 0> AHD-bejegyzések esetén, az Read-kód nem utal semmilyen dohányzó/nemdohányzó kódra;
2. Ex-dohányos - rendelkezik olvasási kóddal vagy AHD-kóddal, amely az „ex-dohányosra” hivatkozik, és nem minősül dohányosnak (lásd fent); és
3. Nemdohányzó - rendelkezik Olvasási kóddal vagy AHD-kóddal, amely a „Nemdohányzó” VAGY utal (AHD-kódja „1003040000 (nemdohányzó)” ÉS ÉS Olvassa el a kódot, amely nem utal semmilyen dohányzó/nemdohányzó kódra ÉS a napi elszívott cigaretták száma = 0 ) ÉS nincs besorolva dohányosnak vagy ex-dohányosnak (lásd fent).
Az érdeklődés eredménye
A rohamok incidens eseteit a kiválasztott populációban azonosították a diagnózis és a gyógyszer felírása alapján is. Az incidens rohamokat úgy határoztuk meg, mint minden olyan beteget, akinél a rohamok diagnózisa diagnosztizálódott a kiindulási BMI dátumát követően, és a diagnózist követő 1 éven belül vényköteles epilepsziás gyógyszert kapott. Read kódokat használtunk a THIN adatbázishoz a rohamok diagnózisának azonosításához. Az ebben a vizsgálatban alkalmazott 33 antiepileptikum a következő: karbamazepin, klobazám, klonazepám, etosuximid, foszfenitoin-nátrium, gabapentin, lamotrigin, metilfenobarbitál, fenobarbitál, fenitoin, nátrium-valproát, topiramát, vigabatrin, acetazolziazamid, beklamid, beklamid levetiracetám, lorazepam, metsuximid, midazolám, oxkarbazepin, oxkarbazepin, paraldehid, fenobarbiton, pregabalin, primidon, stilboestrol/fenobarbiton, sulthiame, tiagabin, troxidon és valproinsav. Hasonló meghatározást korábban használtak egy másik tanulmányban, az 1995-ös brit általános gyakorlati kutatási adatbázis felhasználásával ((7)), bár akkor csak 11 gyógyszert azonosítottak és használtak abban a tanulmányban.
A célkitűzések szerint a megfigyelési időszakot (személyév) a kohorsz minden egyes betege számára intervallumként határozták meg a kohorsz belépésétől a következő végpontok legkorábbi időpontjáig: (i) az egészségügyi tervbe való beiratkozás befejezésének dátuma; ii. a halál dátuma; iii. a rohamok első diagnózisának dátuma; vagy iv. a vizsgálati időszak vége (2005. december). A kohorsz belépési dátumát az első BMI későbbi időpontjának vagy a társbetegségek első megállapításának későbbi időpontjának határoztuk meg a BMI = 27–29,9 kg/m 2 és bármelyik társbetegség esetén. Az összes többi beteg esetében, beleértve azokat is, akiknél a BMI ≥ 30, BMI = 27–29,9 kg/m 2, de társbetegségek vagy BMI 2 nélkül, a belépési dátumot az első BMI dátumaként határozták meg.
Statisztikai analízis
Leírták a betegek nem, életkor, BMI, társbetegségek és dohányzási állapot szerinti megoszlását. χ 2-tesztet alkalmaztunk a pácienseloszlás különbségeinek vizsgálatára.
A rohamok előfordulási gyakoriságát a vizsgálati periódus során azonosított új esetek számának 100 000 személyévre számítva a teljes kohorszban, majd életkor, nem, BMI szint és BMI szint és a társbetegségek kombinációja szerint rétegezve. Az előfordulási arány 95% -os konfidencia intervallumát (95% CI) Poisson-eloszlás feltételezésével számítottuk ki, normál közelítéssel becsültük meg az s.d. az előfordulási arányok.
A rohamok előfordulási arányát (RR) és azok 95% -os CI-jét BMI-szint szerint becsültük meg Poisson regressziós modellek (PROC GENMOD; SAS/STAT 9.1 Felhasználói útmutató, SAS Intézet, Cary, NC) segítségével, 18,5–24,9 kg BMI-szinttel/m 2 referenciacsoportként (RR = 1,0) az egész kohorszra, és nemenként rétegezve. A görcsrohamok elhízási státusz szerinti arányát, valamint a BMI és a társbetegségek kombinációját szintén 2-es BMI-szinttel becsültük referenciacsoportként. A kovariánsok a kiigazított elemzésekben magukban foglalták az életkort, a nemet és a dohányzási állapotot.
Eredmények
Asztal 1 összefoglalja a betegek megoszlását nem, életkor, BMI, társbetegségek és dohányzási állapot szerint. A THIN adatbázisból összesen 141 974 beteg felelt meg a befogadási és kizárási kritériumoknak, és így bekerült ebbe a vizsgálati kohorszba. A kohorszban 66 976 nő (47,2%) és 74 998 férfi (52,8%) volt 18–106 éves, a BMI 12,1–79,3 kg/m 2 között volt (átlag = 26,7, sd = 5,4 kg/m 2). . Ezen betegek között 22,6% volt elhízott; 10,8% -nál a BMI kiindulási értéke = 27–29,9 kg/m 2 volt a társbetegség mellett. A nőkhöz képest a férfiak hasonló arányban kövérek (22,4% vs. 22,8%), P = 0,10), és a kiindulási BMI = 27–29,9 kg/m 2 és a komorbid állapot együttes betegek nagyobb része (13,3% vs. 8,9%), P 1. táblázat: A vizsgálatban résztvevők kiindulási jellemzői
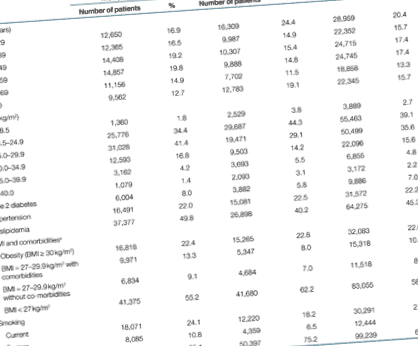 |
2. táblázat bemutatja a rohamok előfordulási arányát és 95% -os CI-jét nem, életkor, BMI-szint, a BMI-szint és a társbetegségek kombinációja, valamint a dohányzási állapot szerint. A 141 974 résztvevőből összesen 131 rohamot azonosítottak, átlagosan 3,0 (sd = 1,4) évig. A rohamok teljes előfordulási aránya ebben a kohorszban 31,2 (95% CI (25,9, 36,6)) eset volt 100 000 személyévenként. Az előfordulási arány általában magasabb volt az idősebb, mint a fiatalabb csoportokban, különösen a 40 évnél idősebbeknél. A férfiaknál alacsonyabb volt az előfordulási arány, mint a nőknél, de a gyakorisági különbség statisztikailag nem volt szignifikáns (26,4, 95% CI (19,6, 33,2) vs. 36,5, 95% CI (28,2, 44,9) esetek 100 000 emberévenként). Az elhízott betegek (BMI ≥ 30 kg/m 2) incidenciája (esetek 100 000 emberévre vonatkoztatva) 34,8 (95% CI (23,1, 46,4)), összehasonlítva a normál testsúlyú betegeknél (BMI 18,5–24,9 között) kg/m 2) (35,8, 95% CI (26,6, 44,9)). Ezzel szemben a testsúlycsökkentő betegek (2) vagy az elhízás III. Szintű (≥40 kg/m 2) BMI-csoportjai, mindegyikben hat rohammal, nagyobb gyakorisággal fordultak elő, mint a normál testsúlyúaknál. A különbség azonban nem volt jelentős. A görcsrohamok előfordulási gyakorisága elhízott betegeknél és 27–30 kg/m 2 BMI-vel rendelkező, komorbid állapotú betegeknél nem különbözött a BMI 2-es betegeknél tapasztaltaktól .
3. táblázat bemutatja a nyers és kiigazított RR-eket BMI szint, elhízási állapot és BMI szint szerint társbetegségekkel. A nyers RR-k alakulása az egyes független változók szintjén nagyon hasonló volt a korrigált RR-hez. Ezért az alábbiakban csak a kiigazított RR-eket írtuk le. Az életkor, a nem és a dohányzási állapot kiigazítása után, a normál testsúlyú betegekkel összehasonlítva, azoknál, akik alacsony súlyúak vagy elhízottak, a III. Szintű elhunytak RR-je 1,6 (95% CI (0,7, 3,8)) és 1,7 (95% CI (95% CI) volt). 0,7, 3,9)).
Az életkor, a nem és a dohányzási állapot kiigazítása után, és a BMI 2-t referenciaként használva az elhízás nem társult a rohamok megnövekedett gyakoriságával férfiaknál, nőknél és minden betegnél, 1,0 RR (95% CI (0,7%) –1,5)) férfiak és nők együttvéve. A 27 és 30 kg/m 2 közötti, komorbid állapotú BMI sem társult a rohamok megnövekedett előfordulási gyakoriságával, RR = 0,8 (95% CI (0,5–1,5)) minden betegnél kombinálva a referencia csoporthoz.
Vita
Ki kell emelni, hogy a tanulmány eredményeinek általánosíthatósága korlátozott lehet, mivel a tanulmány kohorszát a BMI-információk rendelkezésre állása és más befogadási/kizárási kritériumok alapján választották ki. Megállapítottuk, hogy ebben a vizsgálatban a bevont betegek aránya nagyobb volt az idősebb felnőttekben (≥ 65 év) és a férfiak aránya nagyobb volt, mint az elemzésből kizárt betegeké (az adatokat nem közöljük). Sőt, a 2-es típusú cukorbetegség és a magas vérnyomás prevalenciája ebben a kohorszban különbözött az Egyesült Királyság felnőtt populációjától (7,0% vs. 2% a 2-es típusú cukorbetegségnél és 22,2% szemben 35,0–40,0% a magas vérnyomás esetén) ((31), (32)). Végül a rohamok téves osztályozása szintén torzíthatja a rohamok előfordulási arányának becslését ebben a tanulmányban, mivel a rohamok diagnózisát nem ítélték meg.
E tanulmány eredményei azt mutatták, hogy a rohamok előfordulási gyakorisága magasabb volt a rendkívül elhízott betegeknél, mint a normál testsúlyú betegeknél. Az asszociációban a jelentőség hiánya részben egy kis statisztikai erőnek tudható be. Az elhízás és a rohamok közötti összefüggéseket keresztmetszeti vizsgálatokban mutatták be ((22), (30), de egy ilyen longitudinális vizsgálatban nem. Különböző feltételekkel való összefüggései miatt az elhízás nagy közegészségügyi problémát jelent. Ha valódi összefüggés van a szélsőséges elhízás és a rohamok között, és tekintettel arra, hogy az Egyesült Államokban magas a szélsőséges elhízás gyakorisága ((33)), akkor a rendkívüli elhízásnak tulajdonított rohamok száma is magas lesz. Ez azt is jelenti, hogy az elhízás még nagyobb népegészségügyi problémát jelent, tekintve, hogy a rohamok olyan állapotok, amelyek hosszú távon pusztító személyes és pénzügyi következményekkel járnak ((34)). További vizsgálatokra lesz szükség annak megerősítésére, hogy van-e összefüggés az elhízás és a rohamok között.
Összefoglalva, ebben a kiválasztott kohorszban, a THIN adatbázis alapján rendelkezésre álló BMI információkkal az Egyesült Királyságban 2000 és 2005 között, a rohamok teljes előfordulási aránya 31,2 eset volt 100 000 személyévenként. Az elhízott betegek körében az előfordulási arány 34,8 eset volt 100 000 személyévenként. A társult betegségekkel (2. típusú cukorbetegség, magas vérnyomás és diszlipidémia) rendelkező BMI ≥ 27 kg/m 2 betegeknél az előfordulási arány 100 000 személyévenként 35,9 eset volt. Ezek az előfordulási arányok nem különböztek a normál testsúlyú betegekétől.
Elismerés
Köszönjük Yunxun Wang-nak a támogatását a cikk elkészítéséhez és az adatelemzésekhez.
Közzététel
A szerzők versengő érdeklődést jelentettek be, mert a Sanofi ‐ Aventis alkalmazottai, akik az elhízás elleni gyógyszereket fejlesztik.
- Az elhízás világméretű járványa - James - 2001 - Elhízáskutatás - Wiley Online Könyvtár
- Az elhízás alul diagnosztizálása felnőtteknél U-ban
- Az elhízás tankönyve Biológiai, pszichológiai és kulturális hatások Wiley
- A média és az elhízás - Boyce - 2007 - Elhízási vélemények - Wiley Online Könyvtár
- Az elhízás hatása az agyi véráramlásra fiatal felnőtteknél artériás spin jelölő MRI segítségével -