Az elhízás szövődménye
Az elhízás szövődményei közé tartoznak olyan főbb egészségügyi problémák, mint a cukorbetegség, a szív- és érrendszeri betegségek, agyvérzés, rák, tüdőbetegség és tromboflebitis.
Kapcsolódó kifejezések:
- Testtömeg-index
- Inzulinrezisztencia
- Obstruktív alvási apnoe
- Diabetes mellitus
- Elhízottság
- Zsírszövet
Letöltés PDF formátumban
Erről az oldalról
Gyermekkori elhízás: gyakorolja a fiziológusok perspektíváját ☆
6.13 A fizikai aktivitás javítja az elhízással összefüggő magas vérnyomást a gyermekek körében
Elhízottság
Összegzés
A magas vérnyomás az elhízás egyik súlyos szövődménye, és az elhízás az esszenciális magas vérnyomás fő oka. Az elhízott magas vérnyomás kezelése az elhízás, az emelkedett vérnyomás kiváltó okának kezelésére irányul. Terápiás terv szükséges minden beteg számára; ennek a tervnek tartalmaznia kell mind az életmód kezelését, mind a megfelelő farmakológiai terápiákat. Az energiaháztartási egyenlet mindkét oldalával foglalkozni kell: étrendi bevitel és energiafelhasználás. A bevitel oldala agresszív tanácsadást, viselkedésmódosítást, valamint megfelelő étvágycsökkentő gyógyszereket igényel; a kiadási oldal a jelen pillanatban nagyrészt a fizikai aktivitásra korlátozódik, bár a biztonságos terápiás szerek, amelyek növelik az anyagcserét, továbbra is a jövő célkitűzései. Az energiafogyasztás növelésére azért van szükség, mert a csökkent kalóriabevitel konzervatív anyagcsere-adaptációkkal társul, ami csökkenti az alacsony energiatartalmú étrend hatékonyságát.
Elhízás és 2. típusú cukorbetegség a fiatalokban
Az elhízás metabolikus szövődményei gyermekeknél és serdülőknél
Az elhízás számos metabolikus és kardiovaszkuláris szövődménye már gyermekkorban is fennáll; ez az inzulinrezisztencia következménye lehet, amely az elhízás leggyakoribb rendellenessége. Az inzulinrezisztencia valójában az elhízás metabolikus szövődményeinek egyik legfontosabb patogenetikai meghatározója. Az elhízott betegeknél előforduló egyes szövődmények csoportosulása meghatározza az úgynevezett metabolikus szindrómát.
A gyermekek metabolikus szindrómáját általában a következő jellemzők közül három vagy több együttes előfordulása határozza meg: súlyos elhízás (általában a derék kerülete meghaladja a 90. nemet, és az életkorra jellemző percentilis), dyslipidaemia (trigliceridek növekedése és a HDL csökkenése) ), magas vérnyomás és a glükóz anyagcseréjének olyan változásai, mint a csökkent glükóz tolerancia (IGT) és a 2-es típusú cukorbetegség (T2D). 17.
Weiss és mtsai. jól bizonyították, hogy az inzulinrezisztencia növekedése párhuzamosan áll-e a metabolikus szindróma kockázatának növekedésével elhízott gyermekeknél és serdülőknél. Ez utóbbi tanulmányban az inzulinrezisztencia erős terhelését figyelték meg az elhízással és a glükóz metabolizmus faktorral, valamint a mérsékelt terhelést a dyslipidaemia faktorral szemben. 17 In vivo vizsgálatok valójában azt mutatták, hogy a hiperinsulinémia stimulálja a trigliceridek szintézisét azáltal, hogy fokozza a máj lipogén enzimjeinek génjeinek átírását. 18 Ezenkívül a legfrissebb jelentések azt mutatják, hogy a FoxO1 villás transzkripciós faktor a májban hat, hogy integrálja a máj inzulinját a nagyon alacsony sűrűségű lipoprotein (VLDL) termelésébe. A fokozott FoxO1 aktivitás az inzulinrezisztens májokban elősegíti a máj VLDL túltermelését és hajlamosítja a hipertrigliceridémia kialakulását. 19.
Bár az elhízás az elhízott serdülőknél az inzulinrezisztencia legfontosabb oka, nem szabad megfeledkezni arról, hogy átmeneti fiziológiás inzulinrezisztens állapot fordul elő gyermekeknél pubertáskorban, talán a növekedési hormon és az inzulinszerű növekedési faktor 1, 20 növekedése miatt és hogy ez az állapot ronthatja az elhízott gyermekeknél meglévő inzulinrezisztenciát, felgyorsítva a metabolikus szindrómává és a T2D-ként történő előrehaladást.
Az inzulinrezisztencia mellett a gyermekeknél a metabolikus szindróma egy gyulladáscsökkentő állapothoz kapcsolódik, 17 ami viszont úgy tűnik, hogy összefügg a koszorúér-betegség (CAD) kockázatának romlásával. A gyulladásos markerek és a metabolikus szindróma egyes komponensei közötti kapcsolat még mindig nem világos. Valójában egyelőre nem tudni, hogy a gyulladás előtti állapot metabolikus szindróma és inzulinrezisztencia eredménye, vagy az adipocitákból származó gyulladásos citokinek növekedése részben felelős lehet az inzulinrezisztenciaért és a metabolikus szindrómáért.
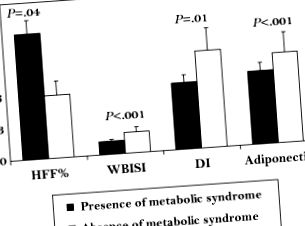
Az inzulinérzékenységet és a CAD rizikót befolyásoló citokinek növekedésével együtt az elhízott gyermekek zsírszövete csökkenti az adiponektin termelését, amely olyan citokin, amelyet kizárólag adipociták expresszálnak, és magas koncentrációban található meg az emberi vérben. 25 Számos olyan jótékony hatást fejt ki, mint antiatherogenetikus, antidiabetogén és gyulladáscsökkentő, így véd a T2D és a CAD kialakulása ellen. 25,26 Érdekes módon az adiponektin csökkent az elhízásban, és a csökkent adiponectin szint összefügg az elhízott gyermekek metabolikus szindróma paramétereivel. 27,28 Összefoglalva, az inzulinrezisztencia és a káros gyulladásos proinflammatorikus állapot együttes előfordulása arra készteti az elhízott gyermeket, hogy rosszabb anyagcsere-képesség alakuljon ki, ennek következtében a gyermekkori elhízás legfélelmetesebb szövődménye: T2D. A 4.1. Ábrán 1589 elhízott gyermek és serdülő személyes adatait mutatjuk be (átlagéletkor 13,2 ± 3,0; átlagos z-score BMI 2,30 ± 058). A metabolikus szindrómával járó 513 (32%) alany egyértelműen magasabb májzsírtartalmat (HFF%), alacsonyabb inzulinérzékenységet mutat a teljes test inzulinérzékenységi indexe (WBISI) alapján, alacsonyabb diszpozíciós indexet (DI), és az adiponektin alacsonyabb szintje (4.1. ábra).
4.1. Ábra Metabolikus mintázat a metabolikus szindróma (MS) jelenléte/hiánya szerint. Elhízott gyermekek és serdülők, akiknél az MS jellemzői vannak, Weiss és mtsai. A 17. ábrán egyértelmű korai anyagcsere-zavar van, amelyet markáns májzsírtartalom (HFF%), csökkent inzulinérzékenység (WBISI) és szekréció (DI), valamint csökkent adiponektinszint jellemez. A mágneses rezonancia képalkotó méréseken alapuló májzsírtartalom-adatok csak 139 alanyra vonatkoztak. DI, Disposition index; HFF%, májzsír-frakció; WBISI, az egész test inzulinérzékenységi indexe.
Elhízás szűrés serdülőknél
Endokrinális
Az inzulinrezisztencia az elhízás számos kardiovaszkuláris és metabolikus szövődményét kíséri. Az inzulinrezisztencia és az azt követő hiperinsulinémia kialakulása megalapozza a 2-es típusú diabetes mellitus (T2DM) kialakulásának lehetőségét. Ezenkívül a túlsúly vagy az elhízás a legfontosabb kockázati tényező a T2DM kialakulásában gyermekeknél és serdülőknél. 21,22 A gyermekkori túlsúly/elhízás megnövekedett előfordulása miatt a T2DM, amelyet korábban felnőttkori betegségnek neveztek, ma már jelentős egészségügyi problémát jelent a gyermekek és serdülők számára. 23 A T2DM megnövekedett prevalenciája gyermekek és serdülők között korrelál a túlsúly és az elhízás növekvő prevalenciájával.
A zsigeri zsír megjósolja a méhen kívüli zsírfelhalmozódási mechanizmusokat és az egészségügyi következményeket
Fogyás, zsigeri zsír és méhen kívüli zsírlerakódás
Számos tanulmány kimutatta, hogy még a mérsékelt súlycsökkenés is javítja az elhízás metabolikus szövődményeit [63,64]. Ennek oka lehet a viszcerális preferenciális elvesztése a szubkután zsírral szemben [9,65], vagy a méhen kívüli zsírtartalom csökkenése [66–68]. Valójában bebizonyosodott, hogy a méhen kívüli zsírlerakódás (azaz a máj, a hasnyálmirigy és az izomzsírok beszivárgása) jelentősen hozzájárul az elhízott személyeknél megfigyelt inzulinrezisztenciához és anyagcsere-változásokhoz [66] .
Nemrégiben egérmodellben kimutatták, hogy a glükóz homeosztázis és az inzulinrezisztencia károsodása összefügg a hepatosteatosissal [68] és a hasnyálmirigy triglicerid hiperakkumulációjával [10], ami a magas zsírtartalmú tartós táplálkozás következménye. A CT középmagas szintű alkalmazásával Mazzali és mtsai. elhízott ülő személyeknél az izmok lipidtartalmának jelentős csökkenését figyelték meg mérsékelt súlycsökkenés után [66,67]. A mágneses rezonancia segítségével Colles és mtsai. [69] elhízott személyeknél a máj térfogatának jelentős csökkenését (a májzsírok beszivárgásának proxyja) figyelték meg 10% -os átlagos testsúlycsökkenés után. T2DM-ben szenvedő nyolc elhízott alanyban Petersen és mtsai. [70] megfigyelte, hogy a 8 kg súlycsökkenés normalizálta az éhomi glükózt; ez a javulás az intrahepatikus lipidtartalom 81% -os csökkenésével járt.
Általában hiányoznak a súlycsökkenés több szerv méhen kívüli zsírraktáraira gyakorolt hatását értékelő tanulmányok. A 24 elhízott alanyok populációján végzett súlycsökkentő beavatkozási vizsgálat során a máj lipid infiltrációjának változásai pozitív korrelációt mutattak a zsigeri zsírszövet, a mély szubkután zsírszövet és a nagy érzékenységű C-reaktív fehérje (CRP) változásaival. Megállapították, hogy a hasnyálmirigybe történő lipid beszivárgás pozitív kapcsolatban áll a zsigeri zsírszövet változásával. Ugyanebben a populációban pozitív összefüggést figyeltek meg a máj és a hasnyálmirigy lipidtartalmának változásai között [71]. Többszörös regressziós modellek alkalmazásával, amelyekben a hasnyálmirigy és a máj lipidtartalmát függő változóknak, a kapcsolódó változásokat pedig független változóknak tekintették, a megváltozott viszcerális zsírszövet volt a fő előrejelzője az ektopiás lerakódás változásának mindkét szervben, magyarázva ezzel 43,1% -ot, illetve 30,7% -ot, variancia [71] .
Az elhízott nőstények populációjának májzsírtartalmában bekövetkezett változásokat a laparoszkópos gyomorszalag-műtétet követően Philips és munkatársai értékelték, akik 3 hónap múlva figyelték meg a máj lipid infiltrációjának jelentős csökkenését [72]. Hasonló eredményeket figyeltek meg Hearth és munkatársai 18 elhízott nőből álló populációban, akik laparoszkópos, állítható gyomorszalag-műtéten estek át: mágneses rezonancia képalkotást (MRI) és mágneses rezonancia spektroszkópiát (MRS) alkalmaztak a hasi szubkután és viscerális zsírszövet területek és a máj számszerűsítésére. zsírtartalom műtét előtt, valamint 3 és 12 hónappal a műtét után [73] .
Elhízottság
Dongsheng Cai, Vitaminok és hormonok, 2013
7 Agy metabolikus gyulladása magas vérnyomásban és stroke-ban
Elhízás: szövődmények
A testzsír eloszlásának szerepe az elhízás szövődményeiben
A jövő megtervezése
Amanda Jefferys,. Tahir Mahmood, elhízás, 2013
Kockázat kezelés
A klinikát fel kell használni a terhesség alatti elhízás lehetséges szövődményeinek szűrésére, beleértve a terhességi cukorbetegséget, a magas vérnyomásos rendellenességeket és a magzati makrosómiát.
Különös figyelmet kell fordítani a nők e csoportjában a VTE elleni profilaxis szükségességére - amint azt már említettük, hogy ezek a nők nagy kockázatú csoportot képviselnek - ezért gyakori kockázatértékelést kell végezni, és tromboprohylaxist és fokozatosan elasztikus kompressziós harisnyát kell biztosítani. megfelelő. A klinikán részt vevő minden nőnek speciális érzéstelenítő vizsgálatot kell kapnia terhesség alatt, beleértve az elektrokardiogramot is, hogy megelőzhetők legyenek az esetleges érzéstelenítési problémák, és megbeszélhessék a kockázatokat és nehézségeket a pácienssel.
Elhízottság
Fangnian Wang,. Gerald V. Denis, Vitaminok és hormonok, 2013
3.5 Metabolikusan védő fenotípusok a brd2 lo immunrendszerben
Ezenkívül a csökkent gyulladás megvédi az inzulinrezisztenciát és jellemzi az emberi “anyagcserében egészséges” elhízott populációkat. Ezek az emberi alanyok mindegyikének csillapítását mutatják: glükóz intolerancia, diszlipidémia, hiperurikémia és magas vérnyomás (Bonora et al., 1991; Wildman és mtsai, 2008). Ezért a zsírszövetbe beszűrődő gyulladásos sejtek és azok kromatin által szabályozott génexpressziójának ellenőrzése ígéretet ígér az inzulinrezisztencia-betegek számára. Elhízás esetén a makrofágok, a T-sejtek és az adipociták gyulladásgátló és gyulladáscsökkentő citokint, kemokint és adipokint termelnek. Tekintettel arra, hogy ezek a tényezők szinergiák, antagonizálják és szabályozzák egymást, sok megválaszolatlan kérdés merül fel azzal kapcsolatban, hogy mi történik az adipocita – makrofág – T-sejt kölcsönhatások során (Kintscher et al., 2008), és hogyan és mikor alakul ki az inzulinrezisztencia. Javasoltuk, hogy ezek az állatok új modellt kínáljanak az emberi „anyagcserében egészséges” elhízáshoz. A modell érdekes és informatív hipotéziseket motivál a leukocita migráció, a proinflammatorikus citokintermelés és az inzulinrezisztencia közötti összefüggések tesztelésére az elhízásban.
- Endokrin betegség - áttekintés a ScienceDirect témákról
- Szénhidrát bevitel - áttekintés a ScienceDirect témákról
- Élelmiszer utáni vágy - áttekintés a ScienceDirect témákról
- Eróziós gasztritisz - áttekintés a ScienceDirect témákról
- Húskonzerv - áttekintés a ScienceDirect témákról