Az V. faktor Leiden thrombophilia áttekintése
Trisha Benjamin, PharmD
Közösségi gyógyszertár
Gyakorold a lakót
Creighton Egyetem Gyógyszerészeti és Egészségügyi Szakmai Iskolája
Michael H. Davidian, MD, MS
Orvostudományi docens
Creighton Egyetem
Orvostudományi Kar
Edward M. DeSimone II, RPh, PhD, FAPhA
Gyógyszerész tudomány professzor
Creighton Egyetem Gyógyszerészeti és Egészségügyi Szakmai Iskolája
Omaha, Nebraska
US Pharm. 2018; 43 (5) (szak- és onkológiai ellátás): 12-15.
ÖSSZEFOGLALÁS: Az V. faktor Leiden thrombophilia olyan genetikai rendellenesség, amely növelheti a beteg vénás tromboembólia (VTE) kialakulásának kockázatát. A jelenlegi kezelési stratégiák magukban foglalják a farmakoterápia alkalmazását, amikor indokolt, mélyvénás trombózis vagy tüdőembólia esetén. A kezelési irányelvek konkrét ajánlásokat tartalmaznak az orális antikoaguláns terápia alkalmazására a VTE események kezelésére és megelőzésére. A farmakoterápiás lehetőségek közé tartoznak a K-vitamin antagonisták vagy a közvetlen orális antikoagulánsok, például a közvetlen trombin inhibitorok és a Xa faktor inhibitorok. A VTE helyszínét és okát érintő több szempont miatt ijesztő lehet ügynököt kiválasztani. Az V. faktor Leiden terápiás lehetőségeinek megértése előnyös lesz azoknak a gyógyszerészeknek, akiknek lehetőségük van kérdések megválaszolására és betegtanácsadásra a betegségről.
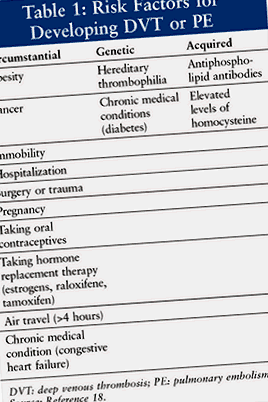
V enous thromboembolia (VTE) olyan súlyos orvosi probléma, amely évente 1000 ember közül 1 és 2 között jelentkezik. 1 Különböző genetikai, szerzett és közvetett kockázati tényezők járulnak hozzá a VTE kialakulásához (1. táblázat ). A VTE-ben szenvedő betegek felében megállapítják, hogy thrombophilia. A leggyakrabban öröklődő thrombophilia a V Leiden faktor, amely a thrombophilia okozta VTE esetek körülbelül 30% -át teszi ki. 2 Leiden Hollandia városára utal, ahol először leírták a normál V alvadási faktor egy változatát. 3 Az ilyen genetikai mutációval rendelkező egyéneknél fokozott a kockázata annak, hogy a VTE-t mélyvénás trombózis (DVT) vagy tüdőembólia (PE) formájában tapasztalják. A kezelési irányelvek nem specifikusak a farmakoterápia alkalmazására, kivéve, ha a betegnek előfordult VTE epizódja.
V. faktor egy prokoaguláns alvadási faktor, amely növeli a trombin termelését, és az alvadási kaszkád révén végső soron alvadékképződéshez vezet. Az V. faktor inaktív faktorként kering a plazmában, és aktiválódik, amikor a trombint proteolízissel vezetik be. Aktivált protein C természetes antikoaguláns, amely lebontja az aktivált V faktort (Va faktor). Ez a lebomlás csökkenti a trombintermelést és megszakítja az alvadási kaszkádot. Az V faktor Leiden a V faktor gén egyetlen pontbeli mutációjából származik, amely gyenge antikoaguláns választ eredményez az aktivált protein C-re.
A hibás gén öröklődése kifejezhető akár homozigóta, akár heterozigóta V Leiden faktorként. Heterozigozitás hozzávetőlegesen három-nyolcszoros a VTE előfordulásának relatív kockázata. Ellentétben, homozigozitás a VTE előfordulásának relatív kockázata 80-szoros. 4 A relatív kockázatot arra használják, hogy kiszámítsák a tromboembólia kialakulásának esélyét. Ha a relatív kockázat nagyobb, mint nulla, ez azt jelenti, hogy az esélyek elősegítik a tromboembóliát. 5.
A diagnosztikai tesztek használata ellentmondásos, mert a trombózis etiológiája multifaktoriális, és a trombofil defektus azonosítása csak egy a sok elem közül, amely szerepet játszik a beteg kockázatának meghatározásában. 6 Az V. faktor Leidennek nincsenek különálló klinikai jellemzői, amelyek mindig jelen lesznek. Ehelyett ezt a diagnózist általában olyan személyeknél gyanítják, akiknél a VTE kórtörténetében DVT vagy PE alakult ki. 2
A trombofília vizsgálata akkor ajánlott, ha az eredményekre a kezelés javításához vagy módosításához van szükség. A Leiden V faktor diagnosztizálásához meg kell adni az aktivált protein C rezisztencia tesztet vagy genetikai tesztet. A vizsgálatot a következő betegeknél kell elvégezni: azok, akiknek VTE-je 50 év alatti életkorban van; azok, akiknek szokatlan a VTE helye (máj-, mesenterialis vagy agyi vénák), visszatérő VTE, VTE, valamint erős családi kórtörténetében fennálló trombotikus betegség, VTE terhesség alatt vagy orális fogamzásgátlók alkalmazása során; azok, akiknek családi kórtörténete volt VTE 50 év alatti rokonoknál; és 50 év alatti dohányosoknál, akiknél miokardiális infarktus volt. 7
A VTE kezelését egyénileg kell meghatározni az összes olyan kockázati tényező alapján, amely az alvadáshoz és a jövőbeni vérrögök megelőzéséhez vezetett. A jelenlegi irányelvek nem foglalkoznak antikoagulánsokkal végzett empirikus terápiával azoknál az egyéneknél, akik még nem tapasztalták a trombózist. Az Amerikai Mellkas Orvosok Kollégiuma antikoaguláns terápiát javasol azoknak a VTE eseményeknek, amelyek provokált vagy nem provokált DVT-k és PE-k. Az antikoaguláns terápia 3 hónapos alkalmazása ajánlott a következő esetekben: olyan betegek, akik műtét által kiváltott proximális láb- vagy PE-t tapasztalnak; a láb proximális DVT-je vagy nem műtéti átmeneti kockázati tényező által kiváltott PE; olyan betegek, akik műtét vagy nem műtéti átmeneti rizikófaktor által kiváltott, izolált láb disztális DVT-t tapasztalnak; és olyan betegeknél, akiknek nem provokált a lábának DVT-je (izolált disztális vagy proximális) vagy PE. Azoknál a betegeknél, akiknek az első VTE-je nem provokált láb proximális DVT-je vagy PE, és akiknek alacsony vagy közepes vérzési kockázata van, az ajánlás kiterjesztett antikoaguláns terápia (nincs ütemezett megállási dátum); azok számára, akiknek magas a vérzési kockázata, az ajánlás 3 hónapos kezelés. 8.
Egy 64 éves fehér kan duzzanattal és fájdalommal jelentkezett a bal lábában és a combjában. A beteg tagadta a láb vagy a comb traumáját, de a hét elején észrevett némi enyhe duzzanatot. A beteget látta elsődleges egészségügyi szolgáltatója, és kiderült, hogy a lábánál 2+ kilyukadt ödéma, és elsősorban a borjúban és a combban jelentkező kellemetlen érzés tapasztalható. A betegnek még soha nem volt ilyen duzzanata, és a jobb alsó végtagjában nem volt duzzanat vagy fájdalom. A betegnek kórtörténetében perifériás érrendszeri betegségek voltak, de ez claudikációként jelentkezett (fokozott fájdalom járás közben). A beteg tagadta, hogy mellkasi fájdalma, légszomja vagy bármilyen hasi vagy húgyúti tünete lenne. A páciensnek anamnézisében nem volt rendellenes vérzés, véraláfutás vagy vérrögképződés. Nemrégiben nem tett hosszú utakat autóval vagy repülővel. A vénás Doppler-vizsgálat szubakut okklúziós DVT-t mutatott ki a bal hátsó tibialis és gastrocnemius vénákban. Szubakut felületes trombus is volt a nagy saphena és a kicsi saphena véna közötti kommunikációban.
Laboratóriumi eredmények: A kardiolipin antitest immunglobulin G értéke 4 volt (normális 9). A warfarin alkalmazásának nincs közvetlen hatása a kialakult trombusra, de az antikoaguláns terápia célja az, hogy megakadályozza a vérrög további terjedését, és csökkentse a kialakult vérrög embolizáló és máshova utazó szövődményeit. testrész. A warfarin adagolását minden beteg esetében egyénileg határozzák meg, a páciens nemzetközi normalizált arányától (INR) - a véralvadáshoz szükséges idő szabványos mértékétől függően - a gyógyszerre adott válaszként. Az INR gyakori monitorozására szükség van a beteget stabilizálják a terápiás INR tartományon belül. Sajnos több étel, gyógyszer és egyéb tényező hátrányosan befolyásolja ezt az INR-tartományt. A warfarin terhesség alatt nem ajánlott, mivel magzati károsodást okozhat. Ha megfordító szerre van szükség, fitonadion (Mephyton) adagolása 2,5-25 mg dózisban ajánlott
DOAC- közvetlen trombininhibitor
Dabigatran (Pradaxa): A dabigatrán egy közvetlen trombininhibitor, amely a DVT és a PE kezelésére javallt olyan betegeknél, akiket 5-10 napig parenterális antikoagulánssal kezeltek. 11 Emellett javallt a DVT és a PE megismétlődésének kockázatának csökkentése a korábban kezelt betegeknél. Az ajánlott adagolás mindkét esetben 150 mg orálisan naponta kétszer. Vese- vagy májkárosodás esetén az adag módosítása nem szükséges. Megfordító szert, például idarucizumabot (Praxbind) adhatunk 5 g-os dózisban, és két, 2,5 g-os IV dózisban adhatjuk be, legfeljebb 15 perc különbséggel. 12.
DOAC- Xa faktor gátlók
Ennek a gyógyszercsoportnak a használata a gyors megjelenés, a kiszámítható farmakokinetika, valamint az élelmiszer- és gyógyszerkölcsönhatások korlátozott előnyei miatt nőtt. 13 Ezzel szemben ezeknek a szereknek hátrányai a magas költségek, a visszafordító szerek korlátozott rendelkezésre állása és képtelenség nyomon követni hatásukat.
Apixaban (Eliquis): Az Apixaban javallt a DVT és a PE kezelésére, valamint a kezdeti terápiát követő visszatérő DVT és PE kockázatának csökkentésére. Károsodás esetén nem igényel vese- vagy májdózis-módosítást. Terhesség alatt történő alkalmazása nem ajánlott, mert fokozott a vérzés kockázata a vajúdás és a szülés során. 14
Betrixaban (Bevyxxa): A Betrixaban a VTE megelőzésére javallt olyan felnőtt betegeknél, akiknél fennáll a tromboembóliás szövődmények kockázata, míg kórházban kórházi kezelés miatt korlátozzák a mobilitást. 15 A gyógyszer javallata specifikus, és az ajánlott kezelés időtartama 35–42 nap. Ez a gyógyszer nem ajánlott hosszabb ideig tartó vagy egész életen át tartó terápiában. Az adag módosítása akkor javasolt, ha a kreatinin clearance 15-30 ml/perc, és a betrixaban alkalmazása nem ajánlott, ha a kreatinin clearance 16
Rivaroxaban (Xarelto): A Rivaroxaban javallt a DVT és a PE kezelésére, valamint a DVT és/vagy PE megismétlődésének kockázatának csökkentésére azoknál a betegeknél, akiknél a kiújuló DVT és/vagy PE kockázata fennáll a kezdeti kezelés befejezése után, legalább 6 hónapig. Használat vesekárosodás esetén (17
A GYÓGYSZERÉSZ SZEREPE
A gyógyszerészek olyan képzést kaptak, amely lehetővé teszi számukra, hogy szakértői tanácsokat és javaslatokat nyújtsanak a gyógyszeres terápiához. Közösségi környezetben a gyógyszerészek hozzáférhető egészségügyi információforrást jelentenek az olyan betegek számára, akik az V. faktor Leidenről érdeklődnek (Lásd: Betegforrások). A gyógyszerészek ismerik a rendelkezésre álló antikoaguláns lehetőségeket, és képesek figyelni a terápia megismétlődését vagy további nem vényköteles szereket, amelyek a beteget fokozottan veszélyeztethetik a vérzési szövődmények kialakulásával. Szükséges a betegek megfelelő oktatása az egyes lehetőségek kockázatairól és előnyeiről, hogy megalapozott döntéseket hozzanak az ellátásukkal kapcsolatban.
- Az alkoholmentes zsírmáj betegség patológiája és patogenezise A patológiai mechanizmusok éves áttekintése
- A haj idő előtti őszülése felülvizsgálat frissítésekkel
- Nem Helicobacter pylori gyomor-bél metaplázia gyermekeknél Esetek sora és áttekintése
- Merrick - Korlátozott összetevői étrend - Lazac és édesburgonya áttekintés
- PRESS Soup Cleanse Review - A vegán szerkesztés