Mozgásszervi kulcs
A leggyorsabb mozgásszervi betekintési motor
- itthon
- Belépés
- Regisztráció
- Kategóriák
- MANUÁLIS terapeuta
- MUSKULOSZKELETI ORVOS
- ORTOPÉDIAI
- FIZIKAI GYÓGYSZER ÉS REHABILITÁCIÓ
- REUMATOLÓGIA
- SPORTGYÓGYSZER
- Ról ről
- Arany tagság
- Kapcsolatba lépni
Absztrakt
A csípőízületi osteoarthritis (OA, más néven degeneratív ízületi betegség) a csípőízület gyakori fájdalom- és fogyatékosság-forrása. A klasszikus tünet az ágyéki fájdalom, de a tünetek eloszlása változhat, beleértve a fájdalmat a mediális térd felé, valamint a fenék fájdalmat. A merevség és a csökkent mozgástartomány gyakori. A fizikai vizsga általában antalgikus járást, mozgáshiány tartományt és pozitív Patrick-tesztet (más néven FABER-teszt) tár fel. A funkcionális korlátok közé tartozik a gyaloglás, a futás, a lépcsőmászás és a mindennapi élet tevékenységeinek csökkent képessége. A diagnosztikai vizsgálatok elsősorban sima röntgenfelvételeket tartalmaznak, de magukban foglalhatnak mágneses rezonancia képalkotást vagy számítógépes tomográfiát is kiválasztott betegeknél. A kezelés többtényezős, beleértve a fogyást, az orális fájdalomcsillapítókat, a fizikoterápiát (vagy más edzésprogramokat), a nád használatát az ellenoldali kézben és az Unloader Hip merevítő használatát. Az intervenciós kezelések magukban foglalhatják a helyi injekciókat (gyakran képirányítással fluoroszkópia vagy ultrahang alkalmazásával). A műtéti kezelés magában foglalhatja a teljes csípőízületi műtétet.
Kulcsszavak
Csípő degeneratív ízületi betegség
Degeneratív csípőízület
Meghatározás
A csípőízületi osteoarthritis (OA, más néven degeneratív ízületi betegség) a csípőízület leggyakoribb kóros állapota. A csípőízület (femoroacetabularis ízület) egy gömbölyű ízület, amelynek combcsont feje az acetabulum és a labrum által alkotott konkávban helyezkedik el. Ez az anatómiai elrendezés lehetővé teszi a mozgásokat több síkban, beleértve a hajlítást, a meghosszabbítást, az összeadást, az elrablást, a belső és a külső forgást. Jelentős mechanikai erők (a testtömeg három-nyolcszorosa) fejtik ki a csípőízületet olyan súlytűrő tevékenységek során, mint a gyaloglás, a futás, az ugrás és az emelés. További stresszeket jelentenek a szabadidős tevékenységek (pl. Sportolás közbeni ütések és esések) és súlyos traumák (pl. Gépjármű-ütközések). A csípő trauma jelentősen összefügg az egyoldalú, de nem bilaterális csípő OA-val, míg az elhízás a bilaterális, de nem egyoldalú csípő OA-val. A munkahelyi nehéz emelés és a gyakori lépcsőzés mászni látszik a csípő OA kockázatát.
2490, 55 és 74 év közötti egyén vizsgálatában a csípő OA prevalenciája 3,1% volt; A csípő OA esetek 58% -a egyoldalú és 42% -a kétoldalú volt. A csípő OA előfordulása a fehér populációban körülbelül 3-6%, de ezzel szemben sokkal alacsonyabb az ázsiai, a fekete és a kelet-indiai populációkban. A csípő OA-ban szenvedő betegeknél a teljes csípőprotézis kétszer gyakoribb a nőknél. A csípő OA néha olyan felnőtteknél tapasztalható, akik fiatalabbak, mint általában várták, és ez a tendencia valószínűleg folytatódik a megnövekedett elhízási arányok miatt.
Tünetek
Fizikális vizsgálat
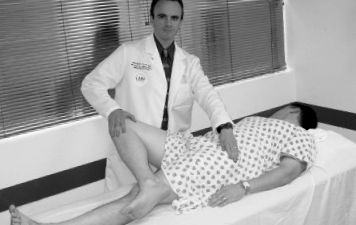
Az antalgikus járást egy sántítás jellemzi, amelynek csökkent egy végtag állási ideje a fájdalmas végtagon, az kontralaterális végtag rövidített lépéshossza és megnövekedett kettős támasztási idő.
A szövetek tapintása a nagyobb trochanterikus régió, a proximális iliotibialis szalagok, a sacroiliacus ízületek, a farizmok, a mögöttes piriformis és az obturator internus izmok, valamint az ischialis bursae körül a csípőízületen kívül más fájdalomgenerátorokat tárhatnak fel.
A csípőöv gyenge izmainak oka lehet fájdalom vagy használhatatlanság, de a radiculopathia és a neuropathia is szóba jöhet. A csípőrabló gyengesége Trendelenburg járással nyilvánulhat meg. Csípő OA esetén az alsó végtagok neurológiai vizsgálatának fennmaradó része normális (pl. Izomfeszültség reflexek és érzékszervi tesztek).
Az ujjak vizsgálatakor a hipertrófiás degeneratív változások (exostózisok), például a disztális interphalangealis ízületek Heberden-csomópontjai, a csípő OA független kockázati tényezői. Jelenlétük így növeli a hasonló megállapítások valószínűségét a csípőízületnél.
Funkcionális korlátozások
A csípő OA-ban szenvedő betegek gyakran funkcionális korlátokról számolnak be a súlyt viselő tevékenységekben, például a gyaloglásban, a futásban és a lépcsőzésben. A mozgáskorlátozások csípőtartománya nehézségeket okozhat olyan tevékenységeknél, mint a zokni és cipő fel- vagy levetkőzése, a padlóról való ruházat felvétele, valamint az autóba való be- és leszállás. A csípő fájdalma és gyengesége szükségessé teheti a felső végtagok használatát egy székből. A gondos előzmények felidézhetik azokat a foglalkozási, rekreációs és egyéb funkcionális tevékenységeket, amelyeknél a páciens csökkent vagy megszűnt a csípő OA miatt.
Diagnosztikai tanulmányok
A sima röntgenfelvétel a csípő OA elsődleges diagnosztikai vizsgálata (55.2. Ábra). A radiográfiai csípő OA leletek súlyossága a minimális ízületi tér (MJS) alapján kategorizálható, amely a femorális fejszél és az acetabuláris él közötti röntgenfelvétel legrövidebb távolságaként határozható meg. Az MJS-t négy közös térméréssel (mediális, laterális, felső és axiális) határozzuk meg. A Croft MJS fokozatai 0 (MJS> 2,5 mm), 1 (MJS> 1,5 mm és ≤ 2,5 mm) és 2 (MJS ≤ 1,5 mm). Az MJS előrejelzi a csípőfájdalmat, szorosan kapcsolódik a csípő OA egyéb radiográfiai jellemzőihez, és magas az értékelők közötti megbízhatósága. Alternatív megoldásként a csípő OA Kellgren-Lawrence osztályozási rendszere 0 és 5 közötti skála, amely nemcsak az ízületi tér szűkülését veszi figyelembe, hanem három további tényezőt is: az osteophyták jelenlétét, a subchondralis sclerosisot és a subchondralis cisztákat. Mind az MJS, mind a Kellgren-Lawrence fokozat összefügg a csípő OA klinikai tüneteivel.
A csípő OA diagnosztizálásához általában nincs szükség mágneses rezonancia képalkotásra, de jobb, mint a radiográfia vagy a csontvizsgálat, ha a differenciáldiagnózis magában foglalja az avascularis nekrózist vagy a csípő labralis szakadását. A csípőízület artrográfiája általában szintén felesleges a csípő OA diagnosztizálásához, de segíthet meghatározni a labralis könnyeket. A diagnosztizáló mozgásszervi ultrahang segíthet a csípő OA korai felismerésében, néha kimutathatja a csont és a porc károsodásának durva bizonyítékát, felismerheti a kapcsolódó szinovitist és egyidejűleg észlelheti az iliopsoas bursitist. A csípőfájdalom, amelyet enyhítenek a helyi érzéstelenítő intraartikuláris diagnosztikai injekciójával (pl. Ultrahanggal vagy fluoroszkópos útmutatással), segíthet megerősíteni, hogy a beteg tünetei a csípőízületből származnak, és jó műtéti eredményt jósolnak az ízület pótlásával. Azoknál a betegeknél, akik képvezérelt érzéstelenítő injekcióval nem tudnak megfelelő enyhülést elérni, alternatív patológiás folyamatai vannak a gerincnél (61%) vagy a térdnél (16%).
Elektrodiagnosztikai vizsgálatokat kell fontolóra venni, ha a differenciáldiagnózis lumbosacralis radiculopathiát vagy perifériás idegbetegséget tartalmaz.
Intraartikuláris
Csípő labralis (porc) szakadás
Csípőízületi fertőzés
Gyulladásos arthropathia, például rheumatoid arthritis
Extra-Articularis
Trochanterikus fájdalom szindróma
Iliotibiális sávos tendinitis/tendinosis
Piriformis myofascialis fájdalom
Csattanó csípő szindróma
Izom vagy ín ágyék törzs
Kezelés
A kezdeti
Az OA-ban szenvedő betegeket tájékoztatni kell diagnózisukról, prognózisukról és a rendelkezésre álló kezelésekről. A betegeket arra ösztönzik, hogy vállaljanak aktív szerepet az OA kezelésében és az eredmények maximalizálásában.
A súlycsökkenés fontos lehet, mert a testtömeg független kockázati tényező a csípő OA kialakulásában és progressziójában, bár ez a kapcsolat kevésbé egyértelműen megállapítható a csípőnél, mint a térdnél. A súlycsökkenés a csípő OA kezelésére szintén kevésbé egyértelmű, mint a térd OA esetén. A csípőízület erői nagyjából a beteg testtömegének három-ötszörösét jelentik az ambuláció során, a testtömeg pedig akár nyolcszorosát a kocogás során. A testtömeg túlzott mértékű elvesztése jelentősen csökkentheti az alsó végtagok közös erőit, az OA progresszióját és a kapcsolódó tüneteket. A csípő és a térd OA nem farmakológiai magkezelésére vonatkozó európai liga reumavédelmi ajánlásai a következő állítást tartalmazzák: „… nem áll rendelkezésre bizonyíték, amely alátámasztaná a súlycsökkenés hatását csípő OA-ban szenvedő betegeknél.” E publikáció óta még mindig kevés klinikai vizsgálati bizonyíték van a csípő OA súlycsökkenésére a térd OA-hoz képest.
Az OA kezelésére kiválasztott kezdeti gyógyszer az acetaminofen, napi 1000 mg maximális dózisban, a májműködési zavar jelenlététől vagy hiányától függően. Bár az OA-t elsősorban nem gyulladásos ízületi gyulladásnak tekintik (legalábbis a korai szakaszban), a nem szteroid gyulladáscsökkentők felírása az acetaminofen mellett további fájdalomcsillapító előnyt jelenthet. A diagnosztizáló mozgásszervi ultrahang gyakorlati módot kínál a klinikus számára a gyulladás jeleinek gyors felmérésére, és ezáltal befolyásolhatja a gyógyszerek kiválasztását. Megfelelően kiválasztott betegeknél tramadol vagy hagyományosabb opioid fájdalomcsillapítók is alkalmazhatók fájdalomcsillapításra és a kapcsolódó funkcionális előnyökre.
A glükózamin és kondroitin-kiegészítők áttekintése arra a következtetésre jutott, hogy általában biztonságosak, de nincs "meggyőző információ", amely alátámasztaná az OA kezelésének hatékonyságát.
Rehabilitáció
Az American College of Rheumatology irányelvei a csípő és a térd OA orvosi kezelésére a testmozgást javasolják a kezelés fontos elemének. Ezek az irányelvek olyan mozgásprogramot javasolnak, amely a mozgás tartományából, az izmok erősítéséből és az aerob kondicionálásból áll gyaloglás vagy vízi terápia segítségével. Az alsó végtagi OA vízalapú gyakorlása rövid távon és 1 éven belül csökkenti a fájdalmat és növeli a funkciót.
A nyújtó programok foglalkozhatnak a csípő OA-ban szenvedő betegek mozgáskorlátozásaival, amelyek súlyosságuk, kiterjesztésük, belső rotációjuk, elrablásuk, külső rotációjuk, addukciójuk és hajlításuk sorrendjében találhatók. A rugalmassági programok gyakran azzal kezdődnek, hogy a betegek finoman mozgatják ízületeiket a rendelkezésre álló mozgástartományon keresztül (a mozgástartás fenntartása érdekében), majd előrelépnek az elveszett mozgástartomány visszanyeréséig. A megfelelő nyújtást legalább 30 másodpercig fenn kell tartani, elkerülve a hirtelen, rángatózó vagy ballisztikus nyújtást, amely valószínűleg súlyosbítja az OA-t.
Bár a klasszikus tanítás szerint az OA-ra általában izomerősítést kell előírni, ez a csípő OA esetében nem bizonyított meggyőzően. Az izomerősítő programoknak a csípő mozgásának minden síkjára ki kell terjedniük. Az OA-betegek statikus erősítő gyakorlatokkal kezdhetik az ízületi mozgások minimalizálását, amelyek súlyosbíthatják az OA tüneteit. Végül a dinamikus gyakorlatok beépítése maximalizálja az erőt és a funkciót. Az izomerősítés jótékony hatásainak bizonyítékai kiterjedtebbek és meggyőzőbbek a térd OA esetében. Pontosabban, bár van néhány bizonyíték arra, hogy a testmozgás kicsi vagy mérsékelt fájdalomcsökkentést és funkcionális javulást kínál a csípő OA-ban, ennek a bizonyítéknak az ereje kisebb, mint a térd OA.
A csípő OA-ban szenvedő betegek gyakran dekonszidálódnak, ami az aerob gyakorlatok szerepére utal. Mivel az OA különösen az időseket érinti, különösen fontos a szív- és érrendszeri vagy egyéb óvintézkedések szűrése az edzésprogram megkezdése előtt. Sok csípő OA-ban szenvedő betegnek nehezen tolerálható a nagy hatású aerobik, például a kocogás és a lépcsőzés, ezért olyan tevékenységek, mint például a kerékpározás (esetleg a beteg tüneteitől függően magas üléses vagy fekvő kerékpár használata) és a vízi gyakorlatok helyettesíthetők . Fontos ösztönözni a testmozgás folyamatos betartását. Egy metaanalízis azt találta, hogy amikor a csípő- vagy térdízületi OA-ban szenvedő betegek gyógytornászoktól kaptak „emlékeztető ülést”, jobban betartották terápiás edzésprogramjaikat.
Kevés klinikai tudományos bizonyíték támasztja alá a csípő OA passzív módozatait (például krioterápia, hőterápia, transzkután elektromos idegstimuláció), bár elméletileg megkönnyíthetik az aktív terápiás program jobb toleranciáját. Az európai multispecialitás szakértői testület nemrégiben készült szakirodalmi áttekintése arra a következtetésre jutott, hogy a csípő OA-ban masszázs, terápiás ultrahang, elektroterápia, elektromágneses mező és alacsony szintű lézeres terápia nem ajánlható.
A csípő OA fájdalma csökkenthető az vessző használatával az ellenoldali kézben, feltehetően a súlypont középre tolásával az érintett csípőtől. A bilaterális csípő OA esetén a nád ellentétesen alkalmazható a súlyosan érintett csípővel. A cipőemelés kijavíthatja a csípőízület térének szűkülete vagy a combfej jobb vándorlása által okozott lábhossz-eltérést az acetabulumban.
A mindennapi élet tevékenységeinek foglalkozási terápiás értékelése azonosíthatja a kézi tevékenységekkel járó nehézségeket (pl. A kéz OA miatt) és a cipő fel- és leöltözésével kapcsolatos nehézségeket (a csípő korlátozott mozgástartománya miatt). Az alkalmazkodó felszerelések (pl. Harisnyanadrágok, zokniharisnyák, hosszú fogantyúval ellátott cipőkürtök, rugalmas cipőfűzők) segíthetnek maximalizálni az önállóságot a tartós testi fogyatékosságok ellenére.
Eljárások
A csípő OA nem sebészeti beavatkozásai elsősorban kortikoszteroidokkal vagy viszkoszupplementumokkal végzett intraartikuláris injekciókat tartalmaznak.
Kortikoszteroid injekciók
A csípőízület injekciója fluoroszkópos irányítással az 55.3 .
- Kávé, osteoarthritis és fogyás
- A kondroitin-szulfáttal végzett testmozgás hatása a nyulak térdízületének osteoarthritisére
- Testgyakorlás és fogyás elhízott idősebb felnőtteknél térdízületi gyulladásban Előzetes tanulmány -
- Az elektromos izomstimuláció működik-e-Stim
- Kiegészítő és alternatív gyógyászat - Penn State Hershey Medical Center - Pancreatitis - Penn