Eredmények az akut stroke után közvetlen enterális vagy nasogastricus csőbe helyezett betegek körében
Absztrakt
Célkitűzés
A közvetlen enterális tubusban részesülő betegek szövődményeinek, fogyatékosságának és hosszú távú halálozásának összehasonlítása az egyedüli nasogastricus tubusos táplálékkal akut stroke után.
Mód
Az Ontario Stroke Registry segítségével azonosítottuk azokat a betegeket, akik csak enterális csöveket (DET; gastrostomiát vagy jejunostomiát) vagy ideiglenes nasogastricus csöveket (NGT) kaptak kórházi tartózkodás alatt, akut ischaemiás stroke vagy intracerebrális vérzés után 2003. július 1. és 2013. március 31. között. Hajlam-egyeztetést alkalmaztunk a mentesítésből és az értékelt mentesítési fogyatékosságból, az intézményesítésből, a szövődményekből és a mortalitásból származó csoportok összehasonlítására, 2 éven át tartó nyomon követéssel és a versengő kockázatok elszámolásához felhasznált kumulatív incidenciafüggvényekkel.
Eredmények
1448 DET-ben elhelyezett beteg közül, akik életben maradtak a kiürülésig, 1421-et sikerült sikeresen összehangolni a kizárólag NGT-ben szenvedő betegekkel. A DET-ben szenvedő betegeknél a kirekesztéstől számított 30 napon belül csökkent a halálozás kockázata (9,7% vs 15,3%; kockázati arány [HR] 0,61, 95% konfidencia intervallum [CI] 0,49–0,75), de ez a különbség kiküszöbölődött a tartózkodás hosszának egyeztetése után és mentesítési fogyatékosság (HR 0,90, 95% CI 0,70–1,17). A DET-ben szenvedő betegeknél magasabb volt a súlyos fogyatékosság a kibocsátáskor (módosított Rankin-skála pontszám 4–5; 89,6% vs. 78,4%), hosszú távú gondozásba történő elbocsátás (38,0% vs. 16,1%), aspirációs tüdőgyulladás (14,4% és 5,1%) és egyéb szövődmények, valamint a halálozás 2 éven belül (41,1% vs 35,9%).
Következtetések
Az akut stroke után DET-ben elhelyezett betegeknél a fogyatékosságnál súlyosabb a fogyatékosság, mint az egyedül NGT-t alkalmazó betegeknél, és magasabb az intézményesülés, az orvosi szövődmények és a hosszú távú halálozás aránya. Ezek az eredmények felhasználhatják az ellátási megbeszélések céljait és az akut stroke utáni hosszú távú tubusos táplálással kapcsolatos döntéseket.
A dysphagia gyakori szövődmény az akut stroke után, és a betegek több mint 50% -át érintheti. 1, 2 A stroke után dysphagiában szenvedő betegek kiszáradást, alultápláltságot és fogyást tapasztalhatnak, 3 és tüdőgyulladás, súlyos fogyatékosság és halál veszélye fenyegetheti őket. 4 A korai diszfágiaellátás gyakran magában foglalja az nasogastricus csövek (NGT) alkalmazását táplálkozás és hidratálás biztosítására, ha az orális bevitel korlátozott vagy nem biztonságos. 5 A betegek kényelmetlensége és a gyakori pótlás igénye azonban korlátozza hosszú távú használatukat. 6.
Tekintettel az NGT átmeneti jellegére, meg kell fontolni a közvetlen enterális cső (DET) behelyezését, jellemzően perkután endoszkópos gastrostomia (PEG) vagy jejunostomia révén, ha a dysphagia súlyos vagy tartós, és folyamatos táplálás szükséges. Az előnyök közé tartozik a diszkrét beillesztési helyük és a magasabb tolerálhatóság, de a PEG elhelyezése invazív eljárást igényel, és olyan súlyos szövődményekhez kapcsolódik, mint a fertőzés és vérzés, valamint a stroke-ban szenvedő betegek magas halálozásához. 7, 8
Annak ellenére, hogy a stroke után a betegek legfeljebb 10% -ában alkalmazzák a DET-etetést, 9 kiemelkedően keveset tudunk olyan hosszú távú eredményekről, mint a tüdőgyulladás, a funkcionális állapot és a halálozás. A legutóbbi nagy megfigyelési tanulmányok az enterális etetőcsövek elhelyezésével kapcsolatos tényezőkre összpontosítottak, ideértve a kórházi mennyiséget, a társadalmi-gazdasági helyzetet, a fajt és az eljárás időzítését. 10, 11 A 2005-ben közzétett, az étel vagy a szokásos étrend (FOOD) vizsgálat randomizált diszfagikus stroke-os betegeket kapott NGT-ben vagy PEG-ben, és a 6 hónapos túlélésben nem volt különbség, de a halál vagy súlyos fogyatékosság határértékének növekedése a PEG-ben részesült betegek körében . 12 Egy frissített Cochrane-felülvizsgálat nem talált különbséget a tüdőgyulladásban vagy a mortalitásban, függetlenül a követési időtől. 13 A tanulmányok azonban kicsiek voltak, a nyomon követés hossza változó volt, és a bizonyítékok minőségét alacsonynak ítélték, így a klinikusok, a betegek és a családok korlátozott információval rendelkeztek a stroke utáni mesterséges táplálkozással kapcsolatos döntések irányításához.
Az akut stroke-ban szenvedő betegek nagy csoportját alkalmaztuk a súlyos fogyatékosság, szövődmények és mortalitás kockázatának meghatározására a DET-ben szenvedőknél, összehasonlítva a hajlam pontszám alapján egyeztetett betegek csoportjával, akik egyedül NGT-t helyeztek el.
Mód
Beállítás
A kanadai Ontario tartomány lakossága körülbelül 13 millió ember. A rezidensek állami finanszírozású fedezetet kapnak a kórházi ellátáshoz, az orvosi szolgáltatásokhoz és a diagnosztikai vizsgálatokhoz. Az ontariói stroke-ellátás regionális rendszere elősegíti a korai diszfágia-felismerés irányelveit, az ontarioi akut ischaemiás stroke-os betegek 14 és kb. 80% -át megvizsgálják a dysphagia után 72 órán belül a stroke után. 4
Adatforrások és vizsgálati minta
Az Ontariói Stroke Registry részletes klinikai információkat gyűjt az összes egymást követő, akut stroke-ban szenvedő páciensről, amelyet a regionális stroke központokban láttak, valamint a tartomány minden akut gondozó kórházából származó betegek populációs alapú mintájáról. 15 A diagram áttekintését képzett adat absztraktorok töltik ki, és a diagram hitelesítése duplikált diagram absztrakcióval kiváló egyetértést mutatott a legfontosabb változókkal kapcsolatban. 16 A nyilvántartás tartalmazza a stroke típusát és megjelenését, a társbetegségeket, a kórházi eljárásokat, a szövődményeket, a módosított Rankin-skála (mRS) alapján történő mentesítési fogyatékosságot és a mentesítés célját.
A nyilvántartás a Klinikai Értékelő Tudományok Intézetében (ICES) található, ahol egyedi kódolt azonosítók segítségével adminisztratív adatbázisokhoz kapcsolódik. A nyilvántartást arra használtuk, hogy információt nyújtsunk a beteg kiindulási jellemzőiről, a fogyatékosság fogyatékosságáról és az úti célról. A Kanadai Egészségügyi Információs Intézet - Mentesítés Absztrakt Adatbázist (CIHI-DAD) és a Kanadai Egészségügyi Tájékoztató Intézet - Országos Ambuláns Gondozási Jelentési Rendszert (CIHI-NACRS) használtuk a későbbi kórházi ápolás és a sürgősségi osztály látogatásainak azonosítására a disztargáció utáni szövődmények esetén. Személyek adatbázisa az összes okból bekövetkező halálozás azonosítására és a betegek különböző etnikai csoportokba sorolására, a kanadai népszámlálás pedig a szomszédsági jövedelem mediánjának mediánjára vonatkozó információkat szolgáltat. Ezeket az adatbázisokat validálták, és rutinszerűen használják egészségügyi kutatásokhoz. 17.
A betegpopuláció és az expozíció meghatározása
Kovariátusok
Eredmények
A következő eredményeket értékeltük: (1) minden okból eredő halálozás 30 nap és 2 év elteltével; (2) súlyos fogyatékosság az akut ellátásból való kilépéskor, 4–5-ös mRS-pontszámként definiálva; (3) a tartós ápolásra vagy a krónikus gondozásra való felmentés; (4) szövődmények 2 év múlva, beleértve az aspirációs tüdőgyulladást/tüdőgyulladást (az egyszerűség kedvéért aspirációs tüdőgyulladásnak nevezik), minden okból előállított tüdőgyulladást, nyomási fekélyt, szepszist és gyomor-bélrendszeri vérzést. Az ICD-10-CA kódok segítségével azonosítottuk a kórházi ápolásokat és a sürgősségi osztályok látogatásait a CIHI-DAD és a CIHI-NACRS utáni mentesítési szövődmények miatt (e-2. Táblázat, links.lww.com/WNL/A136).
Elemzés
Az összes elemzés elvégzéséhez a SAS Enterprise Guide 9.4 (Cary, NC) szolgált. Mivel valószínű, hogy kiindulási különbségek vannak az egyedül NGT-t és DET-et kapó betegek között, hajlamos illesztést használtunk a mért kiindulási kovariánsok miatti zavarok elszámolásához. Összehangoltuk a hajlam pontszámának logitját egy kapzsi legközelebbi szomszéd algoritmus segítségével, amelynek féknyereg szélessége megegyezik a hajlam pontszám logitjának SD-jének 0,2-jével. 26 Összehangolást végeztek a következő változókon: életkor, nem, Charlson-féle komorbiditási pontszám, 27 elővételi függetlenség, előzetes stroke, demencia, pitvarfibrilláció, cukorbetegség, jelenlegi dohányzás, magas vérnyomás, hiperlipidémia, hosszú távú gondozásból érkezés, stroke súlyossága, felvétel stroke egység, stroke típus (iszkémiás vs ICH), palliatív ellátás a felvétel során, indexidőszak (2003–2008; 2009–2013), ellátás a regionális stroke központokban és más kórházi típusok. A hajlamra egyező mintában standardizált különbségeket használtunk a mért kiindulási kovariátok egyensúlyának értékelésére a kezelési csoportok között. Tüdőgyulladáson nem egyeztünk, mivel nem tudtuk megállapítani, hogy ez a szövődmény a kórházi kezelés alatt a DET elhelyezése előtt vagy után fordult elő.
A nyilvántartás nem tartalmazott információt az NGT beillesztésének dátumáról; így a beavatkozás dátuma alapján nem tudtuk összehasonlítani a betegeket. A stroke kialakulásának dátumán való megfelelés halhatatlan időbeli elfogultságot vezetett volna be, amikor a DET-ben szenvedő betegek garantálták a túlélési időt az expozíció előtt. 28 Ezért fő elemzésünk azon betegek csoportjára összpontosított, akik túlélték a kiürítést, az eseményeket a kiírás dátumától számítva. Csak a stroke kezdetekor hasonlítottunk össze a teljes kohorsz mentesítésének mRS-ével. 2 érzékenységi elemzést végeztünk. Az elsőben eltávolítottuk azokat a betegeket, akiket kórházi kezelés során palliatív megközelítéssel kezeltek, hogy csökkentse a palliáció hatását a kirekesztés utáni korai halálozásra. A másodikban a kórházi tartózkodás hosszát és a mentesítési fogyatékosságot (mRS 4–5) beleszámítottuk a hajlandósági egyezésbe, hogy figyelembe vegyük a csoportok közötti maradvány különbségeket a mentéskor.
Jelentős kölcsönhatás mutatkozott a DET-ben szenvedő betegek mortalitása és a mortalitás kockázati hányada (HR) és a kizárólag NGT-ben szenvedő betegek között (p 29 Cox-arányos veszély regressziós modelleket használtunk a DET hatásának becslésére az egyes szövődményekre 2 év múlva.
Szabványos protokoll-jóváhagyások, regisztrációk és a betegek hozzájárulása
Az adatgyűjtés a nyilvántartáshoz a beteg beleegyezése nélkül történik, mivel az ICES-t a tartományi adatvédelmi jogszabályok előírt entitásként nevezik meg. Ezt a tanulmányt a Sunnybrook Egészségtudományi Központ Kutatási Etikai Testülete hagyta jóvá.
Eredmények
Az akut stroke-nal kórházba került 37 870 alkalmas beteg közül 6061-en regisztrálták az etetőcsövek behelyezését az index felvételük során: 4263 egyedül NGT-ben szenvedő és 1798 DET-ben szenvedő beteg.
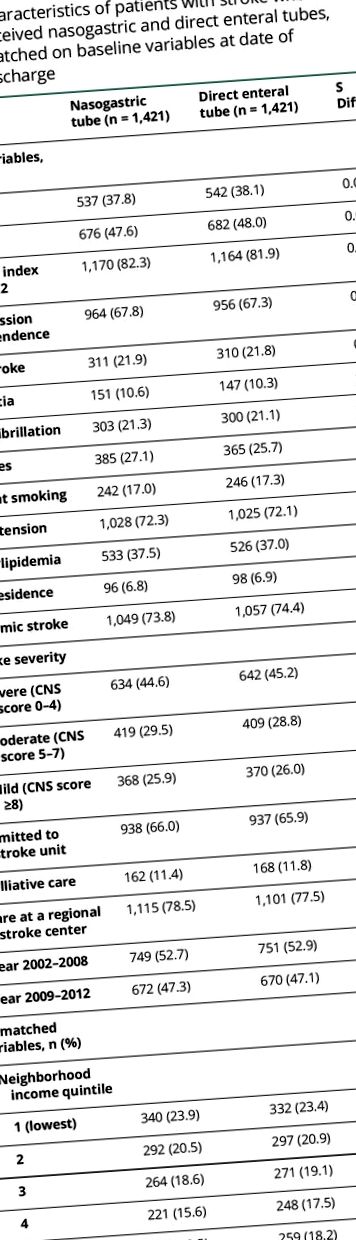
3984 beteg közül, akik túléltek a kiürítésig, 2536-nál volt egyedül NGT, és 1448-nál DET-inzert (páratlan jellemzők az e-3 táblázatban, links.lww.com/WNL/A136). A DET elhelyezésének medián ideje 19 nap volt (interkvartilis tartomány 12–27). Összesen 1421 DET-ben szenvedő beteg (98,1%) párosítható 1421 önmagában NGT-ben szenvedő pácienssel, az összes egyező változó esetében a csoportok közötti egyensúly jó (1. táblázat). Az NGT-ben szenvedőkhöz képest a DET-ben szenvedők általában kevésbé részesülnek intenzív osztályon (ICU) (24,0% vs 29,6%), de nagyobb eséllyel kapnak mechanikus lélegeztetést (25,0% vs 16,6%) és tracheostomiát (15,1% vs. 2,7%; 1. táblázat). A kiürítést követő 0–29. Napon a halálozás veszélye alacsonyabb volt a DET-ben szenvedőknél, mint az egyedül NGT-ben szenvedőknél (9,7% vs 15,3%; HR 0,61, 95% konfidencia intervallum [CI] 0,49–0,75). Az egyedül NGT-ben szenvedő és korai mortalitású betegeket összehasonlítjuk az e-4. Táblázatban a DET-ben szenvedőkkel.
Asztal 1
Azok a stroke-os betegek jellemzői, akik nasogastricus és közvetlen enterális csöveket kaptak, megegyeztek a kiindulás időpontjában az alapváltozókkal
A DET-sel magasabb volt a halálozás veszélye a kiürítést követő 30 és 89 nap között (HR 1,35, 95% CI 1,0–1,84), 90–179 nap (HR 2,23, 95% CI 1,51–3,0), 180–365 nap (HR 1,64, 95% CI 1,23–2,12) és 366–730 nap (HR 1,32; 95% CI 1,02–1,71; 2. táblázat és 1A. Ábra). A kétéves halálozás magasabb volt a DET-ben szenvedőknél, mint az NGT-ben szenvedőknél (41,1% vs 35,9%, p = 0,004).
2. táblázat
A diszkordálás utáni mortalitás és szövődmények stroke-ban szenvedő betegeknél, akik nasogastricus és közvetlen enterális csöveket kaptak, megegyeztek a kiindulás időpontjában a kiindulási változókkal
Túlélési valószínűség 95% -os konfidencia intervallummal, a Cox arányos veszélyességi modellekből számítva, közvetlen enterális csövekkel (DET; piros) szemben a csak nasogastricus csövekkel (NGT; kék), a kibocsátás dátumától kezdve, az (A) kiindulási változók hajlamának megfelelő illesztésével, és ( B) kiindulási változók plusz a tartózkodás hossza és a módosított Rankin skála pontszám. Az élő betegek száma minden idõpontra meg van adva. A DET és az NGT mortalitási kockázati aránya (HR) mind az 5 korszakban megjelenik (beillesztés, intervallumokat mutató tic jelek; az értékeket lásd a 2. és az e-8 táblázatban).
Az egyedül NGT-ben részesülőkhöz képest a DET-ben szenvedő betegek nagyobb valószínűséggel súlyosan fogyatékosak voltak az ürítéskor (mRS 4–5; 89,5% vs. 78,4%) az mRS 5-ben szenvedő betegek magasabb aránya miatt (38,4% vs 22,4%; táblázat 1. ábra és a 2A. Ábra), és hosszú távú vagy krónikus ellátó intézetbe kell bocsátani (38,0% vs 16,1%). A fogyatékosság eredményei a mentéskor hasonlóak voltak, amikor az összes beteget a stroke kialakulásának kezdetétől egyeztettük (2B ábra; e-5. Táblázat, links.lww.com/WNL/A136). A szövődmények előfordulási gyakorisága magasabb volt a DET-ben, mint az NGT csoportban, a diszkidálás utáni aspirációs tüdőgyulladás 2 éves kockázata 14,4% volt, szemben az 5,1% -kal (HR 2,89, 95% CI 2,21–3,79), minden okból eredő tüdőgyulladás esetén 22,4 % vs 12,2% (HR 1,92, 95% CI 1,61–2,30), 4,6% vs 1,6% nyomásfekély esetén (HR 2,89, 95% CI 1,80–4,63), szepszis esetén 8,4% vs 3,2% (HR 2,66, 95) % CI 1,89–3,75), emésztőrendszeri vérzés esetén pedig 5,6% vs 3,6% (HR 1,59, 95% CI 1,12–2,25; 2. táblázat és 3. ábra).
Az mRS pontszám-eloszlások a kibocsátáskor önmagában közvetlen enterális csövekkel (DET) és nasogastricus csövekkel (NGT) rendelkező betegeknél (A) kibocsátási dátum és (B) stroke kezdetén. Az mRS pontszám 0 nem tüneteket, 1 klinikailag jelentős fogyatékosságot, 2 enyhe fogyatékosságot, 3 közepes fogyatékosságot, 4 közepesen súlyos fogyatékosságot, 5 súlyos fogyatékosságot és 6 halált jelez. A DET-ben szenvedők között nagyobb az 5-ös MRS-ben (ágyhoz kötött, inkontinens, állandó ápolói ellátást és figyelmet igénylő betegek).
Vita
A stroke után etetési csőbe helyezett betegek ezen tanulmányában azt tapasztaltuk, hogy azok, akik DET-ben részesültek (gastrostomia vagy jejunostomia), a lemerüléstől számított 30 napon belül alacsonyabb mortalitással rendelkeztek, mint azok, akik csak átmeneti NGT-t kaptak, de ez a különbség nem volt fenntartható a tartózkodás hosszáról és a mentesítés funkcionális állapotáról. A DET-ben szenvedő betegeknél szignifikánsan magasabb volt a súlyos fogyatékosság, a tartós ápolás, a tüdőgyulladás és egyéb szövődmények, valamint a halálozás aránya 2 év alatt, mint az egyedül NGT-ben szenvedőknél.
A közvetlen etetőcsövek elhelyezéséről szóló döntés etikai szempontból kihívást jelenthet, mivel a DET-ben szenvedő stroke-ot túlélők túlnyomó többsége a gondozóktól függ. Jelentős mértékű a depresszió a PEG-csövekben szenvedő betegek körében, és magas a stressz, amelyet a betegek rokonai tapasztalnak. 30 Az orvosok észlelik a család vagy más egészségügyi szakemberek nyomását az elhelyezésre vonatkozó ajánlás elkészítésében is. Az irányelvek általában javasolják a DET alkalmazását a stroke után 2-4 héttel azoknál a betegeknél, akiknek az előrejelzések szerint hosszú távú enterális táplálást igényelnek. 32, - 34 Az eredmények hiánya azonban korlátozza a tájékozott megbeszéléseket és a betegek megfelelő kiválasztását a klinikai körülmények között.
A FOOD vizsgálat volt a legnagyobb randomizált, kontrollos vizsgálat a stroke utáni mesterséges táplálásról, amelyben a betegeket a felvételtől számított napokon belül NGT-hez vagy PEG-hez osztották. A vizsgálat nem talált különbséget a túlélésben a 6. hónapban, de a határ szignifikanciájának növekedése a halál abszolút kockázatában vagy a rossz kimenetelben (mRS 4–5) PEG-vel. 12 Eredményeink összhangban vannak a FOOD vizsgálat eredményeivel, kis különbségek tulajdoníthatók a tanulmány tervezésének (megfigyelési vizsgálat vs randomizált vizsgálat), az eredmények megállapításának (a kórházi kirekesztésből a randomizálás idejéből), a betegek keresztezésének a FOOD vizsgálatban (a az NGT-re randomizált betegek később PEG-t kaptak), és hosszabb nyomon követési idő volt a vizsgálatunkban.
Elsődleges elemzésünk azt mutatta, hogy az NGT-ben részesülőknél magasabb volt a korai mortalitás a kibocsátás után, mint a DET-ben. Az NGT-ben és a korai mortalitásban szenvedő betegek alcsoportjának rövidebb tartózkodási ideje volt, és sokkal valószínűbb, hogy súlyosan fogyatékossággal élnek, és a kibocsátáskor palliatív megközelítéssel kezelik azokat, akik DET-t kaptak, ami azt jelenti, hogy ezen alcsoporton belül sokan pallérozás céljából korán elbocsátották. Ezzel összhangban a korai mortalitás különbségét az NGT-ben és a DET-ben szenvedők között kiküszöbölték, amikor a csoportokat illesztették a tartózkodás hossza és a fogyatékosság miatt a mentéskor.
A súlyos fogyatékosság általánosságban magasabb aránya azoknál, akiknél DET-beillesztés történt, valószínűleg hozzájárult a késői szövődmények és a mortalitás fokozott kockázatához az NGT-vel összehasonlítva. A Cochrane-vizsgálat nem mutatott szignifikáns különbséget a tüdőgyulladásban az NGT és a PEG között, bár a vizsgálatok kicsiek voltak, és a bizonyítékok minősége alacsony volt. Vizsgálatunkban a DET-et tápláló betegeknél 2 év alatt nagyobb volt a tüdőgyulladás, a fekélyes fekély, a szepszis és a gyomor-bélrendszeri vérzés esélye, mint a csak átmeneti NGT-beiktatású betegeknél. Ezek az asszociációk általában fennmaradtak a mentesítési fogyatékosság egyeztetése után is. A diszfágia önmagában a tüdőgyulladás, a fogyatékosság és a mortalitás nagyobb valószínűségével járt összefüggésben, 4 és valószínűleg hozzájárult e kimenetel magasabb arányához a DET-ben szenvedő betegek körében.
Megállapítottuk, hogy az akut stroke után DET-ben táplálkozó betegeknél az egyedül NGT-ben szenvedőknél nagyobb a fogyatékosság, a hosszú távú ellátás, a szövődmények és a hosszú távú halálozás. Eredményeink hasznosak lehetnek a kortárs klinikai irányelvek kidolgozásában, valamint az egészségügyi szakemberek, a betegek és a családtagok közötti megbeszélések tájékoztatásában a stroke utáni közvetlen enterális táplálásról.
- Nasogastricus csövek etetése előre jelzett súlyos akut hasnyálmirigy-gyulladásban
- Elhízás és inzulinrezisztencia kemoterápia után akut limfoblasztos leukémiában szenvedő betegeknél
- A normál stressz echokardiográfiájának prognosztikai értéke elhízott betegeknél
- Metabolikus szindróma, cukorbetegség és nem megfelelő életmód az akut szívizom első fokú rokonaiban
- A szív- és érrendszeri megbetegedésekben szenvedő betegek erekciós zavarának kockázati tényezői Minakov