Krónikus anorexia és súlyvesztés a bél kiterjedt mióma összenyomódása miatt: a méh mióma szokatlan szövődménye ikerterhes páciensnél
Bhaskar Narayan
1 Női Egészségügyi Minisztérium, Guy's és Saint Thomas NHS Foundation Trust, London, Egyesült Királyság
Fergus McCarthy
1 Női Egészségügyi Minisztérium, Guy's és Saint Thomas NHS Foundation Trust, London, Egyesült Királyság
Catherine Nelson-Piercy
2 Női Igazgatóság Iroda, Guy's és St Thomas NHS Foundation Trust, London, Egyesült Királyság
Absztrakt
Egy 36 éves hajléktalan eritreai házas nőt hasi fájdalommal, émelygéssel és étvágytalansággal vittek kórházba. Megállapították, hogy 17 hetes terhes dichorionos diamniotikus ikrekben. Kachektikus volt és nagy tapintható méh mióma volt. A fertőzés és a rosszindulatú daganat átfogó keresése nem hozott jelentős eredményeket. Enterális táplálkozási támogatással kezelték, és egészséges ikreket sürgősségi császármetszéssel szült a 36. terhességi héten. A szülés után 19 nappal újra lázzal és hasi fájdalommal jelentkezett. A képalkotás során több hasi gyűjtemény és nagy degenerálódó mióma került elő. A laparotómiánál kiderült, hogy a mióma tapadt, összenyomta és beborította a bél nagy szakaszait. A betegnek jobb oldali hemicolectomiára, vékonybél reszekcióra és teljes hasi hysterectomiára volt szüksége. A szövettan megerősítette az infarktusban szenvedő leiomyomát, és a páciens jó posztoperatív gyógyulást hozott.
Háttér
A méh mióma gyakori állapot a fogamzóképes nőknél, a nők legfeljebb 20% -ában fordul elő. A mióma fokozott terhességi szövődményekkel jár, beleértve a vérzést és a munkaelzáródást. Számos tanulási pont volt ebben az esetben, és fontos felhívni a figyelmet egy olyan komplikációra, amelyet korábban nem írtak le az irodalomban. Érdekes, hogy a kezdeti munka a rosszindulatú daganatra és a fertőzésre összpontosított, kiemelve, hogy a nagy mióma klinikai jellemzői utánozhatják más krónikus intraabdominális patológiát. Végül ez az eset rávilágít a szülészorvosok klinikai dilemmájára az operatív hasi szállítás és a jelentős lehetséges intrapartum hüvelyi szövődmények összehasonlításában.
Eset bemutatása
Egy 36 éves nullapáros nő hasi fájdalommal, émelygéssel és étvágytalansággal került kórházba 6 hónapig. A vizelet β-humán koriongonadotropinja pozitív volt, és az ultrahanggal életképes dichorionos diamniotikus ikerterhességet mutattak ki 17 hetes terhesség alatt. Ez egy nem tervezett terhesség volt, összetett társadalmi körülmények között. Ez az eritreai nő 12 éve él az Egyesült Királyságban, és az elmúlt 2 évben hajléktalan volt. Anamnézisében csökkent étvágy és gyenge hozzáférés volt az ételekhez, ami 6 hónap alatt a testtömegének> 10% -át vesztette. Tagadta az alkohol, dohány vagy bármilyen tiltott anyag fogyasztását, és nem vett részt prostitúcióban. Kórtörténete jelentős volt a méh mióma és a női nemi szerv megcsonkítása szempontjából.
Vizsgálatkor a páciens kachektikus volt, súlya 49 kg (testtömeg-index 17). Lázas volt, és a mellkasa tiszta volt. A gravid méhén kívül két nagy, nem gyöngéd, szabálytalan mozgó tömeg is tapintható volt a hasban. Nem volt tapintható lymphadenopathia.
Rossz táplálkozási állapotát kezdetben a szegénységnek és az életmódbeli tényezőknek tulajdonították. Orális táplálék-kiegészítőkkel kezdték, és szociális támogatást igényeltek a közösségben.
A terhesség 23. hetében vizsgálták az antenatális klinikán. Folyamatos étvágytalansága volt, súlya 48 kg-ra csökkent. A kismedencei ultrahang nagy intraabdominális tömegeket igazolt, amelyek megfelelnek a miómáknak, de jelentős morbiditása miatt további vizsgálatokra beengedték.
Felvételkor megállapították, hogy vashiányos vérszegénységben szenved (hemoglobin (Hb) 95 g/l, átlagos korpuszkuláris térfogat 79 fL, szérum vas 5 μg/dL, transzferrin telítettség 8%). A vesefunkció, az elektrolitok, a máj és a pajzsmirigy működése normális volt. Az albumin 33 g/l volt (normális a második trimeszterben). A C reaktív fehérje 38 mg/l volt, és a cöliákia-szerológia negatív volt. A HIV és a Strongyloides szerológia negatív, a székletmikroszkópia negatív a paraziták esetében. A munka diagnózisa ismeretlen eredetű rosszindulatú daganat volt.
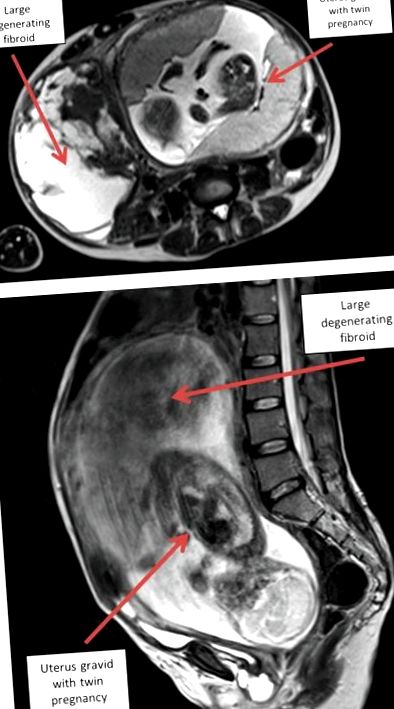
A has és a medence MRI vizsgálata ikerterhességet és két nagy méh miómát mutatott, amelyek 18, illetve 12 cm nagyságúak voltak. Mindkettőnek voltak vérzéses degenerációjának jellemzői, de a jellemzőkre vonatkozóan más nem volt. Nem volt bizonyíték a bélelzáródásra (bár a bélet a tömeg kiszorította - lásd az 1. B ábrát), nem volt jelentős szabad folyadék és nem volt kóros lymphadenopathia.
(A) Axiális szelet MRI-ből (T2-súlyozott) a 23. terhességi héten. (B) Sagittal szelet MRI-től a 23. terhességi héten.
A rák gyanúja felkutatásának kiszélesítése érdekében számos más vizsgálatot végeztek. A mellkas röntgenje figyelemre méltó volt. A mellkas CT-jét is elvégeztük, kifejezetten a neoplasztikus elváltozásokat vagy a kóros lymphadenopathiát keresve. Ez normális tüdőparenchymát mutatott, és sem malignitás, sem tuberkulózis nem volt kimutatható. A felső gasztrointesztinális (GI) endoszkópia gyomorhurutot és duodenitist mutatott Helicobacter pylori jelenlétével. A malignitásnak sem makroszkopikus, sem szövettani jellemzői nem voltak.
A beteget antibiotikumokkal kezelték a H. pylori felszámolására, de bármilyen azonosítható rosszindulatú folyamat hiányában szupportív módon kezelték nasogastricus táplálékkal és vaskészítményekkel, és 8 hétig fekvőbeteg volt.
A 31. hetes terhesség alatt kezdett hízni és ideiglenes szállásra engedték. Ezután 36 hetes terhességgel visszatért, spontán membránrepedéssel. Az A iker agyi fejfájás volt, és a beteget várakozással kezelték. Huszonnégy órával a membránrepedés után a rendszeres összehúzódások ellenére a méhnyak kitágulatlan maradt. A tanácsadást követően, amely az intravénás oxitocinnal történő kiegészítésről, az operatív hasi szülésről, a császármetszéssel, különösen a sürgősségi császármetszéssel kapcsolatos kockázatokról és az iker B potenciális obstrukciójával kapcsolatos kockázatokról szólt, ha az iker A hüvelyi úton történt, a döntés az elvégzésre került. 3. kategóriájú császármetszés.
A császármetszésnél kiderült, hogy a méh tapadt az anya jobb oldalán az elülső hasfalra. A hólyag peritonealis tapadással emelkedett. Ezeket felosztották, és magas méhmetszést végeztek. A B ikert (2,45 kg tömegű nőstényt) először tarjahúzással szállítottuk. Az A ikert (2,32 kg súlyú hím) nehezen juttatták a fejfalat az ütődött fej és a fenti mióma nyomása miatt. A mióma kiterjedt tömege és a hasfalhoz tapadása miatt a has további vizsgálata nem volt lehetséges. Az eljárást bonyolította a becsült 2,3 literes vérveszteség, amely másodlagos volt a méhmetszés kiterjesztésétől a vérzésig. A beteget 2 egységből transzfundálták vörösvértestekbe színházba, és felépültek a nagy függőségű egységben.
Az anya és csecsemői a műtét után jól felépültek, és 1 hét múlva kiengedték őket a kórházból.
A szülés után 19 nappal újból bemutatta a szepszissel kompatibilis klinikai képet. A hőmérséklet 38,9 ° C volt, tachycardikus volt 142 ütés/perc sebességgel és hipotenzív volt 90/60 Hgmm nyomáson. A hasa kitágult és nagyon gyengéd volt. Széles spektrumú antibiotikumokkal kezdték, a szepszis működő diagnózisával. A vizsgálati eredmények a következők voltak: Hb 67 g/l, fehérvérsejtek száma 9,4 × 109/l, C reaktív fehérje 261 mg/l és albumin 22 g/l. A vesefunkció, az elektrolitok és a májfunkciós tesztek normálisak voltak. A vérkultúrák negatívak voltak, a vizelettenyészetek mérsékelt növekedést (104 cfu/ml) mutattak a Klebsiella pneumoniae-ban. A hasi tamponok erősen kevert coliform növekedést mutattak. A mellkasröntgen enyhe bazális atelectasist mutatott, de egyébként nem volt figyelemre méltó.
Az ismételt MRI-vizsgálat több kismedencei gyűjteményt mutatott be, köztük a császármetszéses hegen belül egy, a fertőzött gyűjteménynek megfelelő gázhelyeket tartalmazó gyűjteményt. Ez kapcsolatban állt a méh üregében lévő folyadékgyűjtéssel, és a méh serosáján át az elülső hasfalig terjedt (lásd a 2. B ábrát). A mióma megnagyobbodott, és a vérzéses degeneráció előrehaladt (lásd a 2. A ábrát). A méhek puszta mérete és a kiterjedt gyulladásos zsírszálak miatt nem volt lehetséges részletesen felmérni a béleket, de egyértelmű volt, hogy a gyulladásos tömegek a bél elmozdulását és összenyomódását okozzák (lásd a 2. ábra A).
(A) Az MRI axiális szelete (T2-súlyozott) a szülés után 19 nappal. (B) Az MRI sagittalis szelete (T2-súlyozott) a szülés után 19 nappal.
Megkülönböztető diagnózis
A releváns differenciáldiagnózis ebben az esetben a rosszindulatú daganat (különösen a petefészekrák vagy a GI traktus rákja) és a krónikus fertőzések (különösen a tuberkulózis, a HIV és a parazitózisok) voltak. Egy kiterjedt munka azonban nem fedte fel ezeket a kórképeket.
Kezelés, eredmény és utánkövetés
A szepszis romlása és a megerősített intraabdominális gyűjtemények fényében a beteget színházba vitték sürgősségi laparotómiára. Ez hatalmas gyulladásos tömeget tárt fel, amely gennyes miómából áll, amely sűrűn tapad a vékonybél, a keresztirányú vastagbél, a hasfal, a máj, az epehólyag, a gyomor és a nyombél hurkaihoz, és befogja a vakbélt. Nem sikerült biztonságosan elválasztani a miómát a béltől, és döntés született a jobb oldali hemikolectomia, a végi ileostomia és a nyálkahártya fistula képződésének, a vékonybél reszekciójának és a teljes hasi hysterectomiának. A szövettan gyulladásos változásokat és infarktusos leiomyoma-t mutatott, de rosszindulatú daganatra utaló bizonyíték nem volt.
A páciens jó posztoperatív gyógyulást hozott, és intenzív diétás bevitel és rehabilitáció után visszatért az étvágya, és tovább hízott. Megtalálta a megfelelő szállást is, és iker babáival él. Az ileostomia visszafordítását a szülés után 6–12 hónapra tervezik.
Vita
Összefoglalva: betegünknek két fázisa volt a betegségének. Az első szakasz a terhességet megelőző, de a terhesség alatt súlyosbodó tartós étvágytalanság és fogyás volt. Széles körben vizsgálták fertőzés és rosszindulatú daganat miatt, de ezek negatívak voltak. Utólag a mióma kiterjedt összenyomódása a gyomorba, a nyombélbe és a vakbélbe okozta anorexiáját, korai jóllakottságát és fogyását.
A második szakasz az volt, amikor újból részt vett a szülés utáni peritonitisben. Ennek oka a császármetszéses heg dehiszkencia és a nagy mióma gyulladásos nekrózisának kombinációja volt, amelynek szövődményei voltak. Csak a későbbi laparotómiában értékelték betegségének első fázisának okát.
A mióma (leiomyoma) a méh simaizomának jóindulatú daganata, és a nőknél a leggyakoribb kismedencei daganat. Klinikailag nyilvánvalóak a reproduktív korú nők körülbelül 20% -ánál, és gyakoribbak az afrikai nőknél. 1
A legtöbb miómában szenvedő nő terhessége eseménytelen, de a szakirodalom azt sugallja, hogy a méh mióma olyan szövődmények megnövekedett gyakoriságával jár együtt, mint a spontán vetélés, a koraszülés, a degeneráció, a rosszullétek, a császármetszés, valamint a szülés előtti és a szülés utáni vérzés. 1 A mióma növeli a császármetszést követő szövődmények kockázatát, megnövekedett fertőzési és vérzési gyakorisággal.
A mióma többsége nem változik méretben terhesség alatt. Az első trimeszterben egy kisebbség nő, majd a harmadik trimeszterben és a gyermekágyban csökken. 2 3
Betegünk mióma azonban nem követte ezt a mintát; nőttek a szülés utáni MRI-vizsgálatban, összehasonlítva a második trimeszteres vizsgálattal.
A nagy mióma gyomor-bélrendszeri szövődményeket okozhat fizikai tömeghatás és/vagy gyulladásos változások miatt. Súlyos műtétet igénylő akut bélelzáródásról számoltak be terhes 4 5, valamint nem terhes betegeknél. 6.
Betegünknél azonban soha nem alakult ki akut obstrukció, ami megnehezítette a diagnózis felállítását. A bél külső összenyomódása és a bélfalhoz való tapadás következtében valószínűleg károsodott perisztaltika magyarázza betegségének krónikus jellegét. A H. pylori gastritis, valamint a szegénység és az életmód tényezői szintén hozzájárulhatnak. Végső soron ezt csak a tömeg és az érintett bél műtéti reszekciójával lehet megoldani, miután a beteg szülés utáni akut rosszullétet mutat. A mióma ezen ritka szövődményét figyelembe kell venni a terhes és a nem terhes nők krónikus súlyvesztéssel járó differenciáldiagnózisában.
A beteg perspektívája
Az orvosoknak és nekem fel kellett mérnünk a hüvelyi szállítás és a császármetszés kockázatait és előnyeit (mind nekem, mind a csecsemőknek).
Tudtam, hogy a mióma nagy, de a császármetszés után ennyire komplikációkra nem számítottam. Az elmúlt év nagyon nehéz volt számomra, és nem így számítottam a dolgok alakulására. Különösen a sztómát nehezen tudom megérteni.
A végeredmény azonban az, hogy két egészséges babám van, és bár rengeteg szövődményem volt, komolyabb szövődmények adódhattak a hüvelyi szülés folytatásának folytatásával, ami veszélybe sodorhatott volna engem vagy a csecsemőket. Jól gyógyulok, és remélem, hogy még ebben az évben megfordul a sztóma.
Tanulási pontok
Ez a méh leiomyomák atipikus bemutatása, amely krónikus súlycsökkenést okoz a terhesség előtt és alatt, a kiterjedt béltömörülés miatt, étvágytalanságot és alultápláltságot okozva, de őszinte bélelzáródás nélkül.
A nagy, degenerálódó, gyulladásos tömegeket önmagában képalkotással nehéz lehet értékelni. A bélben való részvétel teljes mértéke csak a laparotómiánál volt nyilvánvaló.
A megmagyarázhatatlan fogyás és az étvágytalanság miatt rosszindulatú daganatok keresésére kell ösztönözni, de a „jóindulatú” tömegek, például a mióma is jelentős morbiditást okozhatnak, és ezeknek a tüneteknek a vizsgálatakor a differenciáldiagnózisban kell lenniük.
Még az ikermagzatok is túlélhetik az anya jelentős alultápláltságát anélkül, hogy korlátoznák saját növekedésüket és fejlődésüket.
A miómában szenvedő nőknél fokozott a vérzés és a fertőzés kockázata a császármetszésnél; a sürgősségi császármetszés kockázatosabb, mint a választható császármetszés.
Bonyolult esetekben, amikor a hasi és a hüvelyi szállítás egyaránt jelentős magzati és anyai morbiditást és/vagy mortalitást eredményezhet, a multidiszciplináris érintettséggel rendelkező beteg gondos tanácsadása kulcsfontosságú az anya és az újszülött terhességének optimalizálásához.
Lábjegyzetek
Köszönetnyilvánítás: Nagyon köszönöm Dr. Audrey Jacques-nak, a St Thomas Kórház radiológus tanácsadójának, aki segített az MRI értelmezésében.
Közreműködők: A BN írta az esetjelentés első tervezetét. A BN, az FM és a CN-P szerkesztette és módosította a cikket, és az összes szerző jóváhagyta a végleges tervezetet. A CNP a kezes.
Versenyző érdeklődési körök: Egyik sem nyilatkozott.
Beteg beleegyezése: Megkapta.
Származás és szakértői értékelés: Nem lett megbízva; külső szakértői vélemény.
- Nemi szervek rekonstrukciója fogyás után zsíros férfi betegekben Esettanulmány
- Esettanulmány A fiatal nők mély fogyásának szokatlan oka
- Kompressziós ruhák a fogyás egészséges életmódjához
- Esettanulmány Krónikus szalmonella fertőzés esete a Roux-en-Y gyomor bypass műtétet követően,
- Egészségügyi jelentés Egészségügyi tanulmány az idősek számára a fogyásban WJETWFXP