Etnofarmakológiai megközelítések a sárgaság terápiájában: I. rész
Devesh Tewari
1 Gyógyszerésztudományi Tanszék, Műszaki Kar, Kumaun Egyetem, Nainital, India
Andrei Mocan
2 Gyógyszerészeti Növénytan Tanszék, „Iuliu Hatieganu” Orvostudományi és Gyógyszerészeti Egyetem, Kolozsvár, Románia
3 ICHAT és Élettudományi Intézet, Kolozsvári Agrártudományi és Állatorvostudományi Egyetem, Kolozsvár, Románia
Emil D. Parvanov
4 BIOCEV osztály, Csehországi Tudományos Akadémia Molekuláris Genetikai Intézete, Prága, Csehország
Archana N. Sah
1 Gyógyszerésztudományi Tanszék, Műszaki Kar, Kumaun Egyetem, Nainital, India
Seyed M. Nabavi
5 Alkalmazott Biotechnológiai Kutatóközpont, Baqiyatallah Orvostudományi Egyetem, Teherán, Irán
Lukasz Huminiecki
6 Lengyel Tudományos Akadémia Genetikai és Állattenyésztési Intézete, Jastrzebiec, Lengyelország
Zheng Feei Ma
7 Orvostudományi Iskola, Universiti Sains Malajzia, Kota Bharu, Malajzia
8 Népegészségügyi Minisztérium, Hszian Jiaotong-Liverpool Egyetem, Suzhou, Kína
Yeong Yeh Lee
7 Orvostudományi Iskola, Universiti Sains Malajzia, Kota Bharu, Malajzia
Jarosław O. Horbańczuk
6 Lengyel Tudományos Akadémia Genetikai és Állattenyésztési Intézete, Jastrzebiec, Lengyelország
Atanas G. Atanasov
6 Lengyel Tudományos Akadémia Genetikai és Állattenyésztési Intézete, Jastrzebiec, Lengyelország
9 Gyógyszerészeti Tanszék, Bécsi Egyetem, Bécs, Ausztria
10 Érbiológiai és Trombózis Kutatási Tanszék, Fiziológiai és Farmakológiai Központ, Bécsi Orvostudományi Egyetem, Bécs, Ausztria
Absztrakt
Sárgaság: áttekintés
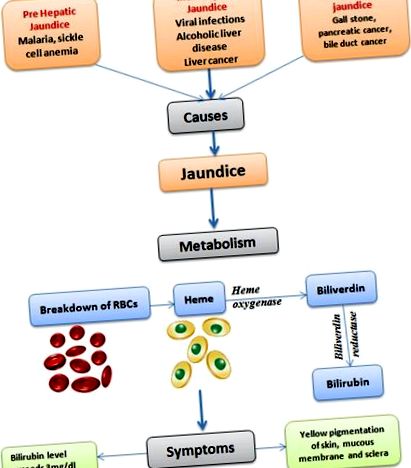
A sárgaság az egyik legelterjedtebb betegség, amely az egész világon előfordul. Ez egy életveszélyes állapot is, főleg az elmaradott országokban. A sárgaságot a megnövekedett szérum bilirubin-koncentráció okozza a szervezetben (Ullah et al., 2016). A „sárgaság” kifejezés a francia „jaune” szóból származik, amely szó szerint sárga színt jelent (Constantin, 2011). A bilirubin metabolizmusa a vörösvértestek (RBC) hemolízisén keresztül zajlik, ami a hemoglobin felszabadulásához vezet. A hem-oxigenáz a retikuloendoteliális rendszerben a hemet biliverdinné és szén-monoxiddá bontja. A biliverdint ezután konjugálatlan bilirubinná alakítja a biliverdin reduktáz (1. ábra). 1). A konjugálatlan bilirubin kötődik az albuminhoz és a májba szállítja. A meg nem kötött konjugálatlan bilirubin mérgező a központi idegrendszerre, mivel átjuthat a vér-agy gáton (BBB) (Brites, 2012; Olds és Oghalai, 2015; Jasprova és mtsai, 2016).
A sárgaság tüneteinek és okainak, valamint a bilirubin metabolizmusának áttekintése.
A sárgaság elsősorban újszülöttekben figyelhető meg, felnőtteknél nem gyakori. Amikor azonban felnőtteknél jelen van, ez komoly nehézségekre utal. Különösen a fejlődő országokban a sárgaság nagyon elterjedt és életveszélyes lehet. A sárgaság patofiziológiája és a bilirubin metabolizmusa három fázisban zajlik: ti. a máj előtti fázis, az intra-máj fázis és a poszt-máj fázis. A probléma bármelyik szakaszában sárgasághoz vezethet. A bilirubin a vörösvértestekben található hemoglobin metabolikus (vagy bomlási) terméke (2. ábra). A hem-anyagcserének központi szerepe van a bilirubin termelésében (Memon et al., 2016). A hem egy vas-tartalmú porfirin, amely jelen van a hemoglobinban, a mioglobinban és számos enzimben, például a máj citokrómjában (de Visser és Stillman, 2016). Becslések szerint a bilirubin képződésének 80% -a hem bomlás útján megy végbe reticuloendothelialis sejtekben, lépben vagy májban.
A bilirubin szerkezete.
A hepatitis vírusok felfedezése
A leggyakoribb hepatitis vírusokat a hepatitis-A (HAV), a hepatitis-B (HBV), a hepatitis-C (HCV), a hepatitis-D (HDV) és a hepatitis-E (HEV) kategóriába sorolják. Bár a HBV, a HCV és a HDV főként a vér expozíciója révén terjed, a HBV-t leginkább védtelen nemi úton terjesztik. Másrészt a HAV és a HEV főleg széklet-orális úton terjed (Singhal et al., 2009; Puri, 2014). A hepatitis vírusok felfedezéséről itt röviden beszámolunk:
Hepatitis A vírus
A HAV a Hepatovirus nemzetség Picornaviridae családjába tartozik. A székletben a HAV hét genotípusa látható, és a HAV esetében 1–1 011 vírus kiválasztását regisztrálták gramm székletre (Coudray-Meunier et al., 2014; Sánchez, 2015; Bennett et al., 2016). A HAV eredete a „kampánysárgaság” járványaira vezethető vissza, amelyek a középkor seregeit sújtották, és ez komoly problémát jelent a koreai és vietnami konfliktusok során (Zuckerman, 1976; Beaumier et al., 2013). Évente körülbelül 1,4 millió új HAV-fertőzésről számolnak be világszerte [http://www.who.int/csr/disease/hepatitis/whocdscsredc2007/en/index4.html (Hozzáférés: 2016. július 13.) Kim et al., 2017].
Hepatitis B vírus
A HBV a Hepadnaviridae családba és az Orthohepadnavirus nemzetségbe tartozik (Tajiri és Shimizu, 2016). A HBV-izolátumokat 10 genotípus-csoportba sorolják, amelyek nukleotidszekvencia-divergenciája 7,5% vagy nagyobb (Tong és Revill, 2016; Zhang és mtsai, 2017). Ez egy burkolt DNS-vírus, transzkripciós templát [3,2 kb kovalensen zárt kör alakú (ccc) DNS] jelenlétével a fertőzött hepatociták sejtmagjában (Seeger és Mason, 2015; Zhang és mtsai, 2017). Lurman (1885) a bremeni hajógyár dolgozóiban hepatitis járvány előfordulásáról számolt be, miután 1883-ban az emberi eredetű glicerinezett nyirokkal végzett himlő elleni vakcinázást elvégezték. 1970-ben először a hepatitis B-t továbbították csimpánzokban. 1981-ben az USA-ban engedélyezték az első hepatitis B elleni vakcinát, amelyet tisztított hepatitis B felszíni antigén (HBsAg) készített, amely krónikusan érintett egyének plazmájából származó vírus burokfehérje (Geier et al., 2003).
Hepatitis C vírus
A HCV a Hepacivirus nemzetségbe tartozik, amely a Flaviviridae családba tartozó hepatotrop burkolatú, pozitív szálú RNS vírus (Elgharably et al., 2017). A HCV hét fő és több mint 12 kisebb genotípusát azonosították a genomi szekvencia heterogenitása alapján (Petruzziello et al., 2016). 1975-ig a hepatitist A és B elismerték, mivel a diagnosztikai vizsgálatok mindkettő számára rendelkezésre álltak. Ugyanakkor a hepatitis C-ről nem-A nem-B vírusként számoltak be a hepatitissel társított transzfúzió tárolt mintáiból (Feinstone et al., 1975; Kim et al., 2016). A vírusos RNS-t 1989-ben reverz transzkripciós PCR-rel azonosították, majd az ezt követő klónozás és szekvenálás a teljes genom leírásához vezetett (Kuo és mtsai., 1989). A teljes vírusfehérje-készletből csak néhány fehérje szolgál alapul a különböző szerológiai vizsgálatokhoz és anti-HCV antitestekhez.
Hepatitis D vírus
A HDV meglétét immunfluoreszcenciával állapították meg májbiopsziákban krónikus HBV-fertőzésben szenvedő olasz betegeknél 1978-ban, mint korábban nem jellemzett intranukleáris antigén. Az antigén a korábban fel nem ismert vírus kapszidfehérjéjéhez kapcsolódik, amelyet később „hepatitis delta vírusnak” neveznek (HDV; Rizzetto és Verme, 1985; Taylor, 2006). A HDV-t megkülönböztették, és nem osztott homológiát a többi ismert állati vírussal, és hasonlított a növényi vírus műholdakra, amelyek szintén kapcsolatban állnak a növényi viroidokkal (Sureau and Negro, 2016). A HDV genom egyszálú RNS-ből áll, és nyolc genotípust azonosítottak különböző földrajzi régiókból (Opaleye et al., 2016).
Hepatitis E vírus
HEV, egy RNS-t tartalmazó vírus, amely a Hepevirus nemzetség egyetlen vírusa, amely a Hepeviridae családba tartozik. A vírust négy, az egész világon elterjedt genotípusba sorolják (Fierro et al., 2016). A Hepatitis E-t 1980-ban egyedülálló emberi betegségként ismerték el az indiánok vírusos hepatitis A és B vízi eredetű járványai során gyűjtött tárolt klinikai minták vizsgálatával (Khuroo, 1980; Wong és mtsai, 1980; Fierro és mtsai, 2016). A májgyulladás hatalmas járványát, amely 1955–1956 között Delhiben, Indiában következett be egy nagy víztisztító telep nyers szennyvízzel való szennyezésével, a vízzel terjedő hepatitis A klasszikus példájának tekintették (Kumar et al., 2013). Az ebből következő tanulmányok azt mutatták, hogy az indiai lakosság nagyon endemikus a hepatitis A-ban, mivel a HAV a lakosság majdnem 100% -át megfertőzte 5-10 éves korig, ami megnehezítette a HAV megkülönböztetését más okoktól Delhi járvány és más víz születése előtt. járványok, amelyek fiatal felnőtteknél fordultak elő. 1983-ban a HEV-t emberi önkéntesnek és cynomolgus majmoknak továbbították, és először vizualizálták, és bizonyították szerepét az enterális úton terjedő NANB (ET-NANB) hepatitiszben (Balayan és mtsai, 1983).
Hepatitis G vírus
A hepatitis G vírust is leírják, de még mindig nem ismert, hogy okoz-e valamilyen betegséget emberben (Hall, 2007).
A vírusos hepatitisen kívül a sárgaság számos más okáról is beszámolnak. Ezek közé tartozik a rosszindulatú daganat, a szepszis, a sokk, a cirrhosis, az epekövek, a gyógyszerek és az autoimmun hepatitis (Whitehead et al., 2001).
Etnofarmakológiai megközelítések a sárgaság kezelésében: az alkalmazott gyógynövények története, jelentősége és sokfélesége
Asztal 1
A sárgaság gyógyítására használt, jelentett gyógynövények áttekintése világszerte.
A sárgaság kezelésére különféle növényi gyógyszereket használnak az ókortól kezdve. A sárgaság kezelésére Bogbean (Menyanthes trifoliate L.), málna (Rubus sp.) És vad menta (Mentha spp.) Kombinációját alkalmazták (Beith, 1995; Hatfield, 2004). Shetlandban a Bogbean-t gulsa girse néven ismerik, ami szó szerint „sárga betegség növényt” jelent (Vickery, 1995). Egy másik fontos növény, a borbolya (Berberis vulgaris L.) kérgfõzete Cornwallban más néven „sárgaságfa”; Angliában és Írországban széles körben használják a sárgaság kezelésére (Vickery, 1995). A sárgaság kezelésére használt néhány egyéb fontos növény: a pitypang (Taraxacum campylodes G.E. Haglund), az Ulex europaeus L. (Vickery, 1995; Hatfield, 2004) és a csalán gyökere (valószínűleg Urtica dioca; Hatfield, 2004). A nagyobb celandin (Chelidonium majus L.) a csecsemő sárgaságának kezelésére szolgál. A sárgaság kezelésére főleg az európai országokban használt egyéb növények: az ír Primarose (Primula vulgaris Huds.), Angliában tehénlepke (Primula veris L.), Walesben a vad fa (Juniperus sp.) Levelei (EFS-rekord 221. szám), csicseriborsó (Tragopogon porrifolius L.), sósszal [Stellaria media (L.) Vill.] Kelet-Angliában, Ulmus spp. tejben főzték Herefordshire-ben és Írországban (Vickery, 1995; Hatfield, 2004).
Egyre nagyobb az érdeklődés a különféle betegségek kezelésére hagyományosan alkalmazott gyógynövények iránt. A gyógynövényeknek ugyanis kevésbé vannak káros mellékhatásai és kevesebb komplikációja van a szintetikus drogokhoz képest. Ez a növényi eredetű gyógyszerek fontos előnye, amelyet az Egészségügyi Világszervezet (WHO) is tanácsol. A növényi eredetű bilirubin-redukáló anyagok keresése az utóbbi időben különös érdeklődésre tett szert (Dennery, 2002; Wong et al., 2005). Számos növényi eredetű terméket alkalmaznak önmagukban vagy különféle más modern kezelésekkel kombinálva, például cseretranszfúzióval vagy magas bilirubin-koncentrációjú csecsemők fototerápiájával (Ebrahimimd et al., 2011). Szisztematikus tudományos vizsgálatokra van szükség a különféle növényi gyógyszerek biztonságosságának, hatékonyságának és toxicitási profiljának értékeléséhez (Kunwar et al., 2009). A gyógynövények hasznosulása a sárgaság kezelésében az esetsorok számából is kitűnik, amelyek a sárgaság gyorsabb csökkenését mutatták ki, mint a nyugati gyógyszeres kezelés (Ebrahimimd et al., 2011).
- ENTEROSORBENTEK AZ ATOPIC DERMATITISZTUM KOMPLEX TERÁPIájának részeként - Nyílt hozzáférésű könyvtár
- Élelmiszerterápia alacsony vérnyomás (hipotenzió) esetén - DiseaseFix
- Arron Sain sztárszakács; s Két megközelítés az izomtömegnöveléshez; Fitness
- Kozmetikai sebészeti táplálkozás harmadik rész Dr
- A koronavírus-kapcsolat felkutatása Johns Hopkins szakemberei mindenkit felhívnak a részvételre