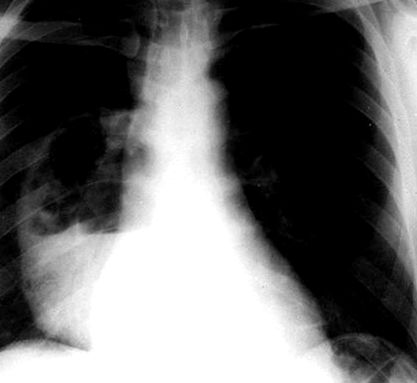
Tüdőtályog
, MD, Buffalo Egyetem SUNY
- 3D modellek (0)
- Audió (0)
- Számológépek (0)
- Képek (1)
- Labor teszt (0)
- Oldalsávok (0)
- Asztalok (1)
- Videók (0)
Etiológia
Orális váladék aspirációja (leggyakoribb)
A tüdő hematogén magozása (kevésbé gyakori)
A legtöbb tüdőtályog azután alakul ki, hogy az ínygyulladásban szenvedő betegek vagy a szájhigiénia nem megfelelő. Jellemzően a betegek megváltoztatták az eszméletüket alkoholmérgezés, tiltott szerek, érzéstelenítés, nyugtatók vagy opioidok következtében. Az idősebb betegek és azok, akik nem képesek kezelni az orális váladékukat, gyakran neurológiai betegség miatt, szintén veszélyeztetettek. A tüdőtályogok másodlagosan is kialakulhatnak endobronchialis obstrukció (pl. Hörgőkarcinóma miatt) vagy immunszuppresszió (pl. HIV/AIDS vagy transzplantáció és immunszuppresszív gyógyszerek alkalmazása után) miatt.
A tüdő tályogjának kevésbé gyakori oka a nekrotizáló tüdőgyulladás, amely kialakulhat a tüdő hematogén vetéséből a gennyes tromboembólia (pl. Szeptikus embólia az IV gyógyszerhasználat vagy a Lemierre-szindróma) vagy a jobb oldali endocarditis következtében. Az aspirációval és az obstrukcióval ellentétben ezek az állapotok általában több, mint elszigetelt tüdőtályogot okoznak.
Kórokozók
Az aspirációból eredő tüdőtályogok leggyakoribb kórokozói az anaerob baktériumok, de az esetek körülbelül fele anaerob és aerob organizmusokat egyaránt érint (lásd az üreges tüdő elváltozásainak fertőző okai táblázatot).
A leggyakrabban anaerob kórokozók vannak
Peptostreptococcus
Fusobacterium
Bacteroides
A leggyakrabban aerobic kórokozók vannak
Esetenként gram-negatív baktériumok, különösen a Klebsiella okai. A tüdőtályogban szenvedő, immunhiányos betegek leggyakrabban Pseudomonas aeruginosa-val és más gram-negatív bacillusokkal fertőzöttek, de lehetnek Nocardia, mycobacteriumok vagy gombák is.
Ritkán beszámoltak pulmonalis gangrénáról vagy szepszisű fulmináns tüdőgyulladásról olyan kórokozókkal, mint az MRSA, Pneumococcus, és Klebsiella. Néhány beteget, különösen a fejlődő országokból származó, a tályog veszélye fenyegeti a Mycobacterium tuberculosis miatt, és ritka esetekben amebikus fertőzés (pl. Entamoeba histolytica), paragonimiasis vagy Burkholderia pseudomallei.
Ezeknek a kórokozóknak a tüdőbe történő bejuttatása először gyulladást okoz, amely egy-két hét alatt szöveti nekrózishoz, majd tályogképződéshez vezet. A tályog általában hörgővé szakad, tartalma pedig köptetődik, így levegővel és folyadékkal töltött üreg marad. Az esetek körülbelül 10% -ában a pleura üregébe történő közvetlen vagy közvetett kiterjesztés (bronchopleuralis fistulán keresztül) empyemát eredményezhet.
Az üreges tüdő elváltozásainak fertőző okai
Burkholderia pseudomallei*, †
Klebsiella tüdőgyulladás*
Pseudomonas aeruginosa*
Staphylococcus aureus§
Streptococcus milleri§
Actinomyces‡
Bacteroides*
Clostridium‡
Fusobacterium*
Peptostreptococcus§
Blastomyces dermatitidis (blasztomikózis)
Cryptococcus neoformans (kriptococcosis)
Histoplasma capsulatum (hisztoplazmózis)
Mycobacterium avium-cellulare
Mycobacterium kansasii
Mycobacterium tuberculosis (tuberkulózis)†
Entamoeba histolytica (amebiasis) †
Echinococcus granulosus (echinococcosis) †
Echinococcus multilocularis (echinococcosis) †
Paragonimus westermani (paragonimiasis) †
† Ezek az okok általában csak bizonyos magas előfordulási területeken vagy az ilyen területekre történő utazás után jelentkeznek.
Tünetek és jelek
Az anaerob baktériumok vagy a kevert anaerob és aerob baktériumok miatti tályog tünetei általában krónikusak (pl. Hetek vagy hónapok alatt jelentkeznek), beleértve a produktív köhögést, a lázat, az éjszakai izzadást és a fogyást. A betegeknél hemoptysis és mellkasi mellkasi fájdalom is jelentkezhet. A köpet gennyes vagy vércsíkos lehet, és klasszikus illata vagy bűze van.
Az aerob baktériumok miatti tályog tünetei élesebben fejlődnek, és hasonlítanak a bakteriális tüdőgyulladásra. Az anaeroboktól eltérő szervezetek (pl, Mikobaktériumok,Nocardia) hiányzik a rothadt légzőszervi váladék, és nagyobb valószínűséggel fordul elő nem független tüdőrégiókban.
A tüdő tályogának jelei, ha vannak, nem specifikusak, és hasonlítanak a tüdőgyulladásra: csökkent légzési hangok, amelyek konszolidációt vagy folyadékgyülemre utalnak, ≥ 38 ° C hőmérséklet, recsegések az érintett területen, egofónia és effúziós tompa effúzió jelenlétében. A betegeknél általában periodontális betegség jelei vannak, és kórtörténetében szerepel egy hajlamosító aspirációs ok, például dysphagia vagy tudatzavart okozó állapot.
Diagnózis
Gyakran a mellkas CT-je a jobb megjelenítés érdekében, vagy ha endobronchialis obstrukció gyanúja merül fel
Köpettenyészet aerob baktériumok, gombák és mikobaktériumok számára
Szükség szerint bronchoszkópia a rák kizárásához, szokatlan kórokozók, például gombák vagy mikobaktériumok kimutatásához, valamint immunhiányos betegeknél
Bármely pleurális folyadék tenyésztése
A tüdő tályogát kórtörténet alapján gyanítják egy olyan betegnél, aki hajlamos a megváltozott tudatosság vagy diszfágia következtében, és ezt kavitációt mutató mellkasröntgen igazolja.
Az üreges tüdőelváltozásokat nem mindig a fertőzés okozza. Az üreges tüdőelváltozások nem fertőző okai a következők:
Empyema vagy bulla levegő-folyadék szinttel
Noduláris szilikózis csomó központi nekrózissal
Aspiráció miatti anaerob fertőzés esetén a mellkasröntgen klasszikusan megszilárdulást mutat egyetlen üreggel, amely levegő-folyadék szintet tartalmaz a tüdő olyan részeiben, amely a páciens fekvésétől függ (pl. az alsó lebenyek felső vagy oldalsó bazális szegmensei). Ez a minta segít megkülönböztetni az anaerob tályogot az üreges tüdőbetegség egyéb okaitól, mivel a diffúz vagy embolikus tüdőbetegség gyakran több kavitációt okoz, és a tuberkulózis általában a csúcsokat foglalja magában.
CT-re nincs szükség rutinszerűen (pl. Ha a kavitáció tiszta a mellkas röntgenfelvételén egy olyan betegnél, akinek kockázati tényezői vannak a tüdő tályogjára). A CT azonban hasznos lehet, ha kavitációt javasolnak, de nem látható egyértelműen a mellkas röntgenfelvételén, ha gyanú merül fel egy tüdőtömeg elvezetését gátló alapul szolgáló tüdőtömeg esetén, vagy amikor a tályogot meg kell különböztetni az empyemától vagy a bullától levegővel -folyadékszint.
A bronchiális carcinoma elzáródáshoz vezethet, amely tüdőgyulladást és tályogképződést okoz. Hörgőkarcinómát kell gyanítani azoknál a betegeknél, akik nem reagálnak az antimikrobiális kezelésre, vagy olyan atipikus leletek vannak, mint egy üreges elváltozás és nincs láz. A bronchoszkópiát néha a rák vagy az idegen test jelenlétének kizárására vagy a szokatlan kórokozók, például gombák vagy mikobaktériumok kimutatására végzik. A bronchoszkópiát akkor végezzük, ha a betegek immunhiányosak.
Kultúrák
Az anaerob baktériumokat ritkán lehet azonosítani a tenyészeteken, mert a szennyezetlen mintákat nehéz beszerezni, és mivel a legtöbb laboratórium nem vagy gyakran tenyészti az anaerobokat. Ha a köpet rothadt, akkor feltételezzük, hogy az anaerob fertőzés okozza. Ha azonban empyema van, akkor a pleurális folyadék jó forrást jelent az anaerob tenyésztéshez.
Amikor a klinikai eredmények kevésbé valószínűvé teszik az anaerob fertőzést, aerob, gombás vagy mikobakteriális fertőzésre kell gyanakodni, és meg kell kísérelni a kórokozó azonosítását. A köpet, a bronchoszkópos aspirátumok vagy mindkettő kultúrája hasznos.
Kezelés
IV antibiotikumok vagy kevésbé súlyosan érintett betegek orális antibiotikumok
Bármely tályog perkután, endobronchialis vagy műtéti elvezetése, amely nem reagál antibiotikumokra, vagy bármilyen empyema
A kezelés antibiotikumokkal történik. A 600 mg klindamicin 6–8 óránként IV. Általában a választott gyógyszer, mivel kiváló aktivitással rendelkezik a streptococcusok és az anaerob organizmusok ellen. Az elsődleges alternatíva a béta-laktám/béta-laktamáz inhibitor kombinációja (pl. Ampicillin/szulbaktám 1-2 g IV 6 óránként). Egyéb alternatívák közé tartozik a karbapenem (pl. Imipenem/cilastatin 500 mg IV 6 óránként) vagy kombinált terápia 500 mg metronidazollal 8 óránként, valamint 2 millió egység IV penicillin 6 óránként. A kevésbé súlyos betegek orális antibiotikumokat, például 300 mg klindamicint adhatnak szájon át 6 óránként, vagy amoxicillin/klavulanát 875/125 mg orálisan 12 óránként. A IV-s kezelési módok szájon át alakíthatók, amikor a beteg védekezik. Az MSRA-t érintő nagyon súlyos fertőzések esetén a legjobb kezelés a vankomicin vagy a linezolid .
A kezelés optimális időtartama nem ismert, de a szokásos gyakorlat az, hogy addig kezeljük, amíg a mellkas röntgenfelvétele teljes felbontást nem mutat, vagy egy kicsi, stabil, maradék heg látható, ami általában 3-6 hétig vagy tovább tart. Általában minél nagyobb a tályog, annál hosszabb ideig tart a röntgenfelbontás.
A legtöbb hatóság nem javasolja a mellkas fizikoterápiáját és a testtartás elvezetését, mivel a fertőzés más hörgőkbe is kiömlik, a fertőzés kiterjedésével vagy akut elzáródással.
A kísérő empyemát ki kell üríteni. A tüdőtályogok műtéti eltávolítására vagy elvezetésére a betegek nagyjából 10% -ában van szükség, akiknél az elváltozások nem reagálnak az antibiotikumokra, és azoknál, akiknél tüdőgangréna alakul ki. Az antibiotikum-kezeléssel szembeni rezisztencia leggyakrabban nagy üregek és poszt-obstruktív tályogok esetén fordul elő. Ha a betegek 7-10 nap elteltével nem tudnak defeszterálni vagy klinikailag javulni, akkor értékelni kell őket rezisztens vagy szokatlan kórokozók, légúti elzáródás és a kavitáció nem fertőző okai szempontjából.
Amikor műtétre van szükség, a lobectomia a leggyakoribb eljárás; a szegmentális reszekció elegendő lehet kis elváltozásokhoz (6 cm átmérőjű üreg). Pneumonectomia lehet szükséges a gyógyszeres terápiára nem reagáló többszörös tályogok vagy a tüdő gangrénája esetén. Azoknál a betegeknél, akiknek valószínűleg nehezen tolerálható a műtét, a perkután vízelvezetés vagy ritkán a pigtail katéter bronchoszkópos elhelyezése elősegítheti a vízelvezetést. Újabb vízelvezetési módszerként megjelent az endobronchialis ultrahangvizsgálat a hüvely elhelyezésének irányítására.
Főbb pontok
A tüdőtályogokat leggyakrabban a tudatzavarral küzdő betegek szájüregi elválasztása okozza; így az anaerob baktériumok a gyakori kórokozók közé tartoznak.
Gyanús tüdőtályog aspirációra hajlamos betegeknél, akiknek szubakut alkotmányos és pulmonáris tüneteik vannak, és akiknek a mellkas röntgenfelvétele kompatibilis elváltozásokat, például üregeket mutat.
Kezdetben antibiotikumokkal kezelje; ha a betegek 7-10 napon belül nem reagálnak, értékeljék őket szokatlan vagy rezisztens kórokozók, hörgő obstruktív elváltozások és a tüdő kavitációjának nem fertőző okai szempontjából.
Drain empyemák és fontolja meg a tüdőtályogok műtéti eltávolítását vagy elvezetését, amelyek nem reagálnak a gyógyszeres kezelésre és a tüdő gangrénára.
- Vashiányos vérszegénység - Hematológia és onkológia - Merck Manuals Professional Edition
- Férfi hipogonadizmus gyermekeknél - gyermekgyógyászat - Merck Manuals Professional Edition
- Hipolipidaemia - Endokrin és anyagcsere-rendellenességek - Merck Manuals Professional Edition
- Bélelzáródás - Gasztrointesztinális rendellenességek - Merck Manuals Professional Edition
- Intravénás táplálás - táplálkozási rendellenességek - Merck Manuals Consumer Version