A funkcionális diszpepszia diagnózisa és kezelése
Ahmed Madisch
1 Gasztroenterológiai, Intervenciós Endoszkópia, 4 Diabetológiai és Akut Geriátriai Osztály, KRH Siloah Kórház, Hannover
Viola Andresen
2 Orvosi Osztály, izraeli kórház, Hamburg
Paul Enck
3 Belgyógyászat VI: Pszichoszomatikus orvoslás és pszichoterápia, Tübingeni Egyetemi Kórház, Tübingen
Joachim Labenz
4 Orvosi Osztály, Diakonie Kórház Jung-Stilling, Siegen
Thomas Frieling
5 Gasztroenterológiai Osztály, Helios Kórház Krefeld, Krefeld
Michael Schemann
6 Humánbiológiai elnök, TU München, Freising
Absztrakt
Háttér
A funkcionális diszpepszia (FD) a gyakoribb funkcionális rendellenességek egyike, 10–20% -os prevalenciával. Hatással van a gyomor-bél traktusra.
Mód
Ez a cikk a PubMed szelektív keresésével kapott publikációkon alapul, különös figyelmet fordítva az ellenőrzött vizsgálatokra, irányelvekre és áttekintésekre.
Eredmények
A funkcionális dyspepsia tipikus dyspeptikus tünetei közé tartozik az epigasztrikus fájdalom, a nyomás és teltség érzése, émelygés és a korai szubjektív jóllakottság. A rendellenesség etiológiája heterogén és multifaktoriális. A közreműködő okok közé tartoznak a motilitási zavarok, a zsigeri túlérzékenység, a megnövekedett nyálkahártya permeabilitás, valamint az autonóm és az enterális idegrendszer zavarai. A funkcionális dyspepsia kezelésére egyelőre nincs kauzális irányított kezelés. Kezelését a rendellenesség jóindulatú jellegére vonatkozó intenzív betegképzéssel kell kezdeni, és a hosszú távú ellátás terápiás paktumának megalkotásával. Az ok-okozati irányítás hiányában a funkcionális dyspepsia kezelésére szolgáló gyógyszereket legfeljebb 8–12 hétig szabad alkalmazni. A protonpumpa inhibitorok, a fitoterápiás gyógyszerek és a Helicobacter pylori felszámolása bizonyítékokon alapuló beavatkozások. Megoldhatatlan esetekben a triciklusos antidepresszánsok és a pszichoterápia további hatékony kezelési lehetőségek.
Következtetés
A funkcionális diszpepsziában szenvedő betegek életminőségének romlása magában foglalja a diagnózis végleges megállapításának szükségességét, amelyet a tüneti intervallum időtartama alatt tünetorientált kezelés követ.
A dyspepsia (görögül „dys” [rossz], „pepsis” [emésztés]) kifejezést a tünetek spektrumára használják, amelyet a beteg az epigasztrikus régióban (a köldök és a xiphoid folyamat között) és a széleken lokalizál. Ezek a tünetek magukban foglalják az epigasztrikus fájdalmat és az égést (60–70%), az étkezés után duzzadt érzést (80%), a korai jóllakottságot (60–70%), az epigastricus régióban fellépő feszültséget (80%), émelygést (60%) és hányás (40%). A dyspepsia tünetei lehetnek akutak, például gastroenteritisben, vagy krónikusak. Ez utóbbi esetben a mögöttes szerves (pl. Fekély, reflux, hasnyálmirigy-betegség, szív- és izombetegség) vagy funkcionális tényezők felelősek lehetnek.
Meghatározás
A dyspepsia (görögül „dys” [rossz], „pepsis” [emésztés]) kifejezést a tünetek spektrumára használják, amelyet a beteg az epigasztrikus régióban (a köldök és a xiphoid folyamat között) és a széleken lokalizál.
A diagnosztikai munka során a diszpepsziában szenvedő betegek 20-30% -ának vannak olyan betegségei, amelyek a tüneteikért felelősek (1, 2). Funkcionális dyspepsia (szinonima: irritábilis gyomor szindróma) akkor fordul elő, amikor a rutin diagnosztikai vizsgálatok, beleértve az endoszkópiát sem, azonosítanak ok-okozati strukturális vagy biokémiai rendellenességeket (1–6). Az olyan eredmények, mint az epekő, a hiatus sérv, a gyomor eróziója vagy a „gastritis”, nem feltétlenül magyarázzák a tüneteket, és így nem mondanak ellent a funkcionális dyspepsia diagnózisának.
Szakmai tapasztalataink alapján a PubMed-ben szelektív kutatást végeztünk az irodalomban. A felvételi kritériumok a következők voltak:
Funkcionális dyspepsia
Funkcionális dyspepsia (szinonimája: irritábilis gyomor szindróma) akkor fordul elő, amikor a rutin diagnosztikai vizsgálatok, beleértve az endoszkópiát sem, azonosítanak ok-okozati strukturális vagy biokémiai rendellenességeket.
Teljes szöveg angolul vagy németül
Tanulmánytípusok: „klinikai vizsgálat”, „randomizált kontrollált vizsgálat”, „metaanalízis”, „szisztematikus áttekintés”, „gyakorlati útmutató”, „iránymutatás”, „áttekintés”.
Tanulási célok
A cikk befejezése után az olvasónak:
Tudja, hogyan definiálják a funkcionális diszpepsziát a jelenlegi irányelvek szerint
Ismerje meg azokat a kritériumokat, amelyek alapján a funkcionális dyspepsia klinikailag megnyilvánulhat
Képesnek kell lennie az alapellátás általános intézkedéseinek elvégzésére, és meg kell szereznie azokat az orvosi kezelési lehetőségeket, amelyeknél bizonyíték van a funkcionális dyspepsia elleni hatékonyságra.
A funkcionális dyspepsia meghatározása
A nemrégiben felülvizsgált Róma IV kritériumok (1) szerint a funkcionális dyspepsia meghatározása:
Tartós vagy visszatérő dyspepsia több mint 3 hónapig az elmúlt 6 hónapban
Az endoszkópián nem mutatják be a tünetek lehetséges szerves okát
Nincs jele annak, hogy a diszpepsziát csak székletürítés vagy a széklet rendellenességeivel való összefüggés enyhíti.
Ezt az utolsó kritériumot azért vezették be, hogy kizárják az irritábilis bél szindrómát (IBS), mint a tünetek lehetséges okát, bár a funkcionális diszpepsziában szenvedő betegek körülbelül 30% -ának is van IBS-je.
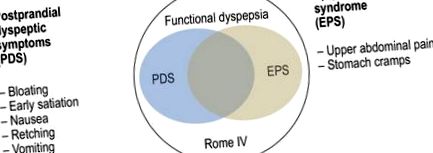
A jelenlegi Róma IV kritériumok (1) a funkcionális diszpepsziát két alcsoportra osztják a kardinális tünetek szerint (1. ábra):
A funkcionális diszpepszia meghatározása a Róma IV kritériumok szerint (1)
Epigastricus fájdalom szindróma (EPS) - domináns epigastricus fájdalom vagy égés
Étkezés utáni distressz szindróma (PDS) - teltségérzet és korai jóllakottság érzése.
Epidemiológia és természetes betegség lefolyása
A funkcionális dyspepsia két alcsoportra oszlik a kardinális tünetek szerint:
Epigastricus fájdalom szindróma (EPS) - domináns epigastricus fájdalom vagy égés
Étkezés utáni distressz szindróma (PDS) - teltségérzet és korai jóllakottság érzése.
A diszpeptikus tünetek gyakoriak és jelentős közvetlen (orvoslátogatások, gyógyszerek stb.) És különösen közvetett költségeket (munkából való szabadidő) okoznak (3). A németek 18-20% -a panaszkodik puffadásról, puffadásról, gyomorégésről és hasmenésről (6). A prospektív belföldi nemzetközi gasztro-enterológiai megfigyelési tanulmányban (DIGEST) egy több mint 5500 főből álló felmérés azt mutatta, hogy a megkérdezett normál személyek körülbelül egyharmada diszpeptikus tünetekről számolt be, beleértve az akut dyspepsiát 6,5% -ban és a krónikus dyspepsiát az esetek 22,5% -ában (7, 8 ). Csak tüneteik társadalmi hatása 10–25% -ban elég nagy ahhoz, hogy orvoshoz fordulhassanak (3). Amint azt egy angol – amerikai tanulmány kimutatta, ez a csoport évente több milliárd EUR költséget okoz. Ezek a költségek vagy közvetlenek, az egészségügyi szolgáltatásokkal szemben támasztott igények által okozottak, vagy közvetettek a munkaszünet és a korai nyugdíjazás miatt (7, 9). A betegség időszakos lefolyású, enyhe vagy egyáltalán nem jelentkező tünetek fázisai váltakoznak az intenzív panaszok időszakaival. A funkcionális diszpepsziában szenvedő betegek csak 20% -a válhat hosszú távon tünetmentessé (1, 2, 5, 6).
A funkcionális dyspepsia patogenezise
A funkcionális dyspepsia okai heterogének és multifaktoriálisak. Az elmúlt évtizedekben számos szisztematikus patofiziológiai tanulmány összehasonlította a funkcionális diszpepsziás betegeket egészséges önkéntesekkel, és megmutatta, hogy a funkcionális diszpepszia szerves rendellenesség, annak ellenére, hogy a cikk további folyamán tárgyalt patofiziológiai szempontból releváns tényezőket rutinszerű klinikai munkával jelenleg nem lehet kimutatni (5)., 10–13). Ide tartoznak a motilitási rendellenességek, a szenzomotoros diszfunkciók, amelyek a mechanikai és kémiai ingerekkel szembeni túlérzékenységhez kapcsolódnak, az immunaktiváció, a megnövekedett nyálkahártya permeabilitás a proximális vékonybélben, valamint az autonóm és enterális idegrendszer rendellenességei (1. táblázat) (12). Mint sok betegség esetében, a tünetek kialakulása és az organikus rendellenességek közötti okozati összefüggést még nem sikerült tisztázni. Fontos az is, hogy a rendellenességek ne minden betegnél jelentkezzenek, és hogy a mozgékonyság és az érzékenység változásai ne csak a gyomorra korlátozódjanak. Ezenkívül nem végeztek vizsgálatokat annak megállapítására, hogy mely tényezők fordulnak elő együtt vagy egymástól elkülönítve.
Asztal 1
| Kórélettani szempontból releváns tényezők | |
| Mozgászavarok | ● A fundus térfogat-elhelyezkedésének zavara ● A gyomorban aránytalan térfogat-eloszlás (túl sok az antrumban, túl kevés a fundusban) ● Alacsony térfogatfelvétel az ivási tesztben ● Antral hypomotility és ↓ antral migrációs motor komplexek (az interdigestív motorizmus III. Fázisa) ● Koordinálatlan antroduodenális motilitás ● Fokozott étkezés utáni duodenális motilitás ● A vékonybélben a perisztaltikus reflex elégtelen gátló komponensei |
| Szenzoros motoros rendellenességek | ● Az enterális idegek csökkent ingerlékenysége a duodenumban ● Gliosis a duodenalis submucous plexusban ● ↓ Parasimpatikus tónus ● ↑ Savérzékenység a duodenumban ● ↑ Zsírérzékenység a duodenumban associated CCK érzékenységgel társítva ● ↑ Éhező és étkezés utáni CCK koncentráció, de ↓ PYY koncentráció ● ↓ CgA + enteroendokrin sejtek a duodenumban |
| Viscerális túlérzékenység | ● ↑ Érzékenység a gyomor tágulása után (éhgyomorra és étkezés után) ● ↑ Érzékenység a nyombél, az üreg és a végbél tágulása után |
| A duodenum posztinfekciós plaszticitása | ● ↑ CD8 + citotoxikus T-sejtek CD 68+ és CCR2 + makrofágok ● ↓ CD4 + T-helper sejtek a duodenumban |
| Immunaktiválás | ● ↑ GDNF, eozinofil granulociták és makrofágok a nyombél nyálkahártya biopsziás mintáiban ● ↑ Az eozinofil granulociták degranulációja a duodenumban ● TH2-mediált válasz a duodenumban ● ↑ GDNF és NGF expresszió a H. pylori -pozitív gyomornyálkahártyában |
| Diszfunkcionális bélsor | ● ↑ permeabilitás a proximális vékonybélben |
| Genetikai hajlam | ● ↑ GNβ3-TT genotípus (fokozott jelátvitel a receptor és a célfehérje között) ● ↓ CCK-A receptor CC genotípus |
| Biopszichoszociális tényezők | ● ↑ Szorongás, depresszió, szomatizáció, neurotizmus ● ↑ Bántalmazás, stresszes életesemények tapasztalata ● ↓ Az agyi régiók funkcionális összekapcsolhatósága |
| Megváltozott mikrobiota | ● ↑ Prevotella ● Helicobacter pylori |
CCK, kolecisztokinin; CgA, kromogranin A; GDNF, glia sejtvonalból származó neurotróf faktor; GNß3, G-fehérje ß polipeptid-3; NGF, idegi növekedési faktor; PYY, YY peptid
A funkcionális diszpepsziában szenvedő betegek rendellenesen alkalmazkodnak a proximális gyomorhoz mind a gyomor ballon dilatációja, mind étkezés után (14). Ezt mindkét esetben a szemfenék nem megfelelő ellazulása mutatja. Ennek eredménye a gyomortartalom aránytalan eloszlása, nagyobb térfogattal az antrumban, mint a fundusban (15). Megállapították, hogy az antrális expanzió mértéke a tünetek növekvő súlyosságával jár (a korai jóllakottság, az epigasztrikus fájdalom, a puffadás, valamint a hányinger vagy hányás tüneteinek összpontszáma) (14, 15). Ezenkívül a funkcionális diszpepsziában szenvedő betegek is zavaros fenékrelaxációt mutatnak a duodenum tágulása után (16).
Járványtan
A diszpeptikus tünetek gyakoriak és jelentős közvetlen és különösen közvetett költségeket okoznak (3). A németek mintegy 18-20% -a panaszkodik puffadásról, puffadásról, gyomorégésről és hasmenésről.
Üres gyomorral és étkezés után is a funkcionális diszpepsziában szenvedő betegek zsigeri túlérzékenységben szenvednek, amikor a gyomorfenék kitágul (17, 18). A túlérzékenységet tapasztalt betegek aránya a diagnosztikai szempontoktól és attól függ, hogy a túlérzékenységet rendellenes fájdalom-kivetülésként, allodyniaként és/vagy hyperalgesiaként definiálják-e. A túlérzékenység mindenesetre korrelál a tünetek súlyosságával (19). Még a szemfenék normális elhelyezkedésével járó betegek is túlérzékenyen reagálhatnak a gyomor tágulására (20), és néhány funkcionális diszpepsziás beteg túlérzékenyen reagál a duodenum, a jejunum vagy a végbél tágulására is (21). Ez a megállapítás inkább az efferens vagy afferens enterális idegek, vagy a bélet a központi idegrendszerrel (bél – agy tengely) összekötő érzékszervek általános, nem helyi viszcerális szenzibilizálására mutat. A gyomor tágulását követő túlérzékenységet a kolinerg tónus gátlása enyhíti, de az NO izom donor nitroglicerin segítségével nem aktiválja az izmokat. Ez megmutatja a kolinerg enterális beidegződés domináns szerepét a túlérzékenység kialakulásában.
A funkcionális diszpepszia tünetei a sav duodenumba történő infúzióját követően jelentkeznek (23), és valószínűleg szenzibilizált pH-érzékelőkből vagy a sav elégtelen eltávolításából erednek a proximális duodenum károsodott motoros működése miatt (24). Ez összhangban van a kapszaicinnel szembeni fokozott érzékenységgel (25). A kapszaicin egy TRPV1 agonista (tranziens receptor-potenciál kationcsatorna V-alcsalád 1-es alcsalád), amelyet többek között a csökkent pH-érték stimulál.
A zsír jelenléte a duodenumban kiváltja a funkcionális diszpepszia tüneteit a közvetlen idegi hatás, az enteroendokrin sejtek fokozott érzékenysége, a kolecisztokinin-koncentráció szisztémás vagy lokális emelkedése és/vagy a kolecisztokinin-A receptorok fokozott érzékenysége miatt (26).
A mentális tényezők szerepe a patogenezisben
Mentális tényezők
A funkcionális diszpepsziában szenvedő betegek magasabb pontszámot kapnak, mint a gyomor-bélrendszeri tünetek nélküli depresszió, szorongás és szomatizáció, amelyek szorosabban kapcsolódnak az életminőség csökkenéséhez, mint maguk a klinikai tünetek.
Bár a funkcionális diszpepszia mind tüneteiben, mind klinikai tüneteiben különbözik az IBS-től (27), a másik gyakran találkozott funkcionális rendellenességekkel a gasztroenterológia területén, tekintve a mentális tényezők jelentőségét a patogenezisben, a diagnózisban és a kezelésben, több hasonlóság van, mint eltérés a két betegség. A pszichometriai teszt skálán a funkcionális diszpepsziában szenvedő betegek magasabb pontszámot kapnak, mint a gyomor-bélrendszeri tünetek nélküli depresszió, szorongás és szomatizáció, amelyek szorosabban kapcsolódnak az életminőség csökkenéséhez, mint maguk a klinikai tünetek (13). Ez a zsigeri ingerek „patológiás” központi feldolgozására mutat, például fokozott éberséget a gyomor-bél traktus specifikus érzéseivel szemben. Ez a fokozott éberség a posztinfekciós szenzibilizáció összefüggésében merülhet fel. A funkcionális dyspepsia gyakori társulása más bél- és extraintesztinális betegségekkel szintén az IBS-hez hasonló „szomatizációs rendellenességre” utal. Ezeket a lehetséges biopszichoszociális faktorokat külön kategóriaként mutatjuk be az 1. táblázatban .
A funkcionális diszpepszia megerősítése
A funkcionális dyspepsia diagnózisának megerősítése a következőkön nyugszik:
A tipikus tünetek és a beteg története
A felső gyomor-bél traktus és a felső hasi szervek egyéb betegségeinek kizárása, amelyek hasonló dyspeptikus tünetekkel járhatnak (1, 4, 6).
A tipikus nem gasztrointesztinális traktus kísérő tünetei az általános vegetatív tünetek, például fokozott izzadás, fejfájás, alvászavarok, izomfeszültség, funkcionális szívtünetek és irritábilis hólyag. Kihallgatáskor a beteg jellemzően hosszú panaszokról, változó tünetekről, egyértelmű progresszió nélkül, diffúz, változó fekvésű fájdalomról, akaratlan fogyás hiányáról és a tünetek stresszfüggőségéről számol be.
Az egyetlen instrumentális diagnosztikai vizsgálat, amelyet elegendően pontosnak tartanak, az esophagogastroduodenoscopy, beleértve a Helicobacter pylori vizsgálatát és a hasi ultrahangvizsgálatot, amelyet az IBS további tüneteinek jelenléte kísér a vastagbél endoszkópos vizsgálatával. Ezeket a vizsgálatokat olyan esetekben jelzik, amikor a kórtörténet és a tünetek tipikusak, és az előzetes laboratóriumi vizsgálatok, mint például a vérkép, az elektrolitok, valamint a máj- és vesefunkció, valamint az eritrocita ülepedési sebesség vagy a CRP, és adott esetben a perifériás pajzsmirigy-paraméterek szerepelnek a normál tartomány (2. ábra) (1, 28).
- A húgyúti fertőzések (UTI) gyermekeknél Tünetek, diagnózis, kezelés A mindennapi egészség
- UTI-k gyermekeknél Tünetek, okok, kezelés és diagnózis
- Mi a mértéktelen étkezési rendellenességek tünetei, okai, diagnosztizálása, kezelése és megelőzése a mindennapi egészség terén
- Pajzsmirigyrák - típusok, tünetek, kezelés, stádium; Diagnózis MD Anderson Rákközpont
- Mi a rektális vérzés tünetei, okai, diagnosztizálása, kezelése és megelőzése A mindennapi egészség