A máj hemangioma mini-invazív kezelése: új erőfeszítések egy nem mindennapi feladathoz
Quirino Lai, Fabio P. Curci, Anna Di Tomaso, Matteo Castrovillari, Zoe Larghi Laureiro, Massimo Rossi
Hozzászólások: (I) Koncepció és tervezés: Q Lai, M Rossi; (II) Igazgatási támogatás: Nincs; (III) Tananyag vagy betegek biztosítása: Nincs; (IV) Adatok gyűjtése és összegyűjtése: FP Curci, A Di Tomaso, M Castrovillari, Z Larghi Laureiro; (V) Adatok elemzése és értelmezése: Q Lai; (VI) Kéziratírás: Minden szerző; (VII) A kézirat végleges jóváhagyása: Minden szerző.
Absztrakt: A máj hemangioma (HH) rendkívül gyakori májbetegséget jelent, azonban az esetek túlnyomó többségében nem igényel semmilyen kezelést. Különös esetekben a megfigyelést kell figyelembe venni. A műtét anekdotikus, elsősorban annak bizonyítéka alapján, hogy a spontán vagy poszttraumás szakadás ritka állapotokat jelent. A műtét csak különös körülmények között javallt, például a hasi fájdalom jelenléte, amely egyébként nem magyarázható, és a HH szövődményei. Ebben a nem gyakori állapotban a mini-invazív megközelítésnek releváns szerepet kell játszania, elsősorban annak figyelembevételével, hogy a HH jóindulatú állapotot képvisel. Következésképpen egy kevésbé invazív megközelítés koherensnek tűnik ezen a területen. Eddig körülbelül 500 laparoszkópos műtét/lokoregionális terápia esetéről számoltak be, ígéretes eredményeket mutatva. Még anekdotikusabbak a robotreszekció jelentett esetei. Csak 10 esetet számoltak be HH robotműtétről. Ezért lehetetlen végleges következtetéseket levonni a robotsebészet ezen a területen betöltött szerepéről. Amikor a mini-invazív megközelítést választják a beteg gyógyításának első lépési technikájaként, a műtétet kizárólag a mini-invazív műtétre szakosodott nagy volumenű központokban kell elvégezni.
Kulcsszavak: Máj hemangioma (HH); mini-invazív májműtét; robotműtét; laparoszkópos műtét
Beérkezett: 2019. augusztus 26 .; Elfogadva: 2019. szeptember 11 .; Publikálva: 2019. szeptember 24.
Bevezetés
A máj hemangioma (HH) a máj leggyakoribb jóindulatú daganata. A HH vérrel töltött üregek csoportjaiból áll, amelyeket endothel sejtek bélelnek és artériás ellátással táplálnak. Méretüket tekintve a HH-k kicsi (≤3 cm), közepes (3-10 cm) és óriás (> 10 cm) (1).
A HH diagnózist gyakrabban felnőtt korban figyelik meg, a 3. – 5. Évtizedben nagyobb gyakorisággal. A HH előfordulása a teljes populációban 0,4–20% között mozog. A nemek szerinti megoszlást tekintve magasabb gyakoriság figyelhető meg a nőknél (nő: férfi = 5: 1).
A HH kialakulásának okai nem ismertek. Egyes családokban a HH veleszületetten meghatározottnak tűnik, ami egy lehetséges genetikai kapcsolatra utal. Néhány HH pozitív az ösztrogén-receptorok szempontjából, ez magyarázza a pubertás, a terhesség, az orális fogamzásgátlók és az androgének/szteroidok beadásának növekedését (2).
Az esetek többségében a HH nem mutat semmilyen jelet vagy tünetet, amelyet máj „incidalomáknak” minősítenek, mivel más okokból végzett képalkotó vizsgálatok során diagnosztizálták őket.
Tüneti esetekben a HH felső hasi fájdalommal, hasi kellemetlenséggel, teltségérzettel, hányingerrel, hányással, étkezés utáni puffadással jár (3).
A lehetséges HH szövődmények méretétől és helyétől függenek. Közülük emlékezhetünk (I) spontán vagy traumás szakadásra; (II) a szomszédos szerkezetek összenyomódása, ami gyomorelzáródáshoz és sárgasághoz vezet; (III) intratumorális vagy intraperitoneális vérzés; (IV) Kasabach-Merrit szindróma, olyan állapot, amely magában foglalja az óriási HH-t, vérszegénységet, trombocitopéniát, hipofibrinogenémiát és elhúzódó protrombin időt; (V) fibrózis, trombózis és szklerózis (4).
A HH képdiagnosztikája több különböző vizsgálatot tartalmaz. A hagyományos ultrahang általában az első diagnosztikai lépést jelenti. A kicsi HH jellemzően hiperechoikus homogén aspektust mutat, jól körülhatárolható margókat és hátsó akusztikai javulást mutat. Nagyobb daganatok esetén az elváltozás inhomogén és vegyes echogenitással jelenik meg nekrózis, vérzés vagy fibrózisos jelenségek miatt. A kontrasztanyaggal fokozott ultrahangok javítják a mikrovaszkuláris definíciót, így valós idejű perfúziós képet készítenek a tumorról. A tipikus HH perifériás fokozódást mutat az artériás fázisban, amelyet egy teljes centripetális kitöltés követ a késői fázisokban.
A komputertomográfián a HH hipodenzív, jól körülhatárolható daganatként jelenik meg, perifériás fokozódással a kontraszt injekció és progresszív centripetális homogén kitöltés után. A mágneses rezonancia azt mutatja, hogy a homogén tumor hipointenzumként jelenik meg a T1-súlyozott és a hiperintenzív T2-súlyozott képalkotáson.
A Tc-99m RBC szcintigráfia hozzájárul a HH legspecifikusabb diagnózisának megszerzéséhez. A HH a korai dinamikus fázisban „hidegnek”, a késői fázisban intenzívnek tűnik. A szcintigráfia magas diagnosztikai képessége ellenére alacsonyabb rendelkezésre állást, magasabb költségeket és hosszabb eljárásidőt mutat a többi képalkotó módszerhez képest.
Végül a szövettani mintavétellel végzett biopsziának vaszkuláris jellege miatt jelentős a vérzés kockázata, különösen nagy, subcapsularis elváltozások esetén, ami akár halálozáshoz is vezet. Ezen kockázat mellett a bioptikus megközelítést csak rendkívül atipikus daganatoknál alkalmazzák (5).
A műtéti kezelés indikációi
Az Európai Májkutatási Szövetségnek a máj jóindulatú daganatok kezelésére vonatkozó legújabb irányelvei szerint a konzervatív megközelítés képviseli a legmegfelelőbb megközelítést tipikus HH esetek esetén (II-2. Bizonyítékszint, 1. ajánlási fokozat) ( 6).
Következésképpen a HH esetek műtéti beutalása csak Kasabach-Merrit szindrómában szenvedő, növekvő elváltozások vagy kompresszióval tüneti elváltozások esetén korlátozott (III. Bizonyítékszint, 1. ajánlási fokozat) (6).
Jellemzően a fájdalom jelenti a fő indikációt a HH kezelésében. Egy tanulmány kimutatta, hogy a HH esetek 58% -a hasi fájdalmat mutatott kiinduláskor, és a betegek 50% -ában ez a fájdalom volt az oka a beutalásnak, amely a HH diagnózisához vezetett (7). A fájdalom azonban csak az esetek 12,6% -ában tulajdonítható a HH-nak. Valójában sok esetben más betegségek okozzák a HH tüneteit, különösen a korai stádiumú gyulladásos bélbetegség, a kolelithiasis és a peptikus fekélybetegség. Ezért a páciens helyes értékelése rendkívül fontos a felesleges invazív eljárások elkerülése érdekében.
Hagyományosan a HH kezelést szorgalmazták az esetleges szakadás miatt. Ennek ellenére ezt a paradigmát az elmúlt 25 évben megkérdőjelezték, főként az irodalomban közölt nagyon kis szakadási esetek figyelembevételével. A mai napig kevesebb, mint 50 spontán HH-szakadást mutató beteget tettek közzé (8). A daganat mérete önmagában nem érvényes indikáció a HH reszekcióra, mivel nincs közvetlen összefüggésben a nagyobb szakadási kockázattal. A HH rosszindulatú átalakulása gyakorlatilag nem létezik, és a sebészeknek meg kell ezzel a kérdéssel nyugtatniuk a betegeket.
Ezzel szemben a műtéti megközelítés helyes indikációja továbbra is kapcsolatban áll a HH szövődményekkel. A HH szakadása, a HH intralesionális vérzése, a Kasabach-Merritt szindróma és az erek vagy szervek összenyomódása jelzik a műtéti kezelést (9).
Egyértelmű jelzés esetén a HH-t májreszekcióval vagy enukleációval kell kezelni, de az utóbbi években más terápiákat is alkalmaztak a HH kezelésére, mint például a májtranszplantáció, a rádiófrekvenciás abláció (RFA), a mikrohullámú abláció (MWA) transz-artériás embolizáció, sugárterápia és kemoterápia.
Az első HH-t Hermann Pfannenstiel 1898-ban reszektálta. Azóta ennek a daganatnak a műtéti kezelésében túlnyomórészt a máj reszekcióját alkalmazzák. Az utóbbi időben azonban az enukleáció fokozatosan felváltotta az agresszívabb reszektív megközelítést. Bár a két technikát összehasonlító randomizált vizsgálatok nem léteznek, az enukleáció magasabbnak tűnik a biztonság, a vérveszteség és a posztoperatív szövődmények szempontjából (10). A májreszekció továbbra is a fő indikáció a máj parenchymájában mélyen elhelyezkedő HH, egy egész lebenyt elfoglaló nagy elváltozás jelenlétében vagy többszörös hemangioma esetén.
A laparoszkópos műtét alkalmazása
A közelmúltban egyre több bizonyítékról számoltak be a minimálisan invazív műtét alkalmazásával a HH kezelésében. A laparoszkópos megközelítés számos előnnyel jár a nyílt műtét tekintetében, mint például a vérveszteség csökkentése, a kórházi tartózkodás rövidebb időtartama, jobb kozmetikai eredmények és a normális élethez való gyorsabb visszatérés (11).
A Louisville-i konszenzusos nyilatkozatok azt javasolták, hogy a laparoszkópos májreszekciót vegyék fontolóra a jobb lebeny bal oldalsó és alsó szegmensébe helyezett daganatok esetében (12). Következésképpen, főként ezekben a szegmensekben található HH esetében a mini-invazív megközelítés különösen vonzónak tűnik.
Ezenkívül az elmúlt évek során más technikák, mint például a laparoszkópos megközelítéssel összefüggő RFA (13) és/vagy MWA (14) abláció kiváló eredményeket mutattak, bemutatva a laparoszkópos megközelítés megvalósíthatóságát alternatív loko-regionális terápiák elvégzésében is.
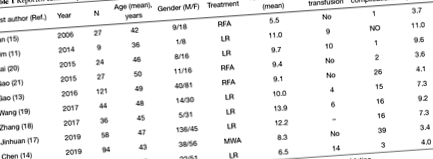
A publikált szakirodalom szerint 10 tanulmányról számoltak be, amelyek a HH mini-invazív megközelítésére összpontosítottak (11,13-21) (1. táblázat). Összesen 513 betegről számoltak be, akik közül 244 (47,6%) laparoszkópos májreszekcióval/enukleációval, 175 (34,1%) mini-invazív RFA-val, a fennmaradó 94 (18,3%) MWA-val kezelt. A vizsgálatok során jelentett átlagéletkor 36-50 év között mozgott, ami azt mutatja, hogy a műtéten átesett HH betegek populációja jellemzően fiatal. A várakozásoknak megfelelően magasabb volt a női esetek előfordulása (352/161, 68,8 vs. 31,2%).
A fő elváltozás átlagos dimenziója széles skálán mozog (5,5–13,9 cm), de mindig magasabb, mint az 5,0 cm-es reszekálhatóság alsó küszöbértéke. Intra- és posztoperatív vérátömlesztésre 43 betegnél (8,4%) volt szükség. A műtét utáni bármilyen komplikációról 119 (23,2%) betegnél számoltak be, ami megerősíti, hogy bár a mini-invazív megközelítés és a jóindulatú betegség kezelése, a máj kezelése mindig nagy figyelmet igényel. Érdekes módon 51/244 (20,9%) szövődményt jelentettek a reszekált esetekben, 29/175 (16,6%) az RFA-ban és 39/94 (41,5%) szövődményeket jelentettek az MWA betegeknél.
Összességében a műtét utáni tartózkodási idő rövid volt, értéke 3,4–11,0 nap volt. A várakozásoknak megfelelően az értékek hosszabbak voltak a reszektált esetekben (7,3–11,0 nap) az RFA (3,6–4,1 nap) és az MWA (3,4 nap) tekintetében.
A robotsebészet alkalmazása
Eddig csak kevés jelentést jelentettek a HH robotkezeléséről (22–27). Ennek az eljárásnak azonban nagyon vonzó megközelítést kell jelentenie a jóindulatú májelváltozások kezelésében. Valójában a máj robotműtéte a 3D-s nézet és a műszerek hétfokú szabadsága révén javíthatja a laparoszkópos készségeket (23). A robotsebészet előnyeit a kisebb metszés, a nagy pontosság, a csökkent vérveszteség, a műtét utáni csökkent fájdalom és a rövidebb kórházi tartózkodás jelenti. A robotikus megközelítést érvényes műtéti megközelítésnek kell tekinteni, főleg elülső és felszíni HH-k esetén, vagy a központi szegmensekben elhelyezkedő nagy hemangiómák kezelésében (28).
A szakirodalom szisztematikus áttekintése után csak hat cikket azonosítottunk a HH (22-27) robotikus megközelítéséről (2. táblázat). Az összes esetben csak a májműtétre összpontosító műtéti sorozatokban jelentett esetekről, kis esetek sorozatáról vagy anekdotikus esetekről számoltak be. Ezenkívül sok esetben a beteg részletes aspektusáról nem számoltak be, ami tovább csökkentette a robotműtétek ezen a területen betöltött szerepének vizsgálatának lehetőségét. Összesen 10 beteget írtak le az irodalomban. Csak két esetben számoltak be részletesebb szempontokról (22,27). Mindkét esetben jobb hepatectomiát hajtottak végre. Vértranszfúzióról és szövődményekről nem számoltak be, a betegeket 2, illetve 10 nap múlva engedték ki.
Következtetések
A HH rendkívül gyakori májbetegség, amely azonban az esetek nagy részében nem igényel semmiféle kezelést. Különös esetekben a megfigyelést kell figyelembe venni. A műtét anekdotikus, elsősorban annak bizonyítéka alapján, hogy a spontán vagy poszttraumás szakadás ritka betegségeket jelent.
A műtét csak különös körülmények között javallt, például a hasi fájdalom jelenléte, amely egyébként nem magyarázható, és a HH szövődményei. Ebben a nem gyakori állapotban a mini-invazív megközelítésnek releváns szerepet kell játszania, elsősorban annak figyelembevételével, hogy a HH jóindulatú állapotot képvisel. Következésképpen egy kevésbé invazív megközelítés koherensnek tűnik ezen a területen. Eddig körülbelül 500 laparoszkópos műtét/lokoregionális terápia esetéről számoltak be, ígéretes eredményeket mutatva. Még anekdotikusabbak a robotreszekció jelentett esetei. Csak 10 esetet számoltak be HH robotműtétről. Ezért lehetetlen végleges következtetéseket levonni a robotsebészet ezen a területen betöltött szerepéről.
Amikor a mini-invazív megközelítést választják a beteg gyógyításának első lépési technikájaként, a műtétet kizárólag a mini-invazív műtétben jártas nagy volumenű központokban kell elvégezni.
Köszönetnyilvánítás
Lábjegyzet
Érdekkonfliktusok: A szerzőknek nem jelentenek be összeférhetetlenséget.
Etikai megállapítás: A szerzők felelősek a munka minden aspektusáért annak biztosításában, hogy a munka bármely részének pontosságával vagy integritásával kapcsolatos kérdéseket megfelelően megvizsgálják és megoldják.
- Az American Thoracic Society májműködésének új kezelése
- Mesentericus adenitis gyermekeknél okai, tünetei; Kezelés
- Alkoholmentes zsírmájbetegség - tünetek és kezelés
- Mesentericus ischaemia kezelés; Megelőzés - Érgyógyászati Klinikák
- A sovány emberek ötször nagyobb eséllyel halnak meg a gyakori szívproblémák kezelése után - egészség - Hindustan