Anatómia és élettan
Esettanulmány 4. évfolyam 4. szám
Paulina Nunez, 1
Ellenőrizze a Captchát
Sajnáljuk a kellemetlenséget: intézkedéseket teszünk annak érdekében, hogy megakadályozzuk a csaló űrlapok beküldését az extrakciók és az oldalfeltérképezők által. Kérjük, írja be a megfelelő Captcha szót az e-mail azonosító megtekintéséhez.
1 Chilei Egyetem Gasztroenterológiai Tanszék, Chile
2 Chilei Pápai Katolikus Egyetem Gyermekgyógyászati Osztálya, Chile
3 Anatómiai Klinika, Chilei Egyetem, Chile
4 Orvostanhallgató, Chilei Egyetem, Chile
5 Gasztroenterológiai Tanszék, Chilei Pápai Katolikus Egyetem, Chile
Levelezés: Paulina Nunez, Santiago, Chilei Egyetem Gasztroenterológiai Tanszék, Chile
Beérkezett: 2017. november 5. | Publikálva: 2017. november 27
Idézet: Nuñez P, C-öböl, Yaquich P és mtsai. Akut hasnyálmirigy-gyulladás, mint egy hasnyálmirigy-elváltozás debütálása. MOJ Anat Physiol. 2017; 4 (4): 358–360. DOI: 10.15406/mojap.2017.04.00147
Nagy kihívást jelent a klinikus számára az autoimmun pancreatitis (AIP), különösen a fokális típus megkülönböztetése a hasnyálmirigyráktól. Különösen, ha ez az akut hasnyálmirigy-gyulladás első epizódja.
Bemutatjuk egy 45 éves beteg esetét, aki akut hasnyálmirigy-gyulladásban debütált. Az etiológiai vizsgálat során hasnyálmirigy-tömeget találtak. Szükség volt különbséget tenni egy neoplazma és egy fokális autoimmun pancreatitis között. Mindkét kórkép diametrálisan eltérő terápiás megközelítést alkalmaz.
Kulcsszavak: autoimmun hasnyálmirigy-gyulladás, hasnyálmirigy-fokális elváltozás
AIP, autoimmun hasnyálmirigy-gyulladás; MRI, mágneses rezonancia képalkotás; CT, számítógépes tomográfia; EUS, endoszkópos ultrahang
Az akut hasnyálmirigy-gyulladás leggyakoribb okai az alkohol, az epe, a hipertrigliceridémia és a gyógyszerek. 1 Lehet azonban egy fokális AIP debütálása vagy egy hasnyálmirigy neoplasia bemutatása is. Ezért ezeket az etiológiákat mindig be kell vonni a differenciáldiagnózisba.
Ha hasnyálmirigy-elváltozással kell szembenéznünk, figyelembe kell venni a tüneteket, a laboratóriumi vizsgálatokat, a képeket és a patológiát. 1,2 A klinikai megjelenés obstruktív sárgaságként hasnyálmirigy tömegű betegeknél gyakori. Az autoimmun pancreatitis tipikus immunológiai rendellenességei a magas szérum gammaglobulin (IgG vagy IgG4) szintek. 3
A fokális elváltozás számítógépes tomográfia (CT) vagy mágneses rezonancia képalkotás (MRI) segítségével detektálható. A klinikai irányelvek szerint ezután endoszonográfiát kell végezni az elváltozás megkülönböztetésére finom tűszúrással. Az AIP szövettani kórtani eredményei általában a limfociták infiltrációját, az IgG4-pozitivitást és a storiform fibrózist mutatják. 4,5
Ezek a megállapítások lehetővé teszik számunkra, hogy megkülönböztessünk egy daganatot, amely általában műtéti megközelítést igényel, és egy autoimmun hasnyálmirigy-gyulladást, amely szteroid kezelésre reagál.
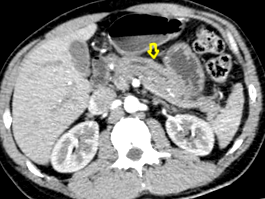
1.ábra CT: peripancreaticus ödéma.
2. ábra MRI kolangiográfia fázis: a hasnyálmirigy-csatorna amputációja.
Az endoszonográfia 15 mm-es heterogén és hipoechoikus göbös elváltozást mutatott a hasnyálmirigy fejében. Rosszul volt körülhatárolva, szabálytalan szélekkel. Az ultrahang-elasztográfia egy indurált elváltozást és egy olyan területet tárt fel, ahol a hasnyálmirigy-csatorna tágulása hirtelen beszűkült (3. ábra). Finom tűszívást hajtottak végre, és a citológiai és sejtblokk-vizsgálat eredményei adenokarcinómát jeleztek. Az esetet konzultálták a műtéti csoporttal, és incidensek nélkül pancreatoduodenectomiát hajtottak végre. A biopsziák kimutatták a mirigy atrófiáját és a limfocita plazmocita infiltrátumot (4. ábra). Az immunotipizálás igazolta az IgG4 jelenlétét a plazma sejtek citoplazmájában, amelynek IgG4/IgG aránya meghaladja a 40% -ot (5. ábra). Végül fokális autoimmun hasnyálmirigy-gyulladást diagnosztizáltak.
3. ábra A. a hasnyálmirigy-csatorna tágulása hirtelen szűkül. B. indurált elváltozás .
4. ábra limfocitoplazmocita infiltrátum.
5. ábra Immunotipizálás: IgG4 (+).
Ez az eset szemlélteti az akut hasnyálmirigy-gyulladás differenciáldiagnózisát, mint egy hasnyálmirigy-elváltozás debütálását. Az AIP-t nehéz megkülönböztetni a hasnyálmirigy rosszindulatú daganatától. A hasnyálmirigy tömegének diagnosztizálása általában megköveteli a klinikai, laboratóriumi, képalkotó és patológiai adatok összefüggését.
Az autoimmun hasnyálmirigy-gyulladást ritka betegségnek tekintik, de idővel diagnózisa nőtt. Az AIP két különféle altípusát hozták létre, az 1. és a 2. típust. Az 1. típust limfoplazmatikus szklerotizáló hasnyálmirigy-gyulladásnak (LPSP) is nevezik. Ez a szisztémás IgG4-hez kapcsolódó betegség (IgG4-RD) hasnyálmirigy-megnyilvánulása. A laboratórium azonban nem mindig mutat megemelkedett szérum IgG4-szintet. 6 A betegség ezen formája az ázsiai országokban gyakoribb. A 2-es típusú AIP idiopátiás csatorna-centrikus pancreatitis (IDCP) néven is ismert. 7
A jelenlegi diagnosztikai kritériumok olyan képalkotási módok használatán alapulnak, mint a számítógépes tomográfia (CT), a mágneses rezonancia kolangiopancreatográfia (MRCP) és az endoszkópos ultrahang (EUS). Az EUS egy olyan fokális magányos tömeget is demonstrálhat, amelyet általában hipoechoikus elváltozásként jelenítenek meg, amely általában a hasnyálmirigy fejében helyezkedik el. A hasnyálmirigy-parenchima EUS-megállapításai szintén utánozhatják a tipikus krónikus hasnyálmirigy-gyulladást, beleértve a hiperechoikus gócok, a hiperechoikus szálak és a lobularitás jelenlétét. 7
Amellett, hogy képi tippeket ad a diagnózishoz, az EUS megerősítheti az AIP diagnózisát az EUS által irányított biopsziával. A leggyakoribb megállapítás a megnövekedett gyulladásos lymphoplasmacytic infiltrate és a storiform fibrosis. Ennek a fibrózisnak jellegzetes sűrű, drótszerű fibrotikus kollagén lerakódási szálai vannak, amelyek egy központi ponttól kifelé sugároznak. A storiform fibrózis és az obliteratív phlebitis jelenléte gyakoribb az 1-es típusú AIP-ben, de a 2-es típusú AIP-ben is megfigyelhető.
Egyéb elemek közé tartoznak a B-sejtek kis aggregátumai, amelyek az anatómiai elhelyezkedéstől függően szaporodhatnak a csíraközpontokban. A szöveti eozinofília általában jelen van.
A diagnózis megállapításakor a legtöbb beteg reagál a kortikoszteroidokkal történő kezelésre. A retrospektív 8 és a prospektív 9 vizsgálatok egyaránt bizonyították a szteroid terápia hatékonyságát a remisszió megkezdésében. A későbbi kezelés magában foglalja a megfigyelést vagy a kortikoszterápiát alacsony dózisokban. 10 Nem reagáló betegeknél tapasztalatok vannak a rituximab alkalmazásával kapcsolatban.
A szerző kijelenti, hogy nincs összeférhetetlenség.
- Amerikai Gasztroenterológiai Főiskola az akut hasnyálmirigy-gyulladás klinikai gyakorlatának irányítása
- Rák; Az ayurvéda mint kiegészítő kezelés - MedCrave online
- A diabéteszes mastopathia nem gyakori esete - MedCrave online
- Akut hasnyálmirigy-gyulladás MedlinePlus Medical Encyclopedia
- Akut hasnyálmirigy-gyulladás - Emésztési rendellenességek - Merck Manuals Consumer Version