Laparoszkópos kolecisztektómia és cirrhosis: beteg kiválasztása és technikai szempontok
Rafael S. Pinheiro 1, Daniel R. Waisberg 1, Quirino Lai 2, Wellington Andraus 1, Lucas S. Nacif 1, Vinicius Rocha-Santos 1, Luiz A. C. D’Albuquerque 1
Hozzászólások: (I) Koncepció és tervezés: Minden szerző; (II) Igazgatási támogatás: LA D’Albuquerque; (III) Tananyag vagy betegek biztosítása: RS Pinheiro, DR Waisberg, W Andraus; (IV) Adatok gyűjtése és összegyűjtése: RS Pinheiro, DR Waisberg, LS Nacif; (V) Adatok elemzése és értelmezése: RS Pinheiro, DR Waisberg, V Rocha-Santos, Q Lai; (VI) Kéziratírás: Minden szerző; (VII) A kézirat végleges jóváhagyása: Minden szerző.
Absztrakt: A cirrhotikus betegeknél a kolelithiasis előfordulása magasabb, mint az általános populációban. Korábban a nyílt kolecisztektómia (OC) volt a szokásos megközelítés a kolecisztektómiát igénylő betegeknél. A laparoszkópos kolecisztektómiát (LC) azonban az 1980-as években vezették be, és fokozatosan a cirrhotikus betegeknél is az előnyben részesített technikává vált. A gasztrointesztinális sebészeti beavatkozások elvégzése cirrhotikus betegeknél közismerten magasabb technikai nehézségekkel és megnövekedett morbiditási-mortalitási összefüggésekkel jár. A cirrhosis az intraoperatív fő megállapítás, amely hozzájárul az LC műtéti nehézségeihez. A végstádiumú májbetegség (MELD) pontszámának modellje és a Child-Pugh osztályozás a legjobb eszköz az alapbetegség értékelésére és a morbiditás-mortalitás előrejelzésére. Az akut kolecisztitisz gyakorisága magasabb a cirrhosisos betegeknél, a cirrhotikus betegek sürgősségi eljárásai magasabb morbiditással, hosszabb műtét utáni kórházi kezeléssel és hétszer magasabb mortalitással járnak, mint az elektív műtétek. A cirrhotikus LC-ben magasabb a konverziós arány a nyitott eljáráshoz; azonban az LC jelentős előnyt mutatott az OC-vel szemben, rövidebb lábadozási időszakot és kórházi tartózkodást biztosítva.
Kulcsszavak: Cirrózis; kolecisztektómia; laparoszkópia; morbiditás; halálozás
Beérkezett: 2016. december 11 .; Elfogadva: 2016. december 27 .; Publikálva: 2017. március 1.
Bevezetés
A kolecisztektómia a leggyakoribb választható hasi műtéti eljárás, amelyet világszerte végeznek az Egyesült Államokban, évente több mint 750 000 eset fordul elő (1). A betegek társbetegségei köztudottan fokozzák az erőforrás-felhasználást mind a laparoszkópos, mind a nyílt kolecisztektómia (OC) után (2). A kolecisztektómia alatti morbiditás és halálozás egyik fő tényezője a májcirrhosis. Annak ellenére, hogy a kolecisztektómia, a köldök és az inguinalis sérv helyreállítása bizonyult a legbiztonságosabb nem májműtétnek cirrhotikus betegeknél, a megfelelő páciensválasztás a legfontosabb a kedvező kimenetelhez (3).
A cirrhotikus betegeknél a kolelithiasis előfordulási gyakorisága magasabb, mint az általános populációban, a jelentett incidencia 9,5-13,7%, szemben az 5,2% -kal (4,5). Az epekövek prevalenciája a boncolási feljegyzésekben a cirrhotikus betegeknél 29,4% és 46% között változik, míg a májbetegségben szenvedőké körülbelül 13% (6,7). Ennek a magasabb előfordulásnak az okai a következők: csökkent epesótermelés, megemelkedett ösztrogénszint a cirrhotikus betegeknél, az epehólyag mozgékonyságának és ürítésének csökkenése, valamint a konjugálatlan bilirubin magasabb szintje, amelyek intravaszkuláris hemolízis és funkcionális epehólyag-változások következményei (8).
Ennek ellenére az LC-t fokozatosan kezdték elvégezni cirrhotikus betegeknél a minimálisan invazív műtétek során szerzett több tapasztalat és az új műtéti eszközök fejlesztése miatt. Az 1990-es években publikálták az első tanulmányokat, amelyek a cirrhotikus betegek LC-jének kimenetelével foglalkoztak (18, 19), és azóta számos esetsorozatról számoltak be, amelyek jó eredményeket mutatnak az LC esetében a májcirrhosisban szenvedő betegeknél. Ennek ellenére a műtéti közösségben nem alakult ki egységes konszenzus a cirrhotikus betegek epekövének legmegfelelőbb kezelésére vonatkozóan. A cikk célja összefoglalni a cirrhotikus betegek LC aktuális trendjeit, a beteg kiválasztásában és az eredmények javításának technikai szempontjaiban összpontosítva.
A cirrhotikus sebészeti beavatkozások kockázati tényezői
LC cirrhotikus és nem cirrhotikus betegeknél
LC és OC
Az irodalomban a cirrhotikus betegek LC-vel és OC-vel kapcsolatos bizonyítékok többsége retrospektív esetsorozatokból és retrospektív esetkontroll vizsgálatokból származik. Néhány randomizált klinikai vizsgálatot (RCT) készítettek (30-33), és két nemrégiben készült metaanalízis tárgya volt (34,35). A szisztematikus áttekintés során 2 5005 cirrhosisban szenvedő beteget azonosítottak LC-n (n = 1756) és OC-n (n = 249) (34). Általános nyers adatok azt mutatták, hogy a laparoszkópos megközelítés az OC-hez képest kevesebb posztoperatív szövődményhez (17,6% × 47,7%), kevesebb fertőző szövődményhez (5,9% × 19,9%), alacsonyabb posztoperatív májelégtelenséghez (7,7% × 18,1%) és alacsonyabb mortalitáshoz társult. arány (0,8% × 2%) (34). Az LC konverziós aránya 5,8% volt, és több beteget operáltak akut kolecisztitissel az OC csoportban (19,6% × 28,8%) (34). A gyermek A, B és C betegek prevalenciája hasonló volt, 76,6, 21,77 és 1,59% volt LC és 67,2, 28,73 és 4,02 OC esetén (34). Ezen RCT metaanalízise az LC következő előnyeit tárta fel: egyrészt egy alacsonyabb posztoperatív komplikációs ráta (RR 0,52, 95% CI: 0,29–0,92; P = 0,03) (35); másodszor: a fertőző szövődmények alacsonyabb gyakorisága (OR 0,23, 95% CI: 0,10–0,56, P = 0,001) (34); harmadszor, rövidebb posztoperatív kórházi tartózkodás (átlagos különbség: 3,05 nap, 95% CI: −4,09 - −2,01 nap, P
Különleges szempontok Child-Pugh C osztályú betegeknél
Mint korábban említettük, a kifejezetten a Child-Pugh C osztályú betegekkel foglalkozó szakirodalom kevés, mivel a legtöbb vizsgálat kazuistája főként A osztályú, és kisebb mértékben B osztályú betegekből áll. Ahogy az várható volt, az A osztályú betegeknél csökkent a műtéti idő, a vérveszteség, az átalakulási arány és a hosszú kórházi tartózkodás a B és C osztályú betegeknél (45). A C gyermek a cirrhotikus betegeknél a betegség végstádiumát jelenti; a műtét általában csak életmentő beavatkozás esetén javallt. Kevés C-gyermek beteg szerepel az irodalomban közölt vizsgálatokban vagy sorozatokban, és eredményeiket gyakran kombinálják a B-gyermekekkel. Szisztematikus áttekintésben Laurence et al. (34) 1194 Child-Pugh-pontszám alapján osztályozott cirrhotás beteget azonosítottak, akik LC-n estek át, közülük csak 19 beteg volt Child C. Mégis, amikor csak a mortalitást Child-Pugh-pontszám alapján jelentő tanulmányokat értékelték, 6 halált, négy Child C-t találtak. betegek, a fennmaradó kettő pedig A és B gyermek volt (34).
A C osztályú betegek morbiditása és mortalitása elérheti a 75% -ot, illetve az 50% -ot (38). Ezért általában ajánlott, hogy a kolecisztektómiát ne kíséreljék meg Child-Pugh C osztályú cirrhotikus betegeknél, hacsak nem alakul ki olyan akut kolecisztitisz, amely nem reagál a konzervatív orvosi kezelésre. Ezeket a betegeket orvosilag kezelni kell, és nem megfelelő helyzetben kell tartani őket, mielőtt nem sürgős helyzetekben kolecisztektómiát végeznének. Szintén rendkívül fontos, hogy posztoperatív dekompenzáció esetén preoperatív módon konzultáljon a májtranszplantációs csoporttal minden Child-Pugh B és C osztályú cirrhotikus beteg esetében, vagy a beteget tercier ellátási központba irányítsa (26). Ebben a helyzetben a májtranszplantációval járó betegeket a műtét előtt várólistán kell tartani, mivel a MELD-kiosztási rendszer lehetővé teszi e betegek megmentését, ha a májfunkció romlik. Az, hogy az LC jobb-e az OC-nál ennél a populációnál, nem világos az adatok hiánya miatt; azonban a Child-Pugh A és B osztályú betegek eredményei alapján biztonságosnak tűnik feltételezni, hogy a minimálisan invazív eljárás előnyösebb, feltéve, hogy a sebész rendelkezik a szükséges képességekkel.
Az LC előnyei a cirrhotikában
A cirrhotikus betegeknél a laparoszkópos megközelítésnek van néhány extra előnye a nem cirrhotikus betegeknél (49). Minimálisan invazív eljárásként gyorsabb gyógyulást biztosít, és növeli a betegek toleranciáját az eljárás iránt. Sőt, biztonságosabb a műtéti csoport számára, mivel sok cirrhotikus beteg hepatitis B és C vírussal fertőzött, és kevésbé érintkezik a beteg vérével és zsigereivel. A peritoneális üreg milliméteres csatornákon keresztül történő hozzáférése csökkenti a műtéti sebből kiszivárgó ascites előfordulási gyakoriságát és az ascites fertőzés előfordulását, mivel csökkenti a baktériumok véletlen magvetését és az ascites szennyeződését. A laparoszkópiában elért nagyítás lehetővé teszi a csavarodott és kitágult portális vénaágak és a zsúfolt epehólyagágy azonosítását, elkerülve ezzel a sérülést és a vérzést. Ezenkívül a laparoszkópos technika kevesebb hasfal traumát vet fel, amely megőrzi a hasfal mellékvénáit, elkerülve a vérzést a műtét és a műtét után. A pneumoperitoneum pozitív hasi nyomása szintén csökkenti a vérzést.
Az LC kevesebb peritoneális adhézióval jár, ami megkönnyíti és kevésbé traumatikus a későbbi beavatkozásokat. Ez értékes tényező, tekintve, hogy ezek közül a betegek közül a továbbiakban májtranszplantációra lesz jogosult.
Technikai szempontok
A CO2 pneumoperitoneum ischaemia-reperfúziós sérülést okozhat a belső szervekben, ami súlyosbíthatja a máj működését. Ez az oka annak, hogy alacsonyabb nyomással kell létrehozni, és lassan szabadon engedni (50).
Az epe kiömlése úgy tűnik, hogy gyakoribb az LC alatt, mint OC (21% versus 31%), azonban posztoperatív problémák nem társulnak hozzá (51).
Az ellenőrizetlen vérzés az egyik fő probléma lehet az LC során, és ezt a depressziós alvadási faktor szintézis és a thrombocytopenia miatt másodlagos hasi varikációk és koagulopathia okozza. Ezért frissen fagyasztott plazma és vérlemezkék adhatók preoperatív módon, valamint aktivált rekombináns V11 faktor (rFV11a) (52).
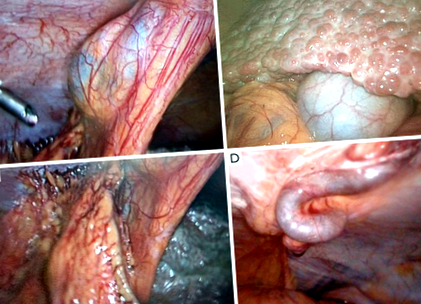
Fontos a műtét előtti képalkotás számítógépes tomográfiával vagy mágneses rezonancia képalkotással, mert lehetővé teszi a hasi varikumok azonosítását a hasfalban és az egyidejű hepatoma lehetséges jelenlétét (45). Fontos a paraumbilicalis véna megőrzése, mivel a portális hipertóniában szenvedő betegeknél ezt gyakran rekanalizálják. A paraumbilicalis véna eloszlatja a véráramlás egy részét a bal oldali portális ágtól a szisztémás keringésig, ami gyorsabb véráramlást tart a portális törzsben (53). Átfogása jelentős hatással van a portális nyomásra, és csökkentheti a nyelőcső varikákból származó vérzés előfordulását és növelheti az encephalopathia előfordulását (54). Úgy tűnik azonban, hogy a paraumbilicalis megszakítás a posztoperatív portális véna trombózisával jár (55). Az első trocar behelyezésének infraumbilikusnak kell lennie nyílt technikával a köldök és a mellékvénák károsodásának elkerülése érdekében (1. ábra).
A cirrhotikus betegeknél az LC során tapasztalt főbb nehézségek öt elemre oszthatók (37):
- Megnövekedett neovaszkularitású tapadások;
- A máj nehéz visszahúzódása;
- A kolecisztohepatikus háromszög nem megfelelő expozíciója;
- Nagy kockázatú epehólyag ágy;
- Nagy kockázatú hilum.
Ezért a következő technikai tippeket javasoljuk:
Palanivelu és mtsai sorozatában. (36), az LSC-t az LC-ben szenvedő 265 cirrhotikus betegség 77,7% -ában alkalmazták. Ezek közül 53,6% -hoz volt szükség további portra, a szemfenék első technikáját pedig a betegek 8,3% -ánál alkalmazták. A legtöbb LSC a II. Típusú (38,5%), az I. (23,4%) és a III (15,95%) típusú volt. A magas LSC-kihasználtság ebben a sorozatban alacsony konverziós arányt (1%) eredményezett, de magas postoperatív epe-szivárgással (52,8%) társult. Leggyakrabban II. Típusú LSC-ben szenvedő betegeknél (94,1%), majd I. típusú LSC-n (38,1%) következett be. Valójában a szubtotális kolecisztektómia fő hátránya, akár laparoszkópiával, akár nyílt technikával, az epe szivárgása a zárt tuskóból. A harmonikus ollók használata azonban jelentések szerint jelentősen csökkenti ezt a szövődményt (56).
Végső szempontok
A cirrhotikus betegeknél az LC továbbra is kihívást jelentő művelet, amelyet olyan sebészeknek kell elvégezniük, akiknek tapasztalata van mind az LC-ben, mind a cirrhotikus beteg perioperatív kezelésében. A cirrhotikus populációban a megnövekedett morbiditás-mortalitás két alapvető elvet követel meg az LC-vel való kedvező eredmények elérése érdekében: gondos betegválasztás és sebészeti technika módosítása.
Elektív és sürgősségi kolecisztektómia esetén a Child-Pugh A és B osztályú cirrhotikusok, amelyeknél a MELD pontszám 18 alatt van, az LC az optimális kezelés. A választható forgatókönyvben szereplő C osztályú betegeknek viszont nem szabad műtéti kezelést ajánlani, ehelyett orvosilag kell kezelniük és a stádiumban kell lenniük. Sürgősségi körülmények között először nem műtéti időzítő intézkedéseket, például PTC-t vagy a cisztás csatorna endoszkópos sztentelését kell végrehajtani a helyi gyulladás csökkentése és a klinikai állapot javítása érdekében, ezáltal lehetővé téve a biztonságosabb és kevésbé morbid késleltetett LC-t. A májtranszplantációs csoporttal is konzultálni kell. Ezt a kezelési algoritmust a 2. ábra szemlélteti.
Összefoglalva, a múlt 1992-es NIH-konszenzus, amely szerint a májbetegség az LC ellenjavallata, kétségtelenül a mai napig nem alkalmazható. Elegendő irodalmi bizonyíték áll rendelkezésre annak megerősítésére, hogy a cirrhotás populáció egyértelműen profitál a minimálisan invazív technikából, és kiváló eredményeket ér el a nyílt eljárásokhoz képest, különösen a posztoperatív fertőzés, a májműködés dekompenzációja, a vérszármazékok transzfúziójának intraoperatív szükségessége, hosszadalmas kórházi kezelés miatt, az ascites posztoperatív súlyosbodása, a sebfertőzés, a metszett sérv előfordulása és a mortalitás.
Köszönetnyilvánítás
Lábjegyzet
Érdekkonfliktusok: A szerzőknek nem jelentenek be összeférhetetlenséget.
- Laparoszkópos cholecystectomia a szuper kórosan elhízott betegeknél - SAGES absztrakt archívum
- Laparoszkópos kolecisztektómia 4 éves tapasztalattal és áttekintéssel
- Az elhízás hatása a műtéti eredményre az egymetszésű laparoszkópos kolecisztektómia után Obuchi T,
- Laparoszkópos lépeltávolítás (splenectomia) A SAGES-tól származó beteginformációk
- 20 cm-es petefészek-ciszta laparoszkópos kezelése egy 70-es BMI-vel rendelkező betegnél esettanulmány