Membrános nephropathia
Mi a membrános nephropathia?
A membrános nephropathia (MN) egy vesebetegség, amely hatással van a vese szűrőire (glomerulusaira), és fehérjét okozhat a vizeletben, valamint csökkent vesefunkciót és duzzanatot. Néha nevezhetjük membrános glomerulopathiának is (ezek a kifejezések felcserélhetőek és ugyanazt jelentik).
A membrános nephropathia a nephroticus szindróma egyik leggyakoribb oka felnőtteknél. A nefrotikus szindróma jelentős mennyiségű fehérjét tartalmaz a vizeletben (legalább 3,5 gramm naponta), alacsony vérfehérje (albumin) szintet és duzzanatot (ödéma).
A membrános nephropathia előfordulhat önmagában (elsődleges) vagy más betegség vagy mögöttes ok (másodlagos) miatt. Erről később még többet lesz szó, de néhány olyan dolog, amely másodlagos MN-t okozhat, a lupus, a rák vagy bizonyos gyógyszerek. Ez a weboldal elsősorban az elsődleges MN-re fog összpontosítani.
A membrános nephropathiát autoimmun betegségnek tekintik, ami azt jelenti, hogy a szervezet saját immunrendszere okozta. Az MN-t az immun komplexek felhalmozódása okozza a vese szűrőiben (glomerulusaiban). Az immunrendszer általában antitesteket hoz létre, amelyek felismerik és valamihez kötődnek (úgynevezett antigént). Amikor egy antitest egy antigénhez kapcsolódik, ezt immun komplexnek nevezzük. Az antigének általában idegenek a testben, például vírusok vagy baktériumok. Néha azonban a test olyan antitesteket állíthat elő, amelyek felismerik és kötődnek valamihez a testben (nem idegen) - az ilyen típusú antitesteket autoantitesteknek nevezik. Az immunkomplexeket általában eltávolítják a vérből, mielőtt bármilyen problémát okoznának, de bizonyos körülmények között a test különböző részein felhalmozódhatnak. Az MN-ben ezek az immunkomplexek (az immunrendszer által az antigénekhez kapcsolt antitestek) megakadnak a veseszűrőkben (glomerulusokban). Az MN legtöbb esetben antitesteket állítanak elő olyan antigén ellen, amely maga a veseszűrő (glomerulus) része. Ezek az antitestek és antigének együttesen olyan immunkomplexeket hoznak létre, amelyek elakadnak a veseszűrőben (glomerulus) és betegségeket okoznak.
Nemrégiben felfedezték és azonosították azt az antitestet, amely a membrános nephropathia legtöbb esetét okozza. Az elsődleges MN-ben szenvedő betegek kb. 70-80% -ában (vagyis MN-jük nem kapcsolódik más betegségekhez vagy okokhoz), az anti-PLA2R nevű antitest a vesében és/vagy a véráramban található. Az anti-PLA2R antitest (az antifoszfolipáz A2 receptor antitest rövidítése) az foszfolipáz A2 receptorhoz (az antigénhez) kapcsolódik. A foszfolipáz A2 receptor egy fehérje, amely a veseszűrőben (glomerulus) található, konkrétan a podocita nevű sejtben, amely a szűrő részét képezi (lásd alább). Ugyancsak felfedeztek egy másik anti-THSD7A nevű antitestet (az anti-thrombospondin 1-es típusú domént tartalmazó 7A rövidítése), de sokkal kisebb számú primer MN-ben szenvedő betegnél található meg, csak körülbelül 2-3%. Ez egy antigén, egy másik antigén, a THSD7A ellen, amely megtalálható a veseszűrőben is (egy másik fehérje a podocytában).
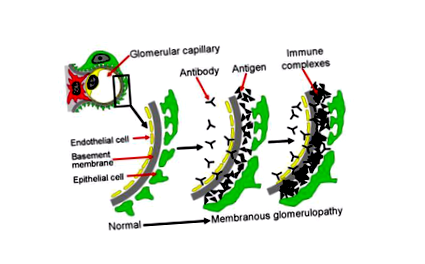
Hogy néz ki?
Az alábbiakban bemutatjuk az immun komplexek lerakódását a vesében. Ez a kép a veseszűrő (glomerulus) egy részének keresztmetszetét mutatja. Ez magában foglalja a különböző rétegeket, beleértve a kapilláris eret alkotó sejteket (endoteliális sejt, sárga színben), az alapmembránt (szürke) és a vesesejtek rétegét (podocita, zöld színnel). A kapilláris erek belsejében levő vért ezeken a rétegeken át szűrjük, és vizeletté válik. A véráramban lévő antitestek (Y alakú, a képen fekete) antigénekhez kapcsolódnak (háromszögek, a képen fekete), és immunkomplexeket képeznek, amelyek elakadnak és felépülnek a szűrő (glomerulus) rétegei között. Ezek az immun komplexek aktiválják az immunrendszert is, ami gyulladást okoz. Ezen immunkomplexek felépülése, valamint a gyulladás miatt a szűrő nem működik megfelelően, és vesekárosodáshoz vezethet. Normális esetben a szűrő (glomerulus) lehetővé teszi, hogy a víz, az elektrolitok és néhány hulladék anyag vizeletté váljon, és a nagyobb dolgok, például a vérsejtek és a fehérjék túl nagyok ahhoz, hogy áthaladjanak a szűrőn - tehát a vérben maradnak. Ebben a betegségben azonban fehérje és vérsejtek szivároghatnak a vizeletbe, mert a szűrő nem működik megfelelően.
Az alábbi kép egy glomerulus egy részét mutatja, összehasonlítva a normális értéket az MN által érintetté. A jobb oldalon a fekete foltok vagy csomók (van egy nyíl mutat az egyikre) immunkomplexek (antigén-antitest komplexek) gyűjteményei. Amint ezek közül az immunkomplexek közül több épül fel a szűrők rétegei között, megvastagodik. A szűrő részét képező vesesejtek (ezen a képen zöldek, úgynevezett podociták) károsodnak az immun komplexek és az immunrendszer által okozott gyulladások miatt, és leállnak a megfelelő működésükkel. A jobb oldali képen látható, hogy a szürke réteg (alapmembrán) vastagabbá vált, és elkezdte kitölteni a fekete foltok/csomók közötti tereket. Láthatja azt is, hogy a zöld cella nem ugyanúgy néz ki, mint a bal oldali normál egészséges szűrőhurokban (kapilláris hurokban).
Mikroszkóp alatt a vesében lévő szűrők (glomerulusok) megvastagodnak, innen ered a membrános nephropathia név.
Erre mutatunk példát alább - 2 különböző vese biopsziás mintából. Ezek keresztmetszetek, tehát a hurkok a kapilláris erek és a szűrők keresztmetszetei. Bal oldalon normális glomerulus (szűrő) található, jobb oldalon pedig a glomerulus hurkai megvastagodtak a membrános nephropathiában szenvedő személynél. A képeken látható fekete nyilak a kapilláris vastagságát mutatják (kis érfal). Figyelje meg, hogy ez a fal mennyivel vastagabb egy MN-ben szenvedő betegnél (a jobb oldalon).
Az alábbi kép egy másik mikroszkópos kép egy vesebiopsziás mintáról, akinek MN-je van. Ez a kép egy elektronmikroszkópról készült, amely még nagyobbra növeli a mintát, mint a fenti képek (körülbelül egymilliószor nagyobb, mint a tényleges méret). A sötétebb szürke csomók/foltok az immunkomplexek gyűjteményei, amelyek a glomerulusban lévő szűrőhurok (kapilláris hurok) rétegei közé vannak beragadva. A kapilláris (apró véredény) a képen átnyúló ovális forma, mivel ez a kép az ér keresztmetszetét mutatja.
Ki kapja meg a membrános nephropathiát?
Az MN a leggyakoribb az idősebb-középkorú felnőtteknél, 50-60 év körül, bár előfordulhat előbb vagy később. Gyermekeknél ritka. A férfiakat gyakrabban érinti, mint a nőket, és ez sokkal gyakoribb a kaukázusiaknál (szemben a feketékkel).
Hogyan szereztem?
Noha megértjük a betegség működését, valamint a vizeletben lévő fehérje és a vesekárosodást, nem igazán értjük, miért történik ez bizonyos emberekkel. Vagyis nem tudjuk, miért alakulnak ki egyes embereknél ezek az antitestek, amikor a legtöbb ember nem, és miért fordul elő a betegség, amikor ez megtörténik (általában később az életben), nem pedig bármikor.
Mint más típusú autoimmun betegségeknél (például lupus, reumás ízületi gyulladás vagy Crohn-betegség), úgy gondoljuk, hogy valószínűleg számos dolog járul hozzá a betegség kialakulásához - több olyan dologra is szükség van, amelyeknek az immunrendszer célzásához és támadásához kell fordulniuk/károsíthatja a testet (nem csak idegen dolgokra, például fertőzésekre irányul). Néhány embernek lehet olyan génje vagy génjei, amelyek nagyobb valószínűséggel rendelkeznek autoimmun betegséggel (hajlamosabbak azok kialakulására). Noha egyes emberek nagyobb valószínűséggel kapnak autoimmun betegségeket, ha családtagjaiknak autoimmun betegségük van, az MN nem genetikai betegség, és a szülő nem adja át gyermekének. Azokban az emberekben, akiknél nagyobb az autoimmun betegség kockázata, bizonyos események vagy kiváltók a betegség végső kialakulását okozhatják - például fertőzés vagy egyéb gyulladás a szervezetben, amely aktiválhatja az immunrendszert. Ezek azonban hipotézisek, és ezen a ponton nem értjük, miért kap egy ember MN-t, míg mások nem.
Amint azt korábban említettük, az MN lehet elsődleges (autoimmun betegség, amelyet általában az anti-PLA2R antitest okoz, egyéb kapcsolódó okok vagy betegségek nélkül), vagy másodlagos (más betegség vagy ok miatt). A másodlagos MN-ben ugyanolyan típusú vesekárosodás fordul elő, de valami máshoz kapcsolódik, vagy más okozta. Néhány leggyakoribb betegség:
- Szisztémás lupus erythematosis (SLE vagy lupus)
- Hepatitis B és C
- Rákok (különösen a tüdő vagy a vastagbél)
A másodlagos MN is társult néhány gyógyszerhez. A leggyakoribbak a nem szteroid gyulladáscsökkentők (nem szteroid gyulladáscsökkentők, például ibuprofen, naproxen vagy diclofenac). Mivel a hepatitis és a rák összefüggésbe hozható a membrános nephropathiával, mindenkit, akiről kiderül, hogy MN-je van, meg kell vizsgálni a hepatitis szempontjából, és meg kell győződnie arról, hogy naprakész-e az életkornak megfelelő rákszűrés során. Vérvizsgálat végezhető a hepatitis ellenőrzésére. Az életkornak megfelelő rákszűrés tartalmazhat olyan vizsgálatokat, mint a pap kenet, mammogram, kolonoszkópia vagy a tüdő CT vizsgálata (dohányzó vagy dohányzó embereknél). Orvosa tisztázhatja, hogy ezek közül a vizsgálatok közül melyik megfelelő vagy szükséges az Ön számára.
A nefrotikus szindróma
A membrános nephropathia gyakran okoz nephrotikus szindrómát. A nefrotikus szindróma olyan tünetek vagy változások csoportja, amelyek gyakran együtt fordulnak elő valakiben, amely sok fehérjét veszít a vizeletből. A nefrotikus szindróma más olyan betegségekben is előfordulhat, amelyek miatt sok fehérje veszik el a vizeletben. Bár sok MN-ben szenvedő embernek van nephrotikus szindróma, nem mindenkinek van ilyen. A nephrotikus szindróma a következőket tartalmazza:
- Legalább 3,5 gramm fehérje a vizeletben naponta (proteinuria). Ez 24 órás vizeletgyűjtéssel mérhető, de becsülhető egyetlen vizeletmintán is. Az egyetlen vizeletminta proteinuria-mennyiségének becsléséhez a vizeletfehérje és a kreatinin arányt használják - ez becslést ad arról, hogy hány gramm fehérje lenne egy 24 órás vizeletmintában.
- Alacsony vérfehérje (albumin) szint
- Duzzanat (néha ödéma)
Tartalmazhatja a következőket is:
- Magas koleszterin
- A vérrögképződés fokozott kockázata
Mik a tünetek?
Az MN leggyakoribb tünete a duzzanat (néha ödéma). Ez az enyhétől a súlyosig terjedhet. A legtöbb betegségben szenvedő embernek van némi duzzanata, és gyakran ez az első tünet, amelyet az emberek észrevesznek. Az MN-ben (szemben néhány más betegséggel, amely fehérjét okoz a vizeletben és a nephrotikus szindróma), a duzzanat általában lassan (hetek vagy hónapok alatt) jelentkezik, de néha gyorsabban jelentkezhet. Jellemzően a lábakban, a bokákban vagy a lábakban kezdődik, de a test bármely pontján előfordulhat, beleértve a hasat, a kezeket vagy a karokat és az arcot.
Az MN duzzanata a folyadék felhalmozódása miatt következik be a testben, és különösképpen a különböző szövetekben. Amikor folyadék halmozódik fel, néha a tüdőbe kerülhet, és nehézlégzést vagy légszomjat okozhat. Ez ritkábban fordul elő, mint a duzzanat, de az ilyen embereknél ez leginkább észrevehető, ha sétál vagy megterheli magát, vagy amikor laposan fekszik.
Néhány MN-ben szenvedő ember - különösen azok, akik nephrotikus szindrómában szenvednek (nagy mennyiségű fehérje van a vizeletben és alacsony a fehérje szintje a vérben) - nagyon fáradtnak vagy leromlottnak érzik magukat. Nem tudjuk pontosan, hogyan és miért történik ez, de néhány MN-ben (és más nephrotikus szindrómát okozó betegségben) szenvedő ember észreveszi ezt.
Amikor a fehérje bejut a szűrőn a vesében és a vizeletbe, a vizelet habosá vagy pezsgővé válhat. Néhány ember észreveheti ezt a változást a vizeletében, mielőtt más tünetei lennének.
Vannak más tünetek is, amelyek az MN-nél jelentkezhetnek, de a fentiek a leggyakoribbak és azok, amelyeket az MN-ben szenvedők gyakran először észlelnek.
Hogyan diagnosztizálják?
A membrános nephropathia nem gyakori betegség, és a diagnózis valamikor késhet. Mivel a duzzanatot, a leggyakoribb tünetet, sokféle betegség vagy probléma okozhatja (beleértve a vese-, szív- vagy májproblémákat), előfordulhat, hogy a vesét nem azonnal azonosítják okként. Leggyakrabban akkor diagnosztizálják, ha valaki a vizeletben lévő fehérjét értékeli (általában nem lehet fehérje a vizeletben). Vannak, akik tünetek (például duzzanat) miatt fordulnak orvosukhoz, és a vizeletvizsgálatok fehérjét mutatnak a vizeletben. Más esetekben vizeletvizsgálatot más okból is el lehet végezni (például rutin fizikai), és fehérjét találnak a vizeletben. A fehérjeszintek 24 órás vizeletgyűjtéssel mérhetők (vagy számszerűsíthetők), vagy egyetlen vizeletmintából becsülhetők meg. Az egyéb értékelések általában magukban foglalják a veseműködés mérését (a kreatinin nevű vérvizsgálat alapján) és más vérmunkát.
A különböző vesebetegségek - nemcsak az MN - fehérjét okozhatnak a vizeletben, és a vese biopszia végső soron a vizeletben lévő fehérjét okozó specifikus betegség diagnosztizálására van szükség. A vese biopszia olyan eljárás, amelynek során egy tűt használnak a veseszövet mintájának megszerzéséhez, amelyet mikroszkóp alatt meg lehet nézni. Ez lehetővé teszi az egyes glomerulusok (vese szűrők) nagy nagyításban történő megtekintését. A diagnózis felállításához további vizsgálatok végezhetők a biopsziából származó veseszöveten. A vérvizsgálatok és a vizeletben lévő fehérje mérése hasznos lehet a betegség súlyosságának megértésében, valamint bizonyos okok kizárásában vagy felkutatásában, ezért ezeket a vizsgálatokat gyakran a munka részeként végezzük, de biopsziára van szükség az MN diagnosztizálásához.
Mivel az MN-ben szenvedő emberek többségének anti-PLA2R antitestjei vannak, vérmunkát lehet végezni az antitest ellenőrzésére. Ha pozitív, akkor nagyon valószínű, hogy valakinek van MN-je. A negatív teszt azonban nem jelenti azt, hogy valakinek nincs MN-je, és a vese biopszia fontos a diagnózis megerősítéséhez, valamint további információk nyújtásához a menedzsment irányításához.
Mi a kezelés?
Az MN kezelése általában több különböző részt foglal magában, amelyeket nephrológus (vese szakorvos) kezel.
- ACE-gátló vagy ARB - ezek olyan vérnyomáscsökkentő gyógyszerek, amelyek csökkenthetik a fehérje mennyiségét a vizeletben. Ezek a gyógyszerek általában az első lépés az MN kezelésében. Noha vérnyomáscsökkentő gyógyszerekként lettek kialakítva, MN-ben a vizeletbe szivárgó fehérje mennyiségének csökkentésére szolgálnak, és további előnyük lehet, hogy segítenek a vérnyomás szabályozásában, ha ez megemelkedik. Néha ezeket a gyógyszereket nem lehet alkalmazni, ha valakinek túl alacsony a vérnyomása (mivel csökkentheti a vérnyomást), vagy ha valakinek magas a káliumszintje a vérben (mivel emelheti a káliumszintet). Azonban a legtöbb emberben, ha nincs ellenjavallat, ezen gyógyszerek egyikét kell használni.
Az ACE-gátlók (angiotenzin-konvertáló enzim inhibitorok) közé tartozik a lisinopril (Zestril, Prinivil), az enalapril (Vasotec), a ramipril (Altace), a benazepril (Lotensin) és a quinapril (Accupril). Az ARB-k (angiotenzin II receptor blokkolók) közé tartozik a lozartán (Cozaar), a valzartán (Diovan), az irbezartán (Avapro), a telmizartán (Micardis), az olmezartán (Benicar) és a kandezartán (Atacand).
- Folyékony gyógyszeres kezelés (vizelethajtó) - ezeket fel lehet használni a duzzanat kezelésére, ha ez bekövetkezik. A duzzanat nagyon zavaró vagy problémás tünet lehet az MN-ben, ezért ezek a gyógyszerek fontos részei lehetnek a betegség kezelésének. Magát az MN-t azonban nem kezelik. A diuretikumok közé tartozik a furoszemid (Lasix), a torsemid, a bumetanid (Bumex) és néha mások.
- Immunszuppresszív gyógyszerek- nem minden MN-ben szenvedő embernek lesz szüksége gyógyszerekre az immunrendszer elnyomására, de ez a betegség fontos része a kezelés fontos részének. Az okok, amelyek miatt valakinek immunszuppresszív gyógyszerre lehet szüksége: a vesefunkció romlása, a fehérje magas szintje a vizeletben (különösen, ha megfigyelés után nem javulnak), vagy a nephrotikus szindróma szövődményei (például vérrög).
Mivel az MN egy autoimmun betegség, amelynek során a szervezet immunrendszere megcélozza és megsérti a test saját szövetét (ebben az esetben a glomerulus egy részét), sok embernek az immunrendszer elnyomására vagy csökkentésére szolgáló gyógyszerekre van szükség. Különböző immunszuppresszáns gyógyszerek használhatók az MN kezelésére. Mivel ezek a gyógyszerek mind elnyomják az immunrendszert, mindegyik növeli a fertőzés kockázatát. Ezek mellett azonban különféle mellékhatásaik vannak, és a különböző lehetséges mellékhatások tényezők lehetnek annak eldöntésében, hogy melyiket alkalmazzák.
Végül, ha figyelembe vesszük az MN-t másodlagos valami másra, akkor a legfontosabb az alapbetegség (fertőzés, rák stb.) kezelése vagy az okozó gyógyszer leállítása. Ez gyakran elég, és elkerülhető az immunszuppresszív gyógyszerekkel történő kezelés.
Milyen esélyeim vannak a jobbulásra?
Az MN-ben diagnosztizált betegek legfeljebb harmada 5 éven belül spontán remisszióba kerül, immunszuppresszív terápia nélkül is. A kezeléssel a legtöbb beteg betegsége remisszióba kerül. A teljes remisszió stabil (vagy javított) veseműködést jelent, és a vizelet fehérje szintje normálisra csökkent. A részleges remisszió stabil vagy javult vesefunkciót és pl. A vizelet fehérje szintjét az eredeti szint kevesebb mint felére csökkent, és nem a nephroticus szindróma tartományában (veseátültetés membrános nephropathiában
Sajnos néhány MN-vel diagnosztizált beteg végül veseelégtelenséggé válik. Szerencsére a veseátültetés néhány ember számára kezelési lehetőség.
Visszatér a membrános nephropathia a veseátültetésem során?
40% az esély arra, hogy az MN visszatér egy átültetett vesében. Sajnos nincsenek olyan tényezők, amelyeket azonosítottak volna ahhoz, hogy képet alkothassunk a betegek veszélyeztetettségéről. Általában a betegség kiújulása az átültetést követő első 2 évben következik be.
Van-e olyan kezelés a membrános nephropathia ellen, amely transzplantációval jön vissza?
Nem voltak olyan vizsgálatok az átültetett vesében visszatérő MN különböző terápiáinak értékelésére. A Rituximab azonban az egyik lehetőség, amelyet sikeresen alkalmaztak a kezelésre.
Ezt az oldalt 2018. szeptemberében felülvizsgálta és frissítette Shannon Murphy, MD.
- Vesekő Betegközpont; Dornier MedTech
- Vese rák Boston Orvosi Központ
- A koleszterin és a vesebetegség közötti kapcsolat - 2000 - Hírközlések - Johns Hopkins Bloomberg
- A magas kalciumtartalmú étrend csökkenti a vese angiotenzin-konvertáló enzimjét kísérleti veseelégtelenségben
- Japán a DPJ-szabály alapján; Stimson Center