Migrén és gasztroparézis gasztroenterológus szemszögéből
Gasztroenterológiai szekció, Temple University School of Medicine, Philadelphia, PA, USA
Minden levelezést címezzen H.P. Parkman, GI szakasz - Parkinson-pavilon 8. emelet, Temple Egyetem Orvostudományi Kar, 3401 North Broad Street, Philadelphia, PA 19140, USA. Keresse meg a szerző további cikkeit
Gasztroenterológiai szekció, Temple University School of Medicine, Philadelphia, PA, USA
Minden levelezést címezzen H.P. Parkman, GI szakasz - Parkinson-pavilon 8. emelet, Temple Egyetem Orvostudományi Kar, 3401 North Broad Street, Philadelphia, PA 19140, USA. Keresse meg a szerző további cikkeit
Absztrakt
Rövidítések:
A gasztroparézis egy krónikus gyomorbetegség, amely a szilárd anyagok és folyadékok késleltetett kiürülésével nyilvánul meg, anélkül, hogy mechanikus obstrukcióra lenne szükség. 1 Az elmúlt 40 évben végzett farmakokinetikai és gyomormotoros vizsgálatok azt mutatják, hogy késleltetett gyomorürülés fordulhat elő migrénes betegeknél. 1 Ez a cikk a gasztroparézis általános áttekintését nyújtja a fejfájás szakembere számára, megvitatja a gasztroparézis és a migrén társulásával kapcsolatos kutatásokat, és megvizsgálja az asszociáció klinikai következményeit.
Gasztroparézis áttekintése
Előfordulás és elterjedtség
A gasztroparézis epidemiológiáját nem vizsgálták szisztematikusan. Az Egyesült Államokban a betegség általánosnak tűnik, és gyakrabban fordul elő nőknél, mint férfiaknál. A minnesotai Olmsted megye lakóinak összekapcsolt egészségügyi nyilvántartását tartalmazó adatbázis, a Rochester Epidemiology Project adatai azt mutatják, hogy a meghatározott gastroparesis 100 000 személyévre eső életkor szerinti korrigált előfordulása az 1996 és 2006 közötti években 9,8 volt a nőknél és 2,4 a férfiaknál. 2 (a határozott gasztroparézist a késleltetett gyomorürülés diagnosztizálásaként definiálták standard szcintigráfiával, valamint hányinger és/vagy hányás, étkezés utáni teltség, korai jóllakottság, puffadás vagy epigasztrikus fájdalom tünetei több mint 3 hónapig). A meghatározott gastroparesis 100 000 főre eső életkorhoz igazított prevalenciája nőknél 37,8, férfiaknál 9,6 volt.
A gastroparesis előfordulása növekszik. Az Egyesült Államok Egészségügyi költség- és hasznosítási projektjének országos fekvőbeteg-mintájából származó, országosan reprezentatív, évi 5–8 millió kórházi mintából származó adatok azt mutatják, hogy 1995 és 2004 között a gasztroparézissel járó kórházi kezelések elsődleges diagnózisként 158% -kal, a gasztroparézissel a másodlagos diagnózis 136% -kal nőtt, szemben az összes kórházi kezelés 13% -os növekedésével. 3 Az elsődleges diagnózisként vizsgált 5 felső gyomor-bélrendszeri állapot közül (azaz gastroparesis, gastrooesophagealis reflux betegség, gyomorfekély, gastritis, nem specifikus hányinger/hányás) a gastroparesis volt a leghosszabb tartózkodási idő és a második legmagasabb összköltség 1995-ben és 2004-ben A gasztroparézis kórházi kezelésének növekedése tükrözheti a gasztroparézissel kapcsolatos fokozott tudatosság és/vagy a fokozottabb tudatosság és a jobb azonosítás hatásait. 3
Tünetek
A gasztroparézis gyakori tünetei közé tartozik az émelygés (a betegek> 92% -a), hányás (a betegek 84% -a) és a korai jóllakottság (a betegek 60% -a). 4 Egyéb tünetek közé tartozik az étkezés utáni teltség; étkezés utáni hasi feszülés; hasi fájdalom, amely gyakran étkezés okozta és éjszakai; és puffadás. 5, 6 A tünetek tartósak lehetnek, vagy epizodikus fellángolásokként jelentkezhetnek.
A tünetprofil megállapítható és a tünetek súlyossága a Gastroparesis Cardinal Symptom Index, a felső gasztrointesztinális tünetek betegértékelésének egyik részhalmazával megállapítható. 7 A GCSI 3 alskálát tartalmaz (hányinger és hányás, étkezés utáni teltség és korai jóllakottság, valamint puffadás), amelyeket a beteg az előző 2 hétre vonatkoztatva pontoz. 7 A GCSI egyik változata, a GCSI napi napló használható a tünetek napi rögzítésére, és pontosabb lehet a tünetek rögzítésében. 8.
Etiológia
A gasztroparézis fő etiológiája diabéteszes, műtét utáni és idiopátiás. 1., 9., 10. A gasztroparézis kevésbé gyakori okai a kötőszöveti megbetegedések, az ischaemia, a rák, a neurológiai betegségek, például a Parkinson-kór, az étkezési rendellenességek, az anyagcsere- vagy endokrin állapotok, az olyan gyógyszerek, mint az antikolinerg szerek vagy az opiátok, valamint a kritikus betegségek. 9.
A gasztroparézis a cukorbetegség viszonylag gyakori szövődménye: a késleltetett gyomorürülés a régóta fennálló 1-es típusú cukorbetegség kb. Egy-kétharmadában és a 2-es típusú cukorbetegségben szenvedő betegek körülbelül egyharmadában fordul elő. 9 A diabéteszes gasztroparézist, amelyet valószínűleg a vagus ideg betegséggel összefüggő károsodásának tulajdonítanak, gyakran megfigyelnek más diabéteszes szövődmények, például neuropathia, retinopathia és nephropathia kapcsán. A glükóz módosíthatja a gyomorürítési teszteket és tüneteket; a hiperglikémia késleltetheti a gyomor kiürülését és súlyosbíthatja a gasztroparézis tüneteit, míg a hipoglikémia felgyorsíthatja a gyomor kiürülését. 11.
A műtét utáni gasztroparézis sokféle művelettel fordulhat elő, de leggyakrabban a hasi ideg sérülése miatt a felső hasi beavatkozások után figyelhető meg. 1 A bariatrikus műtétek és a hasnyálmirigy-műtétek szintén társultak a gasztroparézissel.
Az Országos Cukorbetegség- és Emésztőrendszeri és Vesebetegségek Gasztroparézis Klinikai Kutatási Konzorcium-nyilvántartásába beiratkozott 243 idiopátiás gastroparesisben szenvedő beteg profilját nemrégiben kórelőzmények, tüneti kérdőívek és gyomorürítő szcintigráfia alapján jellemezték. 12 A betegek átlagos életkora 41 év volt, és többségük (88%) nő volt. A betegek körülbelül fele túlsúlyos vagy elhízott (46%). A felének (50%) akut tünetei voltak. A leggyakoribb tünetek hányinger (34%), hányás (19%) és hasi fájdalom (23%) voltak. A gyomorürülés súlyos késése (> 35% retenció 4 órán belül) a betegek 28% -ánál jelentkezett. A gyomorürülés súlyos késedelme az émelygés és hányás, valamint az étvágycsökkenés súlyosabb tüneteivel társult, összehasonlítva az enyhe vagy közepesen késleltetett betegekkel. A súlyos szorongásban és súlyos depresszióban szenvedő betegek aránya 36, illetve 18% volt; 86% megfelelt a funkcionális dyspepsia kritériumainak. A szerzők arra a következtetésre jutottak, hogy az idiopátiás gastroparesis egy heterogén szindróma, amely elsősorban a fiatal nőket érinti, és gyakran a túlsúlyos vagy elhízott egyéneket érinti.
Kórélettan
A gyomor kiürülését az autonóm idegrendszer közvetíti, amely szabályozza a fundus elhelyezkedését, az antral összehúzódását és a pyloric relaxációt. 1 Ezeket a regionális gyomormotilitás változásokat az étel elfogyasztásával simaizomsejtek közvetítik, amelyek szabályozzák a gyomor összehúzódásait; a Cajal intersticiális sejtjei, amelyek szabályozzák a gyomor pacemaker aktivitását; és enterális neuronok, amelyek beindítják a simaizomsejtek aktivitását. 1 A gasztroparézis patofiziológiája még nem teljesen tisztázott, de úgy tűnik, hogy mindhárom elem (autonóm idegrendszer, simaizomsejtek, enterális idegsejtek) működésében rendellenességekkel jár. A szövettani vizsgálatok kimutatták az enterális idegsejtek, a simaizomsejtek és a Cajal intersticiális sejtek morfológiájának hibáit és a gyulladásos sejtek megnövekedett koncentrációját a gyomorszövetben. 1, 9, 10
Az idiopátiás gasztroparézisben szenvedő betegek kisebbsége (19% az Országos Diabétesz- és Emésztőrendszeri és Vesebetegségek Gasztroparézis Klinikai Kutatási Konzorcium nyilvántartási tanulmányában korábban említett 12) kezdeti fertőző prodromáról számol be, például gasztroenteritis vagy légúti fertőzés. Felmerült, hogy a fertőző prodromával járó akut kialakulás idiopátiás gastroparesise posztvírusos vagy vírusos sérülést jelenthet a gyomor idegi beidegzésében vagy a Cajal intersticiális sejtjeiben a gyomorban.
Diagnózis
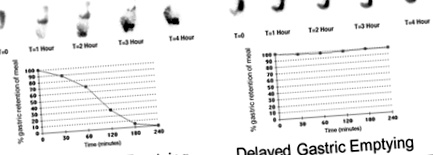
A gasztroparézis differenciáldiagnózisa más lehetséges okok kizárását vonja maga után, beleértve a gyomor kimeneti obstrukcióját, a peptikus fekély betegségét, a neoplazmát, a vékonybél elzáródását és a gyulladásos bél rendellenességét. 9 A gyomormotor funkciójának kiértékeléséhez a szokásos teszt a gyomorürítő szcintigráfia, amely szilárd ételhez kötött, jelölt izotópot használ a gyomor mozgékonyságának ábrázolásához. 9., 13. Az alacsony zsírtartalmú tojásfehérje szendvics étkezés vízzel történő fogyasztása után mért gyomorürítési szcintigráfiával mért normális és késleltetett gyomorürítési arányok.
Illusztrációk a normál és késleltetett gyomorürítési sebességről (az étkezés gyomor visszatartása% -ban) alacsony zsírtartalmú tojásfehérje szendvics étkezés után, vízzel. Kép jóvoltából Dr. Henry Parkman és Alan Maurer.
A gyomorürítő szcintigráfia alternatívája egy vezeték nélküli motilitási kapszula használata a luminális pH és nyomás számszerűsítésére. 9 Ez a teszt a teljes béltranszportot - vagyis a gyomor ürülését, a vékonybél és a vastagbél átjutását - méri. A gyomor kiürülése a pH jelentős, tartós növekedésével nyilvánul meg, amikor a kapszula a savas gyomorból a lúgos vékonybélbe kerül.
A gyomorürítő szcintigráfia másik alternatívájaként a lélegeztetési tesztek mérik a radioaktívan jelzett CO2-t a kilélegzett leheletmintákban az elfogyasztott szubsztrát duodenális feldolgozása után. 9 Az eredmények általában jól korrelálnak a gyomorürítő szcintigráfia eredményeivel. Ezt a tesztet klinikailag használják Európában, míg az Egyesült Államokban a légzési teszteket leggyakrabban kutatási tanulmányokban alkalmazzák, és ritkán használják a klinikán.
Míg a gyomor motoros vizsgálata hasznos a gasztroparézis diagnosztizálásában, hátrányai vannak. Először is, a gyomormotoros vizsgálatokkal mért gyomorürítési arányok általában rosszul korrelálnak a gasztroparézis tüneteivel és életminőségi hatásával. 14, 15 Ez a megállapítás arra utal, hogy a lassú gyomorürülés mellett a tényezők is hozzájárulnak a tünetek kialakulásához. A gyomormotoros vizsgálatokkal mért viszonylag magas interindividuális és intraindividuális variabilitás a gyomor ürítésében a gyomor motoros vizsgálatának további korlátját képezi. 9 A gyomor motoros vizsgálati módszertanának és a gyomor ürítésének biológiai következetlenségének ezekhez a változásokhoz való relatív hozzájárulása jelenleg nem ismert.
Menedzsment
A gasztroparézis kezelését a folyadék-, elektrolit- és táplálkozási hiányosságok korrigálásának céljai vezérlik; a késleltetett gyomorürülés okának azonosítása és kezelése (pl. cukorbetegség); és a tünetek elnyomása vagy megszüntetése. 1 A kezelési megközelítések magukban foglalják az étrend módosítását, a gyomor kiürülését vagy a hányás szabályozását elősegítő gyógyszereket, a műtéti és endoszkópos megközelítéseket, valamint a pszichológiai beavatkozásokat. 9., 16. Számos megközelítést nem értékeltek a placebo-kontrollos vizsgálatokban, és a különböző kezelési lehetőségek relatív hasznosságát még meg kell állapítani. 9.
Az étrendi intézkedések magukban foglalják az étkezés összetételének és gyakoriságának beállítását. 1, 9 Kicsi étkezés ajánlott, mivel a betegek gyakran korán jóllakottak, vagyis normális méretű étkezés közben jóllaknak. Ezen felül a nagyobb étkezés megváltoztathatja a gyomor ürítési idejét. 17, 18 Főként folyadékok, például levesek és pörköltek fogyasztása hasznos lehet, mivel a gasztroparézisben szenvedő betegeknél gyakran megmarad a folyadék gyomorürítése. 1 A zsírok és az emészthetetlen rostok kerülése ajánlott, mert ezek késleltetik a gyomor kiürülését. 1, 9 Ha a gasztroparézis étrendben kis ételeket alkalmaznak, gyakran szükség van gyakoribb étkezésekre, napi 4-5 étkezésre a kalóriabevitel fenntartása érdekében.
A gyomorprokinetikai tulajdonságokkal rendelkező gyógyszerek, amelyek a gasztroparézis kezelésének fő alappillérei, a metoklopramid, az eritromicin és a domperidon. A metoklopramid az egyetlen gyógyszer, amely az Egyesült Államokban engedélyezett a gasztroparézis kezelésére. 1 Az antiemetikumok közé tartoznak a fenotiazin-származékok (pl. Proklorperazin), a szerotonin-3 receptor antagonisták (pl. Ondansetron), a dopamin receptor antagonisták (pl. Metoklopramid), a hisztamin receptor antagonisták (pl. Difenhidramin) és benzodiazepinek (pl., lorazepam). 1, 19
A műtéti és az endoszkópos megközelítést olyan betegeknél mérlegelik, akiknél a gyógyszeres terápia hatástalan, és akik nem tudják kielégíteni táplálkozási igényeiket. 1 Az endoszkópos kezelés magában foglalja a botulinum toxin (Botox; Allergan, Inc., Irvine, Kalifornia, USA) injekcióját a pylorus záróizomba. A botox injekciók csökkentik a pylorus izomgörcsöket, amelyekről feltételezik, hogy hozzájárulnak a késleltetett gyomorürüléshez. Bár ez segíthet néhány betegnél, az ellenőrzött klinikai vizsgálatok nem mutatták ki a kezelés hatékonyságát.
A műtéti kezelések magukban foglalják a jejunostomia csövek elhelyezését és a gyomor elektromos stimulációját. 1 Ezeket a lehetőségeket általában csak súlyos, refrakter gastroparesisben szenvedő betegeknél veszik figyelembe.
Migrén és gasztroparézis
A bizonyítékok arra utalnak, hogy a migrénes rohamok késleltetett gyomorürüléssel járnak. 20 A hányinger, a gyomorpanasz tünete, szintén meghatározó jellemzője a migrénes fejfájásnak. Az epizodikus migrén a fejfájási rendellenességek nemzetközi osztályozásának 2. kiadási kritériumai szerint fejfájással nyilvánul meg, amelyet nem más rendellenességnek tulajdonítanak, és amely 4–72 órán át tart (kezeletlen vagy sikertelenül kezelve), az (1) egyoldalú elhelyezkedés; (2) lüktető minőség; (3) mérsékelt vagy súlyos fájdalomintenzitás; és (4) súlyosbodás vagy a rutinszerű fizikai aktivitás elkerülésének előidézése (1) hányinger és/vagy hányás és/vagy (2) fotofóbia és fonofóbia mellett. 21 A gyomor pangása és a migrénnel járó hányinger közötti kapcsolat jellege nem ismert. Feltételezik, hogy a gyomor pangása okozza a fejfájásban jelentkező hányingert. Alternatív megoldásként vagy emellett úgy gondolják, hogy az akut hányinger késlelteti a gyomor kiürülését. 20
A migrén és a gasztroparézis közötti összefüggés kezdeti bizonyítéka a migrén kezelésében alkalmazott gyógyszerek farmakokinetikáját felmérő tanulmányokból származott. 22–25. Az eredmények azt mutatják, hogy a migrénes gyógyszerek felszívódásának aránya általában alacsonyabb a migrénes rohamok idején, mint a migrénmentes időszakokban és a migrénes betegeknél a migrénes rohamok idején, összehasonlítva a nem migrénesekkel. Ezenkívül a migrénes gyógyszerek felszívódásának sebességét fokozni lehet a gyomor ürítését megkönnyítő metoklopramid adagolásával. 23, 25
Például egy tanulmánysorozatban a pezsgő aszpirintablettákból származó szalicilát felszívódása csökkent a migrénes betegeknél a migrénes roham során a migrénmentes időszakhoz képest, és a migrénes betegeknél összehasonlítva a nem migrénes kontroll egyedekkel. A csökkent felszívódásnak terápiás következményei voltak, mivel azoknál a betegeknél, akiknél az aszpirin felszívódása késett, hosszabb ideig kellett reagálni a kezelésre, és nagyobb valószínűséggel volt szükség további kezelésre, mint azoknál, akiknél a felszívódás nem késett. A metoklopramid javította az aszpirin felszívódásának sebességét. Más kutatások során az orálisan beadott tolfenaminsav felszívódása késleltetett egy migrénes roham során, szemben a migrén nélküli migrénmentes időszakkal 7 migrénes nőben. A migrénes roham hasonló hatását dokumentálták az orálisan beadott acetaminofen felszívódására. 24, 25
A triptánok felszívódása, mint a korábban leírt nem specifikus gyógyszerek, hatással lehet a migrénes roham során, 26 bár néhány kutatás nem bizonyította ezt a hatást. 27., 28. Egy nyílt, 2 periódusú vizsgálatban a 10 mg zolmitriptán orális felszívódását mérték mérsékelt vagy súlyos migrénes rohamban összehasonlítva 20 beteg migrénmentes periódusával. 26 A migrénes roham alatt a zolmitriptán kevésbé gyorsan felszívódott, mint a migrénmentes időszakban. A görbe alatti medián terület (AUC) 15,7 ng/ml/h alacsonyabb volt migrén alatt (medián AUC: 18,4 ng/ml/h) a migrénmentes periódushoz képest (AUC medián: 33,4 ng/ml/h), és a maximális plazmakoncentráció elérésének ideje késik. A zolmitriptán plazmakoncentrációja általában magasabb volt azoknál a betegeknél, akik reagáltak a kezelésre. 26.
Az epigasztrikus impedanciával mért gyomorürülés késésének mértéke összefüggésben állt a migrénes tünetek súlyosságával 20 migrénes roham során vizsgált 14 migrénnél. 30 A gyomorürülés késleltetett volt mérsékelt vagy súlyos rohamok során, és a késések szignifikánsan korreláltak a fejfájás, az émelygés és a fotofóbia intenzitásával. Ezzel szemben az epigasztrikus impedanciával mért gyomorürülés 64 nem migrénes kontroll betegben és 46 támadáson kívüli migrénes betegnél az előre jelzett normális tartományba esett. Ennek a tanulmánynak az eredményeit a korlátai összefüggésében kell értelmezni, ideértve a gyomorürülést befolyásoló egyidejűleg alkalmazott gyógyszerek alkalmazásával kapcsolatos információk hiányát, valamint az epigasztrikus impedancia egyelőre még nem validált technikájának alkalmazását. A megállapítások indokolttá teszik a gyomor motoros működésének mérésére szolgáló egyéb módszerekkel végzett vizsgálatok kiterjesztését.
Következtetések
A migrén gyomorpanaszainak jellege, okai, összefüggései és következményei még csak most derülnek ki; sokkal további tanulmány indokolt. A mai napig rendelkezésre álló adatok azt mutatják, hogy a migrénben a gyomor pangása klinikailag fontosnak tűnik, mivel a gyomor pangása késleltetheti az orális gyógyszer felszívódását, késleltetheti annak csúcskoncentrációját a szérumban és késleltetheti hatékonyságát. Ezek az eredmények arra utalnak, hogy a gyomor-bél traktusból történő felszívódáson alapuló orális migrénes gyógyszerek kevésbé hatékonyak lehetnek a migrénnel társuló gyomorpanaszok összefüggésében. Számos nem orális készítmény áll rendelkezésre, amelyek nem támaszkodnak a gasztrointesztinális felszívódásra, vagy fejlesztés alatt állnak a migrén kezelésére. A migrénhez társuló gyomorpanaszok összefüggésében ez utóbbi készítményeket kell figyelembe venni a beteg kezelésében.
Köszönetnyilvánítás
Ez a kézirat részben egy „Migrénes fejfájás és gasztroparézis egy gasztroenterológus szemszögéből” című előadásból származik, amelyet Dr. Henry Parkman készített 2011 májusában. A szerző elismeri Jane Saiers PhD-t (The WriteMedicine, Inc.), aki segítséget nyújt a kézirat szerkesztésében. Dr. Saiers munkáját a NuPathe Inc. finanszírozta.
- Migréndiéta migrénhez - táplálkozási szakemberek forrása
- Migrén MedlinePlus
- Migrén a későbbi életben - A migrénbizalom
- Nők migrénmentessége
- Sacramento CA gasztroenterológus orvosok - 10 peptikus fekélytünet, fájdalom, étrend, kezelés, kúra