Duchenne izomsorvadás (DMD)
Orvosi menedzsment
Az orvostudomány számos területén elért fejlődésnek köszönhetően, például a kardiológiában és a pulmonológiában, a 21. századi Duchenne-i izomdisztrófiában (DMD) szenvedő emberek hosszabb ideig élnek, mint az előző évtizedekben, gyakran jócskán felnőttkorukig. A DMD-kezelés multidiszciplináris ellátást igényel a betegek funkciójának és életminőségének maximalizálásához szükséges többszörös speciális értékelések és beavatkozások összehangolása érdekében.
A rendelkezésre álló kezelések használata segíthet a kényelem és a funkció fenntartásában, valamint az élet meghosszabbításában. Az MDA Care Center orvosai segíthetnek egyénre szabott ellátási tervek elkészítésében a DMD-betegek által igényelt összes orvosi és segítő szempont tekintetében.
Érzéstelenítés
A DMD-ben szenvedőknek váratlan mellékhatásaik lehetnek bizonyos típusú érzéstelenítésben. Fontos, hogy a műtéti csoport tudjon a beteg DMD-jéről, hogy a szövődmények elkerülhetők vagy gyorsan kezelhetők legyenek. Ezenkívül a DMD-ben szenvedő betegeknek (valamint a BMD-vel diagnosztizált betegeknek) a műtét előtt tüdő-, érzéstelenítéses és szívgyógyászati szakembereknek preoperatív értékelést kell végezniük. 1,2
Merevítők, álló keretek és kerekes székek
A nadrágtartók, más néven ortézisek, a bokát és a lábat támogatják, vagy akár a térd fölé is nyúlhatnak. A boka-láb ortéziseket (AFO) néha éjszakai viseletre írják elő, hogy a láb ne mutasson lefelé, és az Achilles-ín feszüljön, miközben a gyermek alszik.
A napi néhány órás állás, még minimális terhelés mellett is, elősegíti a jobb keringést, az egészségesebb csontokat és az egyenes gerincet. Egy álló járó vagy álló keret segítheti a DMD-s embereket az állásban. Egyes kerekes székek álló helyzetbe emelik a felhasználót.
Előbb vagy utóbb kerekesszékre van szükség DMD-ben, általában 12 éves korig. Hacsak nincs sérülés, például törött láb, a kerekes szék használata fokozatosan történik. Először sokan használnak kerekesszéket nagy távolságokra, például iskolában vagy a bevásárlóközpontban, és továbbra is otthon járnak.
Bár a gyermek és a szülők a fogyatékosság szimbólumaként retteghetik a kerekesszéket, az emberek többsége azt tapasztalja, hogy amikor elkezdik használni, valóban mozgékonyabbak, energikusabbak és függetlenebbek, mint amikor segítség nélkül próbálnak járni.
Egyéb mobilitási és helymeghatározó segédeszközök segíthetik a szülőket és a gondozókat. A legegyszerűbb segédeszköz egy transzfertábla, amely segíti az ember mozgását a kerekesszékbe való be- és kihajtásban. A mechanikus felvonók, a zuhanyfotelek és az elektronikus ágyak szintén hasznosak lehetnek.
Szívápolás
Az Amerikai Gyermekgyógyászati Akadémia azt javasolja, hogy a DMD-ben szenvedők teljes körű szívvizsgálatot végezzenek (beleértve az elektrokardiogramot és a nem invazív képalkotást) egy szakembertől kezdve a korai gyermekkorban, és legalább minden második évben 10 éves korig. Ezt követően az értékeléseket minden alkalommal el kell végezni. évben vagy a szívgyengeség tüneteinek megjelenésekor, például folyadékretenció vagy légszomj. 1
A DMD női hordozóinak az átlagosnál nagyobb a kockázata a kardiomiopátia kialakulásának. Javasolt, hogy a női hordozók teljes szívvizsgálatot végezzenek késői serdülőkorukban vagy korai felnőttkorukban, vagy hamarabb, ha tünetek jelentkeznek. Az értékelésnek tartalmaznia kell a szív MRI-t, és legalább ötévente meg kell ismételni.
Az angiotenzin-konvertáló enzim (ACE) gátlókkal, az angiotenzin-receptor-blokkolókkal (ARB) és a béta-blokkolókkal végzett kezelés lelassíthatja a szívizom romlásának folyamatát a DMD-ben, ha a gyógyszereket azonnal elkezdik, amikor az echokardiogram (rendellenességek a szív ultrahangvizsgálatán) rendellenességei megjelennek, de mielőtt a tünetek jelentkeznének. Egyes adatok arra utalnak, hogy a kortikoszteroidok késleltetik a kardiomiopátia kialakulását. Az mineralokortikoid receptor antagonista eplerenon bizonyos bizonyítékokkal rendelkezik arra, hogy hatékonyan csökkentik a szívműködés csökkenését, de további vizsgálatokra van szükség ezen eredmények megerősítéséhez. 3
- Az orvosok szívről szívre beszélgetnek (gyermek-kardiológusok és más szakértők egy MDA által támogatott értekezleten információkat és tervezett tanulmányokat cseréltek a szívről a DMD és a Becker izomdisztrófia [BMD] kapcsán)
- A szívgondozás felülvizsgálata izomdisztrófiákban
Vállalkozások
A DMD hatása jelentősen minimalizálható, ha a testet a lehető legrugalmasabb, egyenesebb és mozgékonyabb tartja. Ennek többféle módja van.
Az izmok romlásával az izomdisztrófiában szenvedő személyek gyakran kialakulnak az ízületek rögzítései, amelyeket kontraktúráknak neveznek. Ha nem kezelik, ezek súlyosakká válnak, kényelmetlenséget okozva, és korlátozzák a mobilitást és a rugalmasságot. A kontraktúrák hatással lehetnek a térdre, a csípőre, a lábra, a könyökre, a csuklóra és az ujjakra.
A kontraktúrák minimalizálására és elhalasztására azonban számos mód van. A rendszeres ütemezéssel végrehajtott mozgástartomány-gyakorlatok segítenek késleltetni a kontraktúrákat, mivel megakadályozzák az inak idő előtti rövidülését. Fontos, hogy a gyógytornász megmutassa, hogyan kell helyesen elvégezni a mozgástávolsági gyakorlatokat.
Az alsó lábakon lévő fogszabályozók szintén segíthetnek a végtagok nyújtásában és hajlékonyságában, késleltetve a kontraktúrák megjelenését.
Amikor a kontraktúrák előrehaladtak, műtét végezhető ezek enyhítésére. Az ín felszabadítási eljárást, amelyet sarokzsinór-műtétnek is neveznek, gyakran végeznek a boka és más kontraktúrák kezelésére, miközben a gyermek még jár. Általában a fiúnak ezt követően alsó lábtartót kell viselnie.
Diéta és táplálkozás
Különleges étrendi korlátozások vagy kiegészítések nem ismertek a DMD kezelésében. A legtöbb orvos minden növekvő fiúhoz hasonló étrendet javasol, de néhány módosítással. Vannak, akik azonban táplálékkalcium és D-vitamin bevitelét javasolják tejtermékek, más kalciumban gazdag ételek, kiegészítők és napsütés formájában. A körülményektől és a kezelési módtól (például glükokortikoidoktól) függően a betegeket az alultápláltság és a súly egyensúlyhiányának veszélye fenyegeti. Ezért ajánlott, hogy a betegek minden klinikai látogatáskor látogassanak el táplálkozási szakemberhez/dietetikushoz. 4
Azoknak a fiúknak, akik motoros kerekesszéket használnak, prednizont szednek, vagy nem túl aktívak, problémát jelenthet a túlzott súlygyarapodás. Ezeknek a fiúknak a kalóriabevitelt valószínűleg kissé korlátozni kell a súly csökkentése érdekében. Az elhízás nagyobb stresszt jelent a már legyengült vázizmokra és a szívre. Az orvosok megállapították, hogy az alacsony kalóriatartalmú étrendnek nincs káros hatása az izmokra.
A mozdulatlanság és a gyenge hasi izmok kombinációja súlyos székrekedéshez vezethet, ezért az étrendnek sok folyadék- és rosttartalmúnak kell lennie, dominánsak a friss gyümölcsök és zöldségek. A DMD-ben szenvedő betegeknél dysphagia (nyelési nehézség) is kialakulhat. Diszfágia gyanúja esetén a beteget beszéd- és nyelvterapeutához kell irányítani nyelés értékelésére.
Abban az esetben, ha a beteg súlyvesztést, kiszáradást, alultápláltságot, aspirációt és mérsékelt vagy súlyos diszfágiát tapasztal, a betegnek szüksége lehet gasztrosztómiára (közvetlenül a gyomorba helyezett etetőcsőre). A prednizont szedőknek és a szívproblémákban szenvedőknek korlátozott nátriumtartalmú étrendre lehet szükségük.
- Táplálkozási szempontok kortikoszteroidok használata közben (tartalmaz étkezési terveket és javasolt étkezési lehetőségeket)
Gyakorlat
A testmozgás segíthet a vázizomzat felépítésében, a szív- és érrendszer egészségének megőrzésében, és hozzájárulhat a jobb érzéshez. De izomdisztrófiában a túl sok testmozgás károsíthatja az izmokat. Forduljon orvosához arról, hogy mennyi testmozgás a legjobb. A DMD-ben szenvedő személy mérsékelten gyakorolhat, de nem szabad kimerülnie.
Sok szakértő javasolja az úszást és a vízi gyakorlatokat (vízi terápia), amelyek jó módja annak, hogy az izmok a lehető legtónusosabbak legyenek, anélkül, hogy indokolatlan stresszt okoznának. A víz felhajtóereje segít megvédeni az izmok bizonyos fáradalmait és sérüléseit.
Mielőtt bármilyen edzésprogramot elvégezne, győződjön meg róla, hogy szívértékelést végez.
Kognitív és viselkedési rendellenességek
A tanulásban akadályozott DMD-s gyermekeket egy fejlődési vagy gyermekneuropszichológus értékelheti akár iskolarendszerük speciális oktatási osztályán keresztül, akár egy orvosi központban az MDA Gondozási Központjának beutalásával. A DMD az autizmus spektrum rendellenességek, a figyelemhiányos hiperaktivitási rendellenesség, a szorongás és a depresszió megnövekedett arányával jár, amelyek szintén megfelelő orvosi kezelést igényelhetnek.
Gyógyszerek
A DMD-re néha olyan gyógyszereket írnak fel, amelyek csökkentik a szív terhelését (lásd a fenti "Szívgondozás" részt).
A kortikoszteroidként ismert csoportba tartozó gyógyszerek a farmakológiai kezelés fő alappillérei, mivel kiderült, hogy hatékonyak a DMD lefolyásának lassításában. A gyermekeket jelentős fizikai hanyatlás előtt el kell kezdeni ezekkel a gyógyszerekkel. 4
A kortikoszteroidok, a prednizon és a deflazacort előnyösek a DMD kezelésében. Az FDA 2017. február 9-én jóváhagyta a deflazacortot (Emflaza márkanév), a prednizon oxazolin származékát a DMD kezelésére. 1 mg prednizon hatékonysága körülbelül egyenértékű 1,3 mg deflazakorttal. További információkért lásd: FDA jóváhagyja az Emflaza-t a Duchenne izomsorvadás kezelésére.
Számos tanulmány ezeknek a gyógyszereknek a DMD-ben szignifikáns növekedést mutatott (11% prednizonnal a placebóval szemben). Ez a növekedési erő három hónapos kezelés után elérte a maximumot, és 18 hónapig fennmaradt; emellett az időzített izomműködés (például a 4 lépcső felmászásának ideje, a prednizonnal 43% -kal gyorsabb volt a placebóval szemben) és a tüdőfunkció javulásának bizonyítékai voltak. A kortikoszteroidok csökkentik a scoliosis kockázatát és késleltetik az ambuláció elvesztését. Három tanulmány kimutatta, hogy a glükokortikoszteroid kezelés javuló túléléssel jár. Egy negyedik vizsgálat azonban nem mutatott egyértelmű összefüggést a túlélés növekedésével. 5,6,7,8
Kimutatták, hogy a pulmonalis funkció javul a prednizon kezelés mellett a placebóval szemben. A kényszerfontosságú életképesség (FVC) hat hónapos napi prednizon-kezelés után jelentősen javult (11%). 9.
A glükokortikoidok késleltethetik a scoliosis kialakulását, és csökkenthetik a scoliosis korrigálására irányuló műtét szükségességét DMD-ben szenvedő betegeknél. A scoliosis kialakulásának kockázata szignifikánsan alacsonyabb lehet a napi deflazacort-kezelésben részesülő betegeknél, szemben a placebóval, és a gerincműtét szükségessége is jelentősen csökken a deflazacorttal kezelt betegeknél. A törések prevalenciája hasonló a glükokortikoidokkal kezelt betegek és azok között, akik nem. Van néhány bizonyíték arra, hogy a DMD glükokortikoid kezelése javítja a túlélést, 8,11 azonban más bizonyítékok nem mutatnak összefüggést a túlélés és a glükokortikoid kezelés között. 12.
A kortikoszteroidok krónikus alkalmazása a DMD ellátásának szokásos része, de az ilyen kezelés olyan mellékhatásokhoz vezethet, mint súlygyarapodás, alacsony testalkat, pattanások, viselkedési változások, csontritkulás, valamint hosszú csont- és csigolyatömörítési törések. Helyénvaló a kortikoszteroid terápiában részesülő betegeket periodikus gerinc képalkotással ellenőrizni, mivel ezek tünetmentesek lehetnek. Azokat a gyermekeket, akiknél gerinc- vagy hosszú csonttörés alakul ki, gyermek endokrinológushoz vagy csontszakértőhöz kell irányítani.
A kortikoszteroidok gyors megvonása életveszélyes szövődményeket okozhat. A PJ Nicholoff szteroid protokoll hosszú távú kezelést követően irányítja a kortikoszteroidok kivonását.
2016 szeptemberében az Egyesült Államok Élelmiszer- és Gyógyszerügyi Hivatala (FDA) megadta az Eteplirsen, egy exon kihagyó gyógyszer gyors jóváhagyását, amely kimutatta, hogy növeli a dystrophint azoknál a betegeknél, akiknél a dystrophin gén mutációja alkalmas az 51 exon kihagyására.
Az Ataluren (más néven PTC124) egy orálisan beadott gyógyszer, amelyet nonszensz mutációk okozta genetikai hibák kezelésére fejlesztenek ki, lehetővé téve a hülyeség mutációjának megkerülését és a transzlációs folyamat folytatását egy működő fehérje termeléséig, amiről több bizonyított is tanulmányok. Ez a megközelítés a DMD/BMD-ben szenvedő betegek becslések szerint 10–15% -ának profitálhat, akik hülyeség (stop) mutációkat hordoznak. Az Ataluren az Európai Unióban és az Egyesült Királyságban rendelkezik engedéllyel nonszensz mutációk okozta DMD-ben szenvedő 2 éves és idősebb betegek kezelésére.
Az ataluren leggyakoribb káros hatása a hányás. Mások: csökkent étvágy, fogyás, fejfájás, magas vérnyomás, köhögés, orrvérzés, émelygés, felső hasi fájdalom, puffadás, hasi diszkomfort, székrekedés, kiütés, végtagfájdalom, mozgásszervi mellkasi fájdalom, vér a vizeletben, akaratlan vizelés és láz.
Védőoltások
A DMD-ben szenvedő gyermekeknek meg kell kapniuk az Egyesült Államok Betegségmegelőzési és Megelőzési Központja által ajánlott összes oltást. Néhány oltást a glükokortikoid-kezelés megkezdése előtt kell beadni, mivel néhány ellenjavallt a magas dózisú kortikoszteroidokat kapó DMD-s betegeknél. Kérjen további információt orvosától.
Fizikai és foglalkozási terápia
A fizikoterápiás program általában része a DMD kezelésének. Az MDA Gondozási Központ orvosa egy gyógytornászhoz irányítja Önt alapos értékelés és ajánlások céljából. A fizikoterápia elsődleges célja az ízületek nagyobb mozgásának lehetővé tétele, valamint a kontraktúrák és a scoliosis megelőzése.
Míg a gyógytorna hangsúlyozza a mobilitást és ahol lehetséges, a nagy izomcsoportok erősítését, addig a foglalkozási terápia konkrét tevékenységekre és funkciókra összpontosít. A foglalkozási terápia segíthet a munka, a kikapcsolódás vagy a mindennapi életben, például öltözködni vagy számítógépet használni.
Légzőellátás
Amint a légzést segítő izmok gyengülnek, a hörgőrendszert váladékmentesen kell tartani, akár köhögéssegítő eszközzel, akár kézi segítéssel végzett köhögéssel egy gondozó segítségével. A szükséges információkért légzőterapeutával vagy pulmonológussal lehet konzultálni. Egy bizonyos ponton szükség lehet asszisztált szellőzésre, hogy segítsen elegendő levegő áramlást biztosítani a tüdőbe és a tüdőből.
Az asszisztált lélegeztetés alkalmazásának első lépése általában egy nem invazív eszköz, vagyis nem igényel semmilyen sebészeti beavatkozást. Az illető nyomás alatt lévő levegőt maszkon, orrlapon vagy szájrészen keresztül kap. A noninvazív szellőzésre általában csak részidőben van szükség, gyakran csak alvás közben.
Ha szükségessé válik az éjjel-nappali lélegeztető támogatás, akkor teljes munkaidőben lehetőség van noninvazív lélegeztetésre, ebben a gyakorlatban jártas orvos gondozásában. Néhány fiatal férfi úgy dönt, hogy áttér az invazív rendszerre, ami azt jelenti, hogy tracheostomiának nevezett műtéti nyílást hajtanak végre, amely lehetővé teszi a levegő közvetlen bejuttatását a légcsőbe (szélcső).
- Tracheostomia megszerzése: Az én történetem (egy mitokondriális miopátiában szenvedő orvos leírja a tracheostomia átesését és gondozását)
- A nagy trach menekülés: Nektek való? (a hordozható, de nagy teljesítményű berendezések és a gyakorlott útmutatás sokak számára lehetővé teszi a nem invazív szellőzést)
A gerinc görbületei
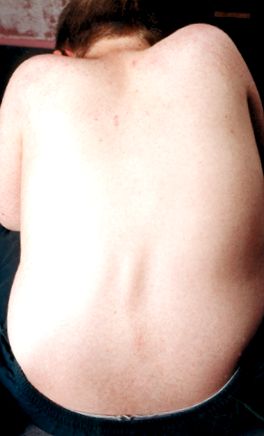
A gerincferdülés általában akkor jelenik meg, amikor egy fiú teljes munkaidőben elkezdett kerekesszéket használni. A „visszahúzódó” görbületet, amelyet néha azoknál látunk, akik még járnak, lordózisnak nevezzük.
A súlyos gerincferdülés megzavarhatja az ülést, az alvást és a légzést is, ezért intézkedéseket kell tenni annak megakadályozására.
Gyakorlatok a hátsó lehető legegyenesebb tartása érdekében, valamint tanácsokat kaphat az ülő és alvó helyzetről a gyógytornásznál.
A gerincegyenesítő műtét során horgokkal ellátott fémrudakat kell behelyezni a gerincbe.
A DMD-vel rendelkező fiatalok műtétjét általában serdülőkorban végzik.
Az ellátás színvonala
2018-ban tették közzé a Duchenne izomdisztrófiával kapcsolatos 2010-es betegségellenőrzési központok (CDC) gondozási szempontjainak frissítéseit.
2016-ban kiadták az American Academy of Neurology (AAN) iránymutatását a DMD kortikoszteroid kezeléséről.
A DMD-ben történő orvosi ellátás általános ajánlásait 2010-ben adta ki a DMD Care megfontolásokkal foglalkozó munkacsoport az USA CDC égisze alatt. Ezek tartalmazzák:
Az irányelvek családbarát változata elérhető a TREAT-NMD jóvoltából. Az MDA hozzájárult az átfogó útmutató kidolgozásához.
Az anesztéziában vagy szedációban részesülő DMD-s betegek gondozására vonatkozó irányelveket az Amerikai Mellkasorvosok Főiskolája adta ki 2007-ben.
A BMD és DMD hordozók szív- és érrendszeri egészségügyi felügyeletére vonatkozó javaslatokat 2005-ben adta ki az Amerikai Gyermekgyógyászati Akadémia.
Az American Thoracic Society 2004-ben adta ki a DMD-ben alkalmazott légzési ellátás irányelveit.
- Betegségek - FSHD - Jelek; Tünetek Izomdisztrófia Egyesület
- Az elhízás diagnosztizálása a BMI-n kívül Journal of Ethics American Medical Association
- Duchenne izomdisztrófia betegség progressziója
- A TRAPPC11 által okozott veleszületett izomdisztrófia zsírmájjal és infantiilis szürkehályoggal
- Empire Medical - Súlykezelés - Az egészséges életmód támogatása