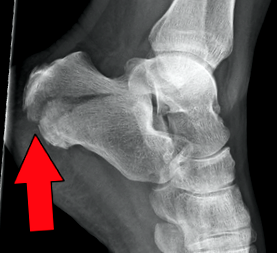
Calcanealis törések
Tartalom
- 1 Meghatározás/leírás
- 2 Klinikailag releváns anatómia
- 3 Epidemiológia/etiológia
- 4 A sérülés mechanizmusa/patológiai folyamat
- 5 Jellemzők/Klinikai bemutatás
- 6 Vizsgálat
- 7 Diagnosztikai eljárások
- 8 Osztályozás
- 9 Vezetés/beavatkozás
- 9.1 Operatív ellátás
- 9.2 Nem operatív ellátás
- 10 Fizikoterápiás menedzsment
- 10.1 Elősebészet
- 10.2 Műtét utáni
- 10.2.1 I. szakasz: 1-4. Hét
- 10.2.1.1 Célok:
- 10.2.1.2. Beavatkozás:
- 10.2.2. II. Szakasz: 5-8. Hét
- 10.2.2.1 Célok:
- 10.2.2.2. Beavatkozás:
- 10.2.3 III. Szakasz: 9-12. Hét
- 10.2.3.1 Célok:
- 10.2.3.2. Beavatkozás:
- 10.2.4 Implantátum eltávolítás:
- 10.2.1 I. szakasz: 1-4. Hét
- 11 Források
- 12 Klinikai lényeg
- 13 Hivatkozások
Meghatározás/leírás
A calcaneus törés a sarokcsont törése. Ez egy ritka típusú törés, de potenciálisan gyengítő eredménnyel jár. Hagyományosan a calcaneus repedéses törése volt "Szerelmesek törése" mivel a sérülés akkor következne be, amikor az udvarló az észlelés elkerülése érdekében leugrik a szerető erkélyéről (axiális terhelés). [1]
Klinikailag releváns anatómia
A calcaneus anatómiájának alapos ismerete elengedhetetlen a sérülés mintázatának, valamint a kezelési célok és lehetőségek meghatározásához.
A Calcaneus a 7 tarsális csont közül a legnagyobb talárcsont, amely a talussal együtt hátsó lábat képez. A calcaneusnak viszonylag vékony kérge van. 4 aspektusa van: 1 elülső, amelyek kuboid formájú calcaneocuboid ízületet artikulálnak, és 3 felsőbb (elülső, középső és hátsó, a hátsó oldal a fő súlyt viselő felületet képviseli), amelyek talussal alkotják a talocalcanealis ízületet (subtaláris ízület). A subtaláris ízület lehetővé teszi a láb inverzióját és kifordítását. [2] [1]
Az interosseous szalagok, valamint a mediális, laterális és posterior talocalcanealis szalagok további támogatást nyújtanak az ízület számára. A sustentaculum tali egy mediális csontos vetület, amely a talus nyakát támogatja. A tibialis artéria, az ideg, a hátsó tibialis ín és a flexor hallucis longus ín medialisan helyezkedik el a calcaneushoz képest, és veszélyeztetett a calcanealis töréssel történő ütközés, valamint a calconeus laterális oldalán elhelyezkedő peronealis inak. Ez a műtéti megközelítést is kihívást jelent. A calcaneus oldalsó oldalát és lapos jellegét emelik ki a legelőnyösebbnek a belső rögzítéshez, de a gyenge lágyrészborítás kihívást jelent a sebgyógyulás szempontjából. [3]
A calcaneus négy fontos funkcióval rendelkezik:
- A test súlyának alapjaként és támogatásaként működik
- Támogatja a láb laterális oszlopát, és az inverzió/elfordulás fő artikulációjaként működik
- A gastrocnemius izomkomplexum karjaként működik
- Lehetővé teszi a normál járást
Ezek az anatómiai tereptárgyak azért fontosak, mert az ezekhez a területekhez kapcsolódó törések ízületi érintettséget, ín- és neurovaszkuláris sérülést okozhatnak [3]
Részletesebb anatómiát a Boka és a lábfej és a Calcaneus című részben talál
Epidemiológia/etiológia
- A tarsális törések az összes törés 2% -át teszik ki.
- A calcanealis törések az összes törött tarzális csont 50-60% -át teszik ki.
- 10% -nál kevesebb jelen van nyitott törésként.
- Általában nagy energiájú axiális traumákat követnek, például magassági eséseket vagy motoros baleseteket.
- Korábban a calcaneum törése túlnyomórészt a férfiaknál volt, mivel korábban több ipari munkát végeztek. De a legújabb tanulmányok regionális eltéréseket mutatnak a férfiak és a nők túlsúlyában. [1]
- A calcaneus törés 75% -a intraartikuláris és az intraartikuláris törés prognózisa gyenge.
- A calcanealis töréssel járó esetek 20-25% -a társul az ágyéki csigolyák kompressziós töréseivel. [4]
- A legtöbb calcaneus törést szenvedő beteg fiatal, a 20-39 éves korosztály a leggyakoribb.
- A társbetegségek, például a cukorbetegség és az oszteoporózis, növelhetik a törések minden típusának kockázatát.
- A calcanealis törések gyermekeknél ritkák. [1]
A sérülés/patológiai folyamat mechanizmusa
- A calcanealis törések többnyire a csont axiális terheléséhez vezető nagy energiájú események következményei.
- Főleg a magasból történő leesés és az autóbalesetek (a gázpedál, a fék vagy a padlólemez ellen benyomott láb) a sérülések általános mechanizmusai. Az ékként fellépő talus depressziót okoz, és így ellapítja, kiszélesíti és megrövidíti a calcanealis testet.
- A calcanealis törések kevésbé súlyos balesetek esetén is előfordulhatnak, mint például a boka megrándulása vagy a futók stressztörése.
- Kemény felületekre ugrás, tompa vagy átható trauma és csavarodási/nyírási események is okozhatnak calcaneus törést. [1]
- Leginkább a sérülések elszigetelten fordulnak elő. A legtöbb egyidejű sérülés az alsó végtag (13,2%) vagy a gerinc sérülése volt (6,3%). [5]
- A hátsó tibialis neurovaszkuláris köteg a calcanealis test mediális oldalán halad, és a sustentaculum tali árnyékolja a neurovaszkuláris sérülések nem gyakoriak calcanealis törésekkel. [1]
Jellemzők/Klinikai bemutatás
Kezdetben a páciens fent említett traumatikus eseményt mutathat be, amelynek klinikai jellemzői a következők:
- A betegek diffúz fájdalommal, ödémával és ecchymózissal jelentkeznek az érintett törési helyen.
- A beteg valószínűleg nem képes elviselni a súlyt, járni és mozgatni a lábat.
- Duzzanat a sarok területén
- A talpi ívön átterjedő plantáris ekchimózisnak jelentősen fel kell vetnie a gyanút.
- Az Achilles-ín rokkantsága társulhat, ami felveti a calcaneus sérülésének gyanúját is.
- A sarok körüli bőrminőséget meg kell vizsgálni a sápadtság és/vagy a fenyegetett bőr szempontjából. Ez különösen fontos a nyelv típusú calcaneus törések esetén. [1]
- Általánosított fájdalom a sarok területén, amely általában lassan (több naptól-hétig) alakul ki: jellemzően stressztörések esetén
- A sarok vagy a talpi boltozat deformitása: Az oldalsó calcanealis határ kifelé történő elmozdulása miatt lehetséges a sarok kiszélesedése vagy kiszélesedése. [5]
Vizsgálat
- Tapintás: Gyengédség a calcaneus felett, miközben a sarkát mindkét oldalról szorítja. [7] A préspróba pozitív a calcaneus stressztörésében.
- Alapos neurovaszkuláris vizsgálat elengedhetetlen. Az ipsilateralis dorsalis pedis vagy a hátsó sípcsont pulzusának mértéke összehasonlítható az kontralaterális végtaggal. Ha felmerül az artériás sérülés gyanúja, és az angiográfiával vagy a Doppler-szkenneléssel gyors további vizsgálat végezhető.
- Szükség van az összes alsó végtagi ínfunkció értékelésére is.
- A gerinc törésének vizsgálata, mint axiális terhelésből származó calcaneus kapcsolódó törése. [1]
Diagnosztikai eljárások
Röntgen: AP, laterális és ferde sima film szükséges a láb és a boka. Harris nézet nyerhető, amely axiális irányban mutatja a calcaneust.
- Axiális - Meghatározza az elsődleges törésvonalat, és megjeleníti a testet, a tuberositást, a középső és a hátsó felületet.
- Oldalsó - Meghatározza a Bohler-szöget.
- Ferde/Broden nézete - Megjeleníti az elsődleges törésvonal elmozdulásának mértékét. [2]
CT vizsgálat: Arany színvonalú traumás calcanealis sérüléseknél.
Csontszkennelés vagy MRI: ajánlott a calcaneus stressztörése esetén.
Néhány referenciaszög és jel a röntgenfelvételen:
- Mondor jele a CT-n azonosított hematoma, amely a talp mentén húzódik és patognomikusnak tekinthető a calcanealis törésnél.
- Bohler szöge a sima filmre rajzolt két vonal közötti szög. Az első vonal a tuberositás legmagasabb pontja és a hátsó felület legmagasabb pontja között helyezkedik el, a második pedig az elülső folyamat legmagasabb pontja és a hátsó oldal legmagasabb pontja között van. A normál szög 20-40 fok között van. Lehet, hogy sima röntgenfelvételeken depressziós, ha calcaneus törés.
- A Gissane kritikus szöge a sima filmre rajzolt két vonal közötti szög. Az első a calcaneus elülső lefelé eső lejtőjén, a második a felső felfelé vezető lejtőn. A normál szög 130-145 fok. Ez lehet a calcaneus törésének növekedése. [1]
Osztályozás
A calcanealis törések két általános kategóriába sorolhatók.
- Extraartikuláris törések: A calcanealis törések 25% -át teszi ki. Ezek tipikusan magukban foglalják az Achilles-ín calcanealis tuberosityjának avulziós sérüléseit, a bifurkát ínszalag elülső folyamatát, a sustentaculum talit, a calcanealis testtörést, a stressztörést.
Essex-Lopresti osztályozás: Oldalsó radiográfiai képeket használó törésvonalakon alapul.
- Ízületi depresszió típusa egyetlen vertikális törésvonallal a Gissane szögén keresztül, elválasztva a calcaneus elülső és hátsó részét.
- Nyelvtípus amelynek ugyanaz a vertikális törésvonala, mint egy mélyedéstípusnak, egy másik vízszintes törésvonal pedig hátrafelé haladva egy felső hátsó töredéket hoz létre. A tuberozitástöredék ezután kiválóan foroghat. [1]
Csiszoló osztályozás: Ez egy széles körben alkalmazott osztályozási rendszer, amely a koronán rekonstruált CT-képeket használja a hátsó arculatot mutatva. A Sanders osztályozási rendszer nemcsak a kezelés tervezésében, hanem a prognózis meghatározásában is hasznos. [3] 4 típusú törés létezik az ízületi töredékek száma és elhelyezkedése alapján.
- Az I. típusú törések nincsenek elhelyezve.
- A II. Típusú törések (két ízületi darab) a hátsó oldalt érintik, és A, B és C típusokra vannak felosztva, a törésvonal mediális vagy laterális elhelyezkedésétől függően (több mediális törést nehezebb vizualizálni és intraoperatív módon csökkenteni).
- A III. Típusú törések (három ízületi darab) tartalmaznak egy további nyomott középső töredéket, és AB, AC és BC típusokra oszthatók, a törésvonalak helyzetétől és helyétől függően.
- A IV-es típusú töréseket (négy vagy több ízületi töredék) erősen aprítják. [1] [3]
Irányítás/beavatkozás
Nincs univerzális kezelés vagy sebészeti megközelítés az összes calcanealis törés esetén. A calcanealis törések kezelése az egyes törések patoanatómiájától függ, amely a lágyrész károsodását, a kapcsolódó sérüléseket, a funkcionális igényt és a beteg társbetegségeit kíséri. [11]
A calcaneus-törés kezelése két típusra osztható: operatív és nem operatív kezelésre.
Operatív ellátás
A calcaneus törést szenvedő betegek többségének a műtét a kezelés megfelelő formája [12]. Az intraartikuláris töréseket gyakran operatív módon kezelik. A műtét célja a calcaneum általános alakjának rekonstrukciója, és az ízületi felületek rendkívül fontosak a jó funkcionális eredmény eléréséhez. [11] Ez a törés nyílt redukciójával és belső rögzítésével lehetséges. Különböző megközelítések léteznek a nyílt redukció és a belső rögzítés végrehajtására. Ez az eljárás csökkenti az ízületi gyulladás (poszttraumás subtaláris ízületi gyulladás) kialakulásának lehetőségét és maximalizálja a láb inverziójának és kifordulásának lehetőségét. [11]
Szintén csökkenteni kell az extraartikuláris töréseket, amelyeknél jelentős a hátsó láb varus vagy valgus deformitása (> 10 °), valamint azokat, amelyeknél a sarok jelentősen ellaposodik, kiszélesedik vagy megrövidül. A nyelv típusú törés veszélyes extraartikuláris altípusa, amely a calcanealis tuberosity felső szélének súlyos elmozdulásával jár („csőrtörés”), sebészeti szükséghelyzet. [11]
Nem operatív ellátás
A nem operatív kezelés előnyösebb, ha a peroneális inak nincsenek ütközve és a törésszegmensek nem mozdulnak el (vagy 2 mm-nél kisebbek). [11] A nem operatív ellátás akkor is ajánlott, ha a törés jelenléte ellenére a súlyt terhelő megfelelő beállítást megfelelően fenntartották, és a csuklós felületeket nem zavarják. Az ízületen kívüli töréseket általában konzervatív módon kezelik. Gyakran kezelik azokat a betegeket is, akik 65 évesnél idősebbek, vagy akiknek már vannak egészségi állapotaik, például cukorbetegség, neurovaszkuláris elégtelenség, nem megfelelőség (pl. Kábítószerrel való visszaélés) és súlyos szisztémás rendellenességek, immunhiányos és/vagy rossz általános prognózissal. nem operatív technikákat alkalmazva. [11]
A lágyrész sérülése esetén a RICE protokoll immobilizációval követhető a nem operatív kezelésben.
Mozgáskorlátozás: Egy öntvény, sín vagy merevítő megtartja a lábadban lévő csontokat megfelelő helyzetben, amíg gyógyulnak. A gipsznek 6–8 hétig kell viselnie - vagy esetleg tovább, a nyomon követett röntgenfelvételek alapján. Ez idő alatt a súlyviselés szigorúan tilos. [13]
Fizikoterápiás menedzsment
A műtét után aktív mozgásgyakorlatok végezhetők kis mozgásokkal a láb és a boka összes ízületén. Ezeket a gyakorlatokat a bokaízület mozgásának fenntartására és visszaszerzésére használják. Ha az érintett alsó végtagra szükség van rá, a beteg emeléssel, jegesedéssel és összenyomással folytathatja. A terápia során a páciens fokozatos súlyt visel. A betegek ezt nagyon nehéznek és fájdalmasnak találhatják. A gyógytornász az összes mozgást végzi az összes hypomobile ízületnél.
A kezelés során a gastrocnemius izmok progresszív rezisztens erősítését súlyozott gyakorlatok, lábujjhegyi járás, lépcsőn felfelé és ereszkedéssel és plyometrikus gyakorlatok végzik. A törés meggyógyulásakor a gyógytornász stresszes helyzetekben elősegíti a súlyt. Ez a terápia járásoktatásból és a különböző felületeken végzett egyensúly gyakorlatból áll.
Ez néhány olyan kimeneti intézkedés, amely felhasználható a páciens funkcionális képességeinek mérésére, hogy lássa a rehabilitációs időszakban alkalmazható prognózist.
Műtét előtt
A kezdeti stabilitás elengedhetetlen az intraartikuláris calcanealis törések nyílt redukciójú belső rögzítéséhez.
A műtét előtti meghosszabbítás a következőkből áll:
• Az érintett láb azonnali emelkedése a duzzanat csökkentése érdekében.
• Tűrés, például lábszivattyú, szakaszos tömörítő eszközök vagy kompressziós csomagolások, amennyire elviselhető.
• Útmutató a kerekesszék, az ágy áthelyezésének vagy a mankóval való járáshoz. [14] [15]
Műtét utáni
A calcanealis törések nem operatív és posztoperatív kezelése egyaránt magában foglalja a hagyományos immobilizációt és a korai mozgásrehabilitációs protokollokat. Valójában a nem operatív és a posztoperatív kezelés hagyományos immobilizációs protokolljai hasonlóak, és ezáltal kombinálódnak az alábbi progresszióban. [2] A nem operatív vagy posztoperatív ellátást követő hagyományos és korai mozgásrehabilitációs protokollok II. És III. Fázisa szintén összehasonlítható, és az alábbiakban együttesen írjuk le őket. [5] [16]
I. fázis: 1-4. Hét
Célok:
- Ellenőrizzék az ödémát és a fájdalmat
- Megakadályozza a törés kiterjedését vagy a műtéti stabilizáció elvesztését
- Minimalizálja a funkcióvesztést és a szív- és érrendszeri állóképességet
Közbelépés:
- Dobja a bokáját semleges, néha enyhe fordításban,
- Magasság
- A lábujj göndörödése és az aktív bokaízület (dorsiflexió és plantarflexió) - bátorítás a műtét utáni első naptól kezdve. [17]
- 2-4 nap elteltével utasítson manőver nélküli manőverezésre, vagy a sétáló-mankóval járó tréningre
- Tanuljon a kerekesszék használatában, megfelelő ülési ütemezéssel, hogy korlátozza a végtagok gravitációs helyzetben töltött idejét
- Oktatás átfogó testmozgásban és kardiovaszkuláris programban a felső végtagok és az érintett alsó végtagok felhasználásával
- A szomszédos izomzat erősítése (csípő és térd)
II. Szakasz: 5-8. Hét
Célok:
- Ellenőrizze a fennmaradó vagy visszamaradt ödémát és fájdalmat
- A súlyhordozás biztonságos előrehaladtával akadályozza meg a sérülések újbóli sérülését vagy szövődményeit
- Akadályozza meg a kontraktúrát, és térjen vissza a boka/láb ízületeihez
- Minimalizálja a funkcióvesztést és a szív- és érrendszeri állóképességet
Közbelépés:
- Folyamatos emelkedés, jegesedés és összenyomás, ha szükséges az érintett alsó végtagok számára.
- 6-8 hét elteltével utasítsa a részleges súlyú csapágyazást mankóval vagy járókával
- Kezdjen el erőteljes testmozgást és mozgástartományt, hogy visszanyerje és fenntartsa a mozgást minden ízületnél: tibiotaláris, subtaláris, midtarsalis és lábujj ízületek, beleértve az aktív mozgástartományt nagy mennyiségű mozgás esetén, valamint a progresszív izometrikus vagy ellenálló gyakorlatokat
- Haladás és figyelemmel kíséri az átfogó felső végtagi és kardiovaszkuláris programokat
III. Szakasz: 9-12. Hét
Célok:
- A haladás súlya
- Normális járás minden felületen
- Helyezze vissza a teljes mozgástartományt
- Helyezze vissza teljes erejét
- Engedje vissza a korábbi munkahelyi állapotot
Közbelépés:
- 9-12 hét elteltével szükség esetén utasítsa a normál, teljes súlyú csapágyazást a megfelelő segédeszközzel
- Haladás és figyelemmel kíséri a szubtaláris ízület alkalmazkodási képességét az összes felületen, beleértve az osztályozott és egyenetlen felületeket is
- Közös mozgósítás az összes hypomobile ízülethez, beleértve: tibiotalar, subtalar, midtarsal és toe ízületeket
- Lágyrész-mobilizáció a gastrocnemius komplex, a talpi fascia vagy más megfelelő szövetek hypomobil szöveteihez
- A gasztroknemius-komplexum fokozatos ellenállása a szíjtárcsák, a súlyozott testmozgás, a lábujjhegyi ambuláció, az emelkedő/ereszkedő lépcsők, az ugrás vagy más plyometrikus gyakorlat, a medence gyakorlása és más mászási tevékenységek révén.
- Munkakeményítési program vagy tevékenységek, amelyek lehetővé teszik a munkába való visszatérést 13–52 hét között.
Implantátum eltávolítás:
Az implantátum eltávolítása 1 évvel a lemez rögzítése után csak kiálló hardver vagy masszív, korlátozott mozgástartományú arthrofibrosis esetén javasolt, többnyire a lemez rögzítése után extenzív megközelítésekkel. Az implantátum eltávolítását intraartikuláris artrolízissel és szennyeződésmentesítéssel kombináljuk, szubtaláris artroszkópiával. [11]
- Calcanealis törések - láboktatás
- Botulizmus - fiziopédia
- Calcanealis töréscédrus-Sinai
- Kalcium, D-vitamin és törések (jaj!) - Harvard Health Blog - Harvard Health Publishing
- Lépfene - fiziopédia