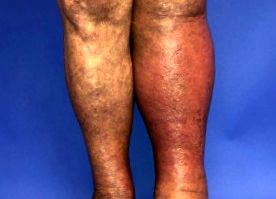
Cellulitis
Szerző: Dr. Amy Stanway, Bőrgyógyászati Osztály, Waikato Kórház, Hamilton, Új-Zéland, 2001. Felülvizsgálta és frissítette: Dr. Jannet Gomez, a Queen Mary University London klinikai dermatológiai posztgraduális hallgatója, Egyesült Királyság; Főszerkesztő, Hon A/Prof Amanda Oakley, bőrgyógyász, Hamilton, Új-Zéland, 2016. július.
Mi a cellulitis?
A cellulitisz az alsó dermis és a szubkután szövet gyakori bakteriális fertőzése. Vörös, fájdalmas, duzzadt bőr és szisztémás tünetek lokalizált területét eredményezi. Hasonló tüneteket tapasztalhat a felszínesebb fertőzés, az erysipelák, így a cellulitist és az erysipelákat gyakran együtt vizsgálják.
Cellulitis
Cellulitis a bal lábon
Ki kap cellulitist?
A cellulitisz minden életkorú és fajú embert érint. A cellulitisz hajlamai a következők:
- A cellulitis korábbi epizódja (i)
- A lábujjak vagy a sarok repedése, pl. Lábgomba, tinea pedis vagy repedezett sarok miatt
- Vénás betegség, pl. Gravitációs ekcéma, lábszárfekély és/vagy nyiroködéma
- Jelenlegi vagy korábbi sérülés, pl. Trauma, műtéti sebek, sugárkezelés
- Immunhiány, pl. Emberi immunhiány vírus fertőzés (HIV)
- Immuncsökkentő gyógyszerek
- Cukorbetegség
- Krónikus vesebetegség
- Krónikus májbetegség
- Elhízottság
- Terhesség
- Alkoholizmus
Sokan hamisan tulajdonítják a cellulitis epizódját egy láthatatlan pókcsípésnek. A dokumentált pókcsípés nem vezetett cellulitishez.
Mi okozza a cellulitist?
A leggyakoribb cellulitist okozó baktériumok a Streptococcus pyogenes (az esetek kétharmada) és a Staphylococcus aureus (egyharmada). A cellulitis ritka okai a következők:
- Pseudomonas aeruginosa, általában a láb vagy a kéz defektes sebében
- Haemophilus influenzae, arc cellulitisben szenvedő gyermekeknél
- Anaerobok, Eikenella, Streptococcus viridans, emberi harapás következtében
- Pasteurella multocida, macska vagy kutya harapása miatt
- Vibrio vulnificus, sós vizek expozíciója miatt, pl. Korall sérülés
- Aeromonas hydrophila édes vagy sós víz hatására, pl. Pióca harapása következtében
- Erysipelothrix (erysipeloid), henteseknél.
Melyek a cellulitis klinikai jellemzői?
A cellulitisz bármelyik helyet érintheti, leggyakrabban egy végtagot
- Általában egyoldalú; a bilaterális betegség gyakrabban egy másik állapotnak köszönhető
- Ez önmagában jelentkezhet, vagy bonyolíthatja a mögöttes bőrbetegséget vagy sebet.
A betegség első jele gyakran a rossz közérzet, lázzal, hidegrázással és remegéssel (szigorral). Ennek oka a véráramban lévő baktériumok (bakterémia). A szisztémás tüneteket hamarosan a fájdalmas, vörös, duzzadt bőr lokalizált területének kialakulása követi. Egyéb jelek:
- Gödrös bőr (peau d’orange)
- Melegség
- Hólyagosodás
- Eróziók és fekélyek
- Tályogképződés
- Purpura: petechia, ecchymosis vagy haemorrhagiás bullae
A cellulitisz társulhat lymphangitishoz és lymphadenitishez, amelyek a nyirokerekben és a helyi nyirokmirigyekben található baktériumok miatt következnek be. Vörös vonal követi a fertőzés helyét a közeli érzékeny, duzzadt nyirokmirigyekig.
A sikeres kezelés után a bőr pelyhesedhet vagy lehámozhat, miközben gyógyul. Ez viszkethet.
Melyek a cellulitis szövődményei?
A súlyos vagy gyorsan progresszív cellulitis a következőket eredményezheti:
- Nekrotizáló fasciitis (súlyosabb lágyrész-fertőzés, amelyet súlyos fájdalom, sápadtság, érzékelésvesztés, purpura, fekély és nekrózis ismer el)
- Gáz gangréna
- Súlyos szepszis (vérmérgezés)
- Egyéb szervek fertőzése, pl. Tüdőgyulladás, osteomyelitis, agyhártyagyulladás
- Endocarditis (szívbillentyű-fertőzés).
A vérmérgezést láz, rossz közérzet, étvágytalanság, émelygés, levertség, fejfájás, izom- és ízületi fájdalmak ismerik fel. A súlyos fertőzés hipotenzióhoz (alacsony vérnyomás, összeomlás), csökkent kapilláris keringéshez, szívelégtelenséghez, hasmenéshez, emésztőrendszeri vérzéshez, veseelégtelenséghez és eszméletvesztéshez vezet.
Hogyan történik a cellulitis diagnózisa?
A cellulitis diagnózisa elsősorban klinikai jellemzőkön alapul. A vizsgálatok feltárhatják:
- Leukocytosis (megnövekedett fehérvérsejtszám).
- Emelt C-reaktív fehérje (CRP)
- A kórokozó a vér vagy pustulák, kéreg, erózió vagy seb kultúráján.
Képalkotás végezhető. Például:
- Mellkas röntgen szívelégtelenség vagy tüdőgyulladás esetén
- Doppler ultrahang vérrögök keresésére (mélyvénás trombózis)
- MRI nekrotizáló fasciitis esetén.
Mi a cellulitis differenciáldiagnózisa?
A cellulitist gyakran akkor diagnosztizálják, amikor egy másik gyulladásos bőrbetegség felelős a bőrpírért és a duzzanatokért. A „pseudocellulitist” okozó állapotok a következők:
Mi a cellulitis kezelése?
A cellulitisz potenciálisan súlyos. A betegnek pihennie kell, és fel kell emelnie az érintett végtagot. A fertőzés előrehaladásának/visszafejlődésének figyelemmel kísérése érdekében a duzzanat érintett területének szélét meg kell jelölni.
A megfelelő antibiotikumok kiválasztásakor elengedhetetlen a helyi organizmusok és a rezisztencia-minták ismerete. A cellulitisz kezelése bonyolultabbá válik a meticillin-rezisztens Staphylococcus aureus (MRSA) és a makrolid- vagy eritromicin-rezisztens Streptococcus pyogenes miatt.
A komplikáció nélküli cellulitisz kezelése
Ha nincsenek szisztémás betegségek vagy kiterjedt cellulitisz jelei, a betegeket orális antibiotikumokkal kezelhetik otthon, legalább 5-10 napig. Egyes esetekben az antibiotikumokat addig folytatják, amíg a fertőzés minden jele megszűnik (bőrpír, fájdalom és duzzanat), néha több hónapig. A kezelésnek tartalmaznia kell:
- Fájdalomcsillapító a fájdalom csökkentésére
- Megfelelő víz/folyadék bevitel
- A már meglévő bőrbetegségek kezelése, például vénás ekcéma vagy tinea pedis
Szisztémás betegséggel járó cellulitis kezelése
A súlyosabb cellulitist és szisztémás tüneteket folyadékkal, intravénás antibiotikumokkal és oxigénnel kell kezelni. Az antibiotikumok megválasztása az elterjedt organizmusokon alapuló helyi protokolloktól és azok rezisztencia-mintáitól függ, és a tenyésztési/érzékenységi jelentések szerint megváltoztatható.
- A penicillin alapú antibiotikumokat gyakran választják (pl. Penicillin G vagy flucloxacillin)
- Az amoxicillin és a klavulánsav széles spektrumú fedést nyújt, ha szokatlan baktériumok gyanúja merül fel
- A cefalosporinokat szintén gyakran használják (pl. Ceftriaxon, cefotaxim vagy cefazolin)
- A klindamicint, a szulfametoxazolt/trimetoprimot, a doxiciklint és a vankomicint penicillin- vagy cefalosporinallergiában szenvedő betegeknél vagy meticillinrezisztens Staphylococcus aureus fertőzés gyanúja esetén alkalmazzák.
- A széles spektrumú antibiotikumok tartalmazhatnak linezolidot, ceftarolint vagy daptomicint is
Néha orális probenecidet adnak az antibiotikum szint fenntartásához a vérben.
A kezelést orális antibiotikumokra lehet váltani, ha a láz rendeződött, a cellulitisz visszafejlődött és a CRP csökken.
Multidiszciplináris ellátás
- Belgyógyász orvoshoz fordulnak a szepszis felméréséhez és kezeléséhez.
- A fertőző betegségek szolgálata tanácsot adhat a mikrobiológia és az antibiotikum megválasztása terén.
- A sebészt arra hívják, hogy ürítse ki a tályogot, eltávolítsa a nekrotikus szövetet és enyhítse a kompressziós tüneteket, pl. Rekesz szindróma .
- Orbitális cellulitis esetén szemésznek kell részt vennie.
- Bőrgyógyászt hívhatunk a cellulitis diagnózisának megerősítésére vagy alternatív diagnózisok javaslására.
- A szakápolók tanácsot adhatnak a kötszerezéssel és a kötözéssel kapcsolatban.
Mi a visszatérő cellulitis kezelése?
A visszatérő cellulitiszben szenvedő betegek:
- Kerülje a traumát, viseljen hosszú ujjat és nadrágot magas kockázatú tevékenységekben, például kertészkedésben
- Tartsa a bőrt tisztán és jól hidratálva, körmével jól ellátva
- Kerülje el, hogy az érintett végtagból vérvizsgálatokat vegyenek
- Korán kezelje a kéz és a láb gombás fertőzéseit
- Tartsa a duzzadt végtagokat a nyugalmi keringés elősegítése érdekében a pihenés ideje alatt. A krónikus lymphoedemában szenvedők számára előnyös lehet a kompressziós ruházat.
A 2 vagy több cellulitis epizódban szenvedő betegek számára előnyös lehet az alacsony dózisú penicillin V-vel vagy eritromicinnel végzett krónikus szuppresszív antibiotikum-kezelés egy-két évig.
- Arckiütések DermNet NZ
- Darier-betegség DermNet NZ
- Dermatitis herpetiformis DermNet NZ
- Erythema annulare centrifugum DermNet NZ
- Tartósítószerekkel szembeni kontaktallergia DermNet NZ