EPM Tools Intenzív viselkedésterápia (IBT) Elhízás és kardiovaszkuláris betegségek Medicare Preventive
Index
A CMS-en keresztüli egészségügyi és emberi szolgáltatások egyre inkább részt vesznek a megelőző ellátásban, és egyre több fizetést fizetnek a szűrésért és a megelőző ellátásért, ami végső soron megváltoztatja a Medicare-kedvezményezettek gondozását, egészségét és az ellátás költségeit. Két új szolgáltatás:
- Intenzív viselkedésterápia (IBT) az elhízáshoz (G0477)
- Intenzív viselkedésterápia (IBT) szív- és érrendszeri betegségek esetén (G0446)
- A következő hivatkozás a CMS elhízás elleni intenzív viselkedésterápiájára (IBT) vonatkozik.
- Az alábbi hivatkozás a CMS intenzív viselkedési terápiájára (IBT) vonatkozik a szív- és érrendszeri betegségekre.
Az elhízás (évente legfeljebb 22 látogatás) és/vagy a szív- és érrendszeri betegségek (évente egyszer) IBT önálló számlázható szolgáltatás. Az IBT elkülönül a kezdeti megelőző fizikai vizsgálattól (IPPE) vagy az éves wellness látogatástól (AWV). A Medicare kedvezményezettjei bármikor megszerezhetik az IBT-t az elhízás vagy a szív- és érrendszeri szolgáltatások után a Medicare B. részének beiratkozását követően.
Az elhízás vagy a szív- és érrendszeri betegségek minden egyes IBT-jének összhangban kell lennie az USA Preventive Services Task Force (USPSTF) által elfogadott 5A megközelítésével. Ez a megközelítés a következőket tartalmazza:
- Értékelje: Kérdezzen vagy értékelje a magatartási egészségügyi kockázat (oka) t és tényezőket, amelyek befolyásolják a viselkedés megváltoztatásának céljait vagy módszereit;
- Tanácsol: Tegyen egyértelmű, konkrét és személyre szabott viselkedésmódosítási tanácsokat, ideértve a személyes egészségkárosodásra és előnyökre vonatkozó információkat is;
- Egyetért: Együttműködően válassza ki a megfelelő kezelési célokat és módszereket a kedvezményezett érdeklődése és hajlandósága alapján megváltoztatni viselkedését;
- Segít: Használjon viselkedésmódosító technikákat (önsegítés és/vagy tanácsadás), segítse a kedvezményezettet a megbeszélt célok elérésében azáltal, hogy elsajátítja a viselkedésváltozáshoz szükséges készségeket, bizalmat, valamint társadalmi vagy környezeti támogatásokat, szükség esetén kiegészítő orvosi kezelésekkel kiegészítve; és
- Rendezni: Tervezze meg a nyomon követési kapcsolatokat (személyesen vagy telefonon), hogy folyamatos segítséget vagy támogatást nyújtson, és szükség szerint módosítsa a kezelési tervet, ideértve az intenzívebb vagy speciálisabb kezelésre történő utalást.
| Index |
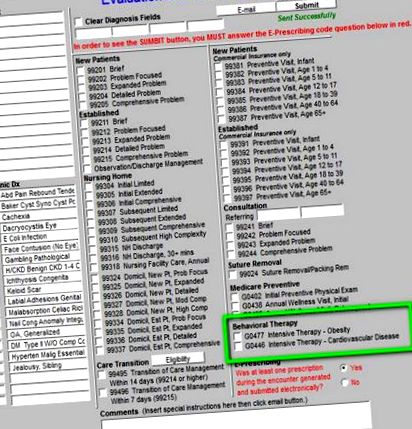
Egy teljes látogatás fordítható e szolgáltatások egyikére, vagy elvégezhető más szolgáltatásokkal együtt, és a szolgáltató számlázhat mindkettőért. Ennek a két megelőző szolgáltatásnak a G-kódjai megtalálhatók a SETMA kiértékelési és kezelési sablonjában, és az alábbiakban zöld színnel jelennek meg:
Ez a tartalom a SETMA betegségkezelési eszközeiből származik:
- Súlykezelés
- Cukorbetegség
- Kardiometabolikus kockázat szindróma
- Magas vérnyomás
- Diszlipidémia
- Pangásos szívelégtelenség
- Vesebetegség
- A cukorbetegség megelőzése és a magas vérnyomás megelőzése
- Kevesebb kezdeményezés (Fogyás, testmozgás, dohányzás abbahagyása)
Az egyes eszközök használatának oktatóanyagai a következő oldalon találhatók:
- A SETMA honlapja a www.jameslhollymd.com címen, az EPM Tools (elektronikus betegkezelés) alatt.
- A SETMA intranetje,
- Beágyazva a SETMA elektronikus orvosi nyilvántartásába
- Nyomtatott anyag
| Tranzisztorikus modellváltozási szakaszok (TMSC) | Index |
A viselkedés megváltoztatása és e változás fenntartása az IBT-vel kapcsolatos kérdés lényege. Az egyik eszköz, amelyet a SETMA erre az erőfeszítésre épített, a transznemű elméleti modell változási szakaszainak elektronikus telepítése. Az alábbiakban részletesen bemutatjuk ezt az eszközt.
A SETMA létrehozta a TMSC öt különböző feltételben történő felhasználásának lehetőségét, amint az az alábbi, zöld színnel felvázolt sablonon látható.
Mivel az emberek nem statikusan reagálnak egészségükre és viselkedésükre, ez a telepítés lehetővé teszi a SETMA szolgáltatók számára, hogy felmérjék a beteg:
- A változás szakasza
- Jellemzők
- Beteg verbális jel
- Megfelelő beavatkozás
- Minta párbeszéd
minden IBT találkozás esetén. Mivel a beteg figyelme, a változás iránti törekvése és önmotivációja a változás szakaszainak folytonosságán mozog, a pácienssel folytatott megbeszélés a beteg szükségleteinek megfelelően alakítható ki hatékony beteg/szolgáltató párbeszéddel, nem pedig az egészségügyi szolgáltatóval. egy monológ, amely csak a szolgáltató által végzett páciens számára készült.
Az alábbiakban bemutatjuk ennek az eszköznek a súlykezelésben, a cukorbetegségben és a magas vérnyomásban való alkalmazását:
A transznemű elméleti modell a SETMA AAA otthonából érhető el, az alábbiakban zöld színnel felvázolva, vagy az intenzív elhízási viselkedésterápia vagy a szív- és érrendszeri betegségek intenzív viselkedésterápiája sablonokból, amelyek akkor jelennek meg, amikor a szolgáltató elhízás vagy szív- és érrendszeri betegségek esetén hozzáfér az IBT-hez (lásd lent).
A SETMA bevezetésével idővel áttekinthető a páciens „változásának stádiuma” az ellátásuk során használt öt eszköz mindegyikéhez. Ez lehetővé teszi a beteg számára, hogy láthassa következetességét az egészségügyi céljainak elérésében.
Ha:
- A szolgáltató tizenöt percet szán a betegnek az elhízással kapcsolatos tanácsadásában
- A páciens BMI-je legalább 30
- A beteg mentálisan kompetens és éber
A szolgáltató számlázhatja az elhízás IBT-jét. Ehhez kattintson az alább látható zöld kóddal körülvett G kódra.
Ha belegondol az IBT elhízási kód használatába, ne felejtse el a KEVESEBB Kezdeményezés (Fogyás, testmozgás és a dohányzás abbahagyása) és a SETMA Súlykezelő eszköze. Mindkét eszköz biztosítja az IBT elhízás elemeinek teljesítéséhez szükséges útmutatást és dokumentációt. Ezenkívül az ezen eszközök mindegyikéhez társított ellátási és kezelési terv (amelyek közül néhányat korábban felsoroltunk) kiváló összekötőként szolgál az IBT és a beteg mindennapi élete között. A két funkció oktatóanyagai a következő címen találhatók:
Kevesebb bemutató
Felnőtt testsúly-bemutató - ennek a bemutatónak a húszoldalas magyarázata a változás transznemű elméleti modelljének értékeléséről
Ha rákattint a G0477 melletti négyzetre (lásd fent a zölddel vázoltakat), megjelenik a következő sablon, amely három kérdés megválaszolásához szükséges.
Ha mindhárom kérdésre „igen” választ ad, a következő megfogalmazás jelenik meg: „A fenti válasz alapján Ön számlázhatja ezt a viselkedésterápiás kódot. Ezt a kódot választjuk ki Önnek. ” Ha még nem fejezte be a változás transznemű elméleti modelljét, megteheti azt a „Kattintson a teljesítéshez” gombra kattintva.
Ha bármilyen kérdésre nemmel válaszol, az alábbiakban zöld színnel felvázolva, figyelmeztetni fogja, hogy nem tud számlázni az IBT elhízásért.
Miután megkapta az értesítést arról, hogy számlázhat az IBT elhízásért, kattintson a gombra Beküldés gombra, az alábbiak szerint zöld színnel felvázolva.
Egyedülálló előny - ez azt jelenti, hogy más gondozással együtt, vagy önmagában külön ellátásként is elvégezhető.
- A Medicare által lefedett elhízási ellátásokra vonatkozó IBT önálló számlázható szolgáltatás.
- Számlázható az IPPE-vel, vagy eltekintve attól, vagy az éves wellness látogatáson (AWV).
- A Medicare kedvezményezettjei bármikor megszerezhetik az IBT-t az elhízási szolgáltatásokért a Medicare B. részének beiratkozását követően, beleértve az IPPE vagy az AWV találkozásuk során.
A szolgáltatás nyújtásának kritériumai - A betegnek:
- A BMI értéke meghaladja a 30 kilogramm/méter négyzetet.
- A tanácsadás idején mentálisan kompetensnek kell lennie
- Az alapellátás-szolgáltatónak tanácsot kell adnia: háziorvosnak vagy ápolónőnek
Egy 12 hónapos időszakban legfeljebb 22 látogatás engedélyezett, elosztva:
- az első hónapban minden héten egy személyes látogatás;
- minden második héten egy személyes látogatás a 2-6. hónapban; és
- havonta egy személyes látogatás a 7-12. hónapig, ha a beteg az első 6 hónapban teljesíti a 3 kg (6,6 font) súlycsökkenés követelményét.
Abban az esetben, ha egy Medicare-beteg jogosult az IBT-re az elhízás miatt, és megkapja azt az elsődleges ellátási környezetében, jelentse a HCPCS II. Szintű kódot G0477 Szemtől szembeni viselkedési tanácsadás elhízás esetén, 15 perc és a megfelelő ICD-9-CM kód a BMI 30.0 vagy újabbnál (V85.30-V85.39, V85.41-V85.45). ICD-10 kereszteződés: Z68.30 - Z68.39, Z68.41 - Z68.45
Az elhízás minden egyes IBT-jének összhangban kell lennie az 5A USPSTF által elfogadott megközelítésével. Ez a megközelítés a következőket tartalmazza:
- Értékelje: Kérdezzen vagy értékelje a magatartási egészségügyi kockázat (oka) t és tényezőket, amelyek befolyásolják a viselkedés megváltoztatására vonatkozó célokat vagy módszereket
- Tanácsol: Tegyen egyértelmű, konkrét és személyre szabott viselkedésmódosítási tanácsokat, ideértve a személyes egészségkárosodásra és előnyökre vonatkozó információkat is;
- Egyetért: Együttműködően válassza ki a megfelelő kezelési célokat és módszereket a kedvezményezett érdeklődése és hajlandósága alapján megváltoztatni viselkedését;
- Segít: A viselkedésváltoztatási technikák (önsegítés és/vagy tanácsadás) segítségével segítik a kedvezményezettet a megbeszélt célok elérésében azáltal, hogy elsajátítják a viselkedésváltozáshoz szükséges készségeket, bizalmat, valamint társadalmi vagy környezeti támogatásokat, szükség esetén kiegészítő orvosi kezelésekkel kiegészítve; és
- Rendezni: Tervezze meg a nyomon követési kapcsolatokat (személyesen vagy telefonon), hogy folyamatos segítséget vagy támogatást nyújtson, és szükség szerint módosítsa a kezelési tervet, beleértve az intenzívebb vagy speciálisabb kezelésre történő utalást.
| Intenzív viselkedésterápia Kardiovaszkuláris betegség | Index |
2011. november 8-tól a Medicare intenzív magatartási terápiát nyújtott be a szív- és érrendszeri betegségekre, ha a szolgáltatást egy alapellátást nyújtó orvos végzi olyan alapellátásban, mint például a kedvezményezett háziorvosa, belgyógyász vagy ápolónő az orvosi rendelőben.
2011. november 8-tól a CMS intenzív viselkedési terápiát nyújtott be a szív- és érrendszeri betegségekre (az alábbiakban említettük mint CVD kockázatcsökkentő látogatás), amely a következő három összetevőből áll:
- Az aszpirin használatának ösztönzése a szív- és érrendszeri betegségek elsődleges megelőzésére, amikor az előnyök meghaladják a 45-79 éves férfiak és az 55-79 éves nők kockázatát;
- Magas vérnyomás szűrése 18 éves és idősebb felnőtteknél; és,
- Intenzív magatartási tanácsadás az egészséges táplálkozás elősegítése érdekében hiperlipidémiában, magas vérnyomásban, előrehaladott életkorban és a kardiovaszkuláris és étrenddel összefüggő krónikus betegség más ismert kockázati tényezőiben.
Megjegyezzük, hogy a Medicare-populációnak csak kis része (kb. 4%) 45 év alatti (férfiak) vagy 55 éves (nők), ezért a kedvezményezettek túlnyomó többségének meg kell kapnia mindhárom összetevőt. Intenzív viselkedési tanácsadás az egészséges táplálkozás népszerűsítése érdekében általánosan ajánlott, hogy a lakosság közel 100% -át lefedje az ismert kockázati tényezők előfordulása miatt.
A 2011. november 8-án és azt követően kézbesítési dátummal rendelkező igények esetén a CMS évente egy személyes CVD kockázatcsökkentő látogatást fed le azoknak a Medicare-kedvezményezetteknek, akik kompetensek és figyelmesek abban az időben, hogy a tanácsadást nyújtják, és akiknek tanácsadását a szakképzett alapellátási orvos vagy más alapellátási orvos alapellátási környezetben.
E fedezett szolgáltatás szempontjából az alapellátási rendszert úgy definiálják, hogy integrált, hozzáférhető egészségügyi szolgáltatásokat nyújtanak olyan orvosok, akik felelősek a személyes egészségügyi szükségletek nagy többségének kielégítéséért, tartós partnerség kialakításával a betegekkel, valamint gyakorlás a család és a közösség összefüggésében. A sürgősségi osztályok, a fekvőbeteg kórházak, az ambuláns sebészeti központok, a független diagnosztikai vizsgálati létesítmények, a szakképzett ápolási intézmények, a fekvőbeteg rehabilitációs intézmények és a kórházak ebben a meghatározásban nem tekinthetők alapellátásnak.
Ha tizenöt percet tölt a beteg tanácsadásával a szív- és érrendszeri kockázatról, akkor számlázhatja az IBT szív- és érrendszeri betegség G-kódját. Miközben fontolóra veszi ennek a kódnak a használatát, és kiszámítja a befektetett időt, ne felejtse el azt az időt, amelyet a beteg tanácsadására fordított A Framingham Risk Scores és a Mi lenne, ha forgatókönyvek, a kardiometabolikus kockázati szindróma, a LESS kezdeményezés, cukorbetegség, hiperlipidémia, elhízás, dohányzásról való leszokás, testmozgás és táplálkozás.
A következő SETMA oktatóanyagok és mások hasznosak lesznek ebben a tekintetben:
Az IBT szív- és érrendszeri betegség számlájához lépjen az E&M sablonba, és kattintson a megfelelő G kódra az alábbiak szerint.
Megjelenik egy előugró ablak, amely három kérdés megválaszolására kéri Önt.
Ha mindhárom kérdésre „igen” választ ad, figyelmeztetni fogja, hogy számlázhat az IBT szív- és érrendszeri betegségért. Ne feledje, hogy a változás szakaszainak transznemű elméleti modelljét kell használni az IBT számlázásához. Ha ezt megtette, akkor kattintson a „Kattintson a teljes gombra” gombra, és ekkor kitöltheti a Változás modelljét.
Ha egyik kérdésre semleges választ ad, figyelmeztetni fogja, hogy nem tud számlázni az IBT szív- és érrendszeri betegségért.
Amikor befejezi ezt a folyamatot, mindenképpen kattintson Beküldés.
G0446 -- A szív- és érrendszeri megbetegedések éves, személyes, intenzív viselkedésterápiája, 15 perc, 2011. november 8-án lesz hatályos, és bekerül a Medicare orvos díjtáblázat adatbázisának (MPFSDB) és az integrált járóbeteg-kódex 2012. januári frissítésébe. Szerkesztő (IOCE).
A CMS áttekintette az USPSTF ajánlásait és a szív- és érrendszeri betegségek intenzív viselkedésterápiájára vonatkozó bizonyítékokat, és megállapította, hogy a fent felsorolt kritériumok teljesülnek, lehetővé téve a CMS számára, hogy lefedje ezt a megelőző szolgáltatást. 2011. november 8-tól a Medicare kiterjed a szív- és érrendszeri betegségek intenzív magatartási terápiájára, ha a szolgáltatást egy alapellátási orvos nyújtja olyan alapellátási környezetben, mint például a kedvezményezett családorvosa, belgyógyász vagy ápolónő az orvosi rendelőben.
2011. november 8-tól a CMS kiterjed a szív- és érrendszeri betegségek intenzív viselkedésterápiájára (a továbbiakban CVD kockázat csökkentésére irányuló látogatásként), amely a következő három összetevőből áll:
- Az aszpirin használatának ösztönzése a szív- és érrendszeri betegségek elsődleges megelőzésére, amikor az előnyök meghaladják a 45-79 éves férfiak és az 55-79 éves nők kockázatát;
- Magas vérnyomás szűrése 18 éves és idősebb felnőtteknél; és,
- Intenzív magatartási tanácsadás az egészséges táplálkozás elősegítése érdekében hiperlipidémiában, magas vérnyomásban, előrehaladott életkorban és a kardiovaszkuláris és étrenddel összefüggő krónikus betegség más ismert kockázati tényezőiben.
Megjegyezzük, hogy a Medicare-populációnak csak kis része (kb. 4%) 45 év alatti (férfiak) vagy 55 éves (nők), ezért a kedvezményezettek túlnyomó többségének meg kell kapnia mindhárom összetevőt. Intenzív viselkedési tanácsadás az egészséges táplálkozás népszerűsítése érdekében általánosan ajánlott, hogy a lakosság közel 100% -át lefedje az ismert kockázati tényezők előfordulása miatt.
A 2011. november 8-án és azt követően kézbesítési dátummal rendelkező igények esetén a CMS évente egy személyes CVD kockázatcsökkentő látogatást fed le azoknak a Medicare-kedvezményezetteknek, akik kompetensek és figyelmesek abban az időben, hogy a tanácsadást nyújtják, és akiknek tanácsadását a szakképzett alapellátási orvos vagy más alapellátási orvos alapellátási környezetben.
E fedezett szolgáltatás szempontjából az alapellátási rendszert úgy definiálják, hogy integrált, hozzáférhető egészségügyi szolgáltatásokat nyújtanak olyan orvosok, akik felelősek a személyes egészségügyi szükségletek nagy többségének kielégítéséért, tartós partnerség kialakításával a betegekkel, valamint gyakorlás a család és a közösség összefüggésében. A sürgősségi osztályok, a fekvőbeteg kórházak, az ambuláns sebészeti központok, a független diagnosztikai vizsgálati létesítmények, a szakképzett ápolási intézmények, a fekvőbeteg rehabilitációs intézmények és a kórházak ebben a meghatározásban nem tekinthetők alapellátásnak.
Az aszpirinhasználat és az egészséges táplálkozás viselkedési tanácsadásának összhangban kell lennie az USPSTF által az ilyen szolgáltatások leírására alkalmazott Five A megközelítéssel:
- A lisztérzékenység és az elhízás összefüggésben van
- Az étrend minősége és a szív- és érrendszeri megbetegedések és a halálozás hosszú távú abszolút kockázata -
- Az éhomi étrend csökkenti a szív- és érrendszeri betegségek fontos kockázati tényezőjét
- A szakértők az elhízást betegségként definiálják
- Az étrendi zsírbevitel és a szív- és érrendszeri betegségek megelőzése szisztematikus felülvizsgálat