A túlsúly és az elhízás szerepe a gasztrointesztinális betegségekben
Absztrakt
Az elhízás gyakorisága világszerte növekszik, ami az általános egészségi állapot súlyos károsodásához vezet. Valójában az elhízáshoz több kóros állapot társult, ami túlzott halálozást eredményezett. Különösen a túlsúly és az elhízás jól ismert rizikófaktor számos gyomor-bélrendszeri (GI) rendellenesség, azaz funkcionális GI-rendellenesség, valamint gyulladásos bélbetegség (IBD), hasnyálmirigy-gyulladás és GI-rák szempontjából. Jelen áttekintés célja összefoglalni a túlsúly és az elhízás szerepét a GI betegségben, különös tekintettel azokra a hihető biológiai mechanizmusokra, amelyek az irodalom legfrissebb bizonyítékai alapján megmagyarázhatják az elhízás és a GI betegség összefüggését.
1. Bemutatkozás
Az elhízás elterjedtsége világszerte növekszik, és a felnőttek körében, valamint a gyermekek és serdülők körében az egyik legfontosabb egészségügyi probléma. Az Egészségügyi Világszervezet (WHO) az elhízást a testzsír túlzott felhalmozódásaként határozza meg, amely számos egészségügyi kockázattal jár. A testzsír százalékának mérésével és osztályozásával kapcsolatos nehézségek leküzdése érdekében a WHO a testtömeg-indexet (BMI) határozta meg a túlsúly és az elhízás meghatározására szolgáló specifikus paraméterként. A BMI szerint az egyének túlsúlyosak vagy elhízott állapotokhoz vannak rendelve, amint azt az 1. táblázat mutatja .
Asztal 1
A túlsúly és az elhízás kategóriái a testtömeg-index (BMI) szerint.
| Túlsúly: 25,0–29,9 kg/m 2 |
| 1. osztályú elhízás: 30,0–34,9 kg/m 2 |
| 2. osztályú elhízás: 35,0–39,9 kg/m 2 |
| 3. osztályú elhízás ≥40 kg/m 2 |
Ennek ellenére a BMI nem teszi lehetővé a testösszetétel teljes értékelését, mivel nem különbözteti meg a zsírmentes tömeget a zsírszövettől. Így egy normál BMI-vel rendelkező alany (18,5–24,9 kg/m 2) megfelelő testzsírszázalékkal vagy zsírfelesleggel rendelkezhet, amelyet a normál BMI-értékek elrejthetnek [1]. Az elhízás a várható élettartam jelentős csökkenésével jár. Köztudott, hogy az elhízás az egész világra kiterjedő egészségügyi probléma, amely a GI betegségen kívül számos betegség, nevezetesen a szív- és érrendszeri betegségek, a cukorbetegség és a rákos megbetegedések fokozott kockázatához vezet; ráadásul az elmúlt években több bizonyíték is erős összefüggést mutat az elhízás és a várható élettartam jelentős csökkenése között [2,3,4,5]. Különböző mechanizmusok köthetik össze az elhízást és a GI-betegséget, a mechanikus, a tumort megelőző, a rákot károsító és az étrendi tényezőktől kezdve, a 2. táblázat szerint .
2. táblázat
Az elhízást és a GI-betegséget összekapcsoló mechanizmusok egy része.
Növelje a hasi nyomást
Vezessen az alsó nyelőcső záróizom (LES) ellazulásához
Növelje a hiatus sérv előfordulásának kockázatát
A zsigeri zsír felszabadítja a tumoros faktorokat
Az egyidejű bél ingerek észlelésének fokozása
A bél motoros reflexeinek modulálása
A vékonybél motilitásának gátlása és a bélgáz-szállítás késleltetése.
Fokozott gyomor-kólika reflex
A mikrobiota összetételének modulálása
Gyulladásgátló citokinek, például tumor nekrózis faktor, valamint az 1 és 6 interleukinek zsigeri zsír felszabadulása
A GI mozgékonyságának ellenőrzése
GERD: Gastroesophagealis reflux betegség, IBS: Irritálható bél szindróma, IBD: Gyulladásos bélbetegség, GI: Gasztrointesztinális, NAFLD: Nem alkoholos zsírmáj betegség.
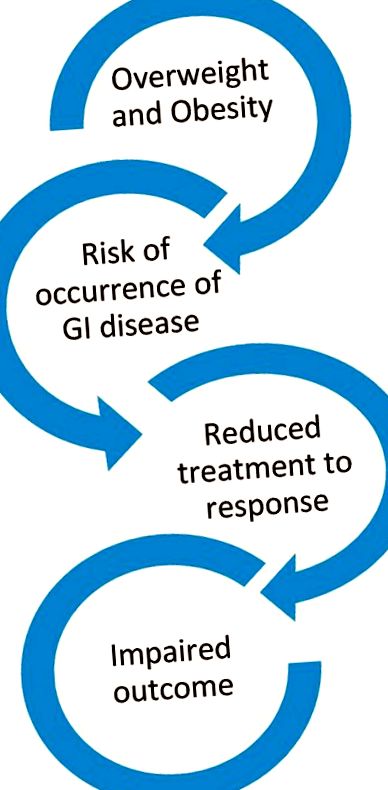
Az elhízás nemcsak számos GI rendellenesség előfordulásának kockázati tényezője, hanem negatívan befolyásolhatja a klinikai eredményeket, főleg azáltal, hogy csökkenti a specifikus kezelésre adott választ. 1.ábra .
A gasztrointesztinális (GI) betegség elhízási előfordulása és a káros klinikai kimenetel összefüggése.
Általánosságban kimutatták, hogy az elhízás befolyásolhatja a gyomor GI mozgékonyságát. Egy nagyon friss tanulmány rámutatott, hogy az adipociták által kiválasztott peptidek, nevezetesen a leptin, az adiponektin, a nesfatin-1 és az apelin képesek modulálni a GI mozgékonyságát, mind központilag, mind periférián keresztül. Itt az ideje hangsúlyozni a zsírszövet, a központi idegrendszer és a GI traktus kölcsönhatását fiziológiai vagy patofiziológiai körülmények között. Mivel az irodalomból származó következetes adatok alátámasztják a perifériás jelek szerepét a GI motoros válaszainak meghatározásában és a táplálékbevitel szabályozásában, ez az út lehetőséget jelenthet az elhízás vagy a GI betegség új terápiás megközelítéseinek feltárására [18].
Ezen túlmenően, az elhízott betegeknél megfigyelt bélmikrobiota mennyiségi és kvalitatív módosítása számos patofiziológiai mechanizmushoz kapcsolódik, amelyek megmagyarázhatják az elhízás és a GI-betegség kapcsolatát, amint azt a 2. ábra mutatja. .
Kapcsolat a megváltozott mikrobiota összetétel és a GI betegség különböző patofiziológiai mechanizmusai között elhízott betegeknél. SCFA: rövid láncú zsírsavak, IBS: irritábilis bél szindróma, IBD: gyulladásos bél rendellenességek, NAFLD: alkoholmentes zsírmáj betegség.
Jelen áttekintés célja felvázolni azokat a főbb hihető mechanizmusokat, amelyek megmagyarázhatják a túlsúly/elhízás és a GI betegség közötti összefüggést, a jelenlegi szakirodalom áttekintésével, különös tekintettel a minősített folyóiratokban publikált klinikai vizsgálatokra az impakt faktor szerint.
1.1. Felső GI rendellenességek
1.1.1. Gasztro-nyelőcső reflux betegség (GERD)
A gasztro-nyelőcső reflux betegségét (GERD) a krónikus és visszatérő jellegzetes tünetek, azaz a pirózis és a savas regurgitáció, valamint a nyelőcsőön kívüli megnyilvánulások alapján határozzák meg, amelyek rontják az életminőséget (QoL) [19].
1.2.3. Bélgyulladás (IBD)
Az IBD előfordulása a túlsúly és az elhízás mellett párhuzamosan növekszik, az IBD-ben szenvedő betegek körülbelül 15–40% -os túlsúlyosak [56] Úgy tűnik, hogy az IBD globálisan növekvő előfordulása a nyugati életmódhoz kapcsolódik; különösen jól ismert, hogy az étrend alakíthatja a mikrobiota összetételét és hatással lehet a gazda-mikroba kölcsönhatásokra [57]. Közismert tény, hogy bizonyos étrendi tényezők, mint például a fehérje és a zsír, megnövelhetik a bakteriális metabolitok termelését, amelyek károsak lehetnek a bélben, serkentve a gyulladásos folyamatokat. Másrészt a nem emészthető szénhidrátok bakteriális fermentációja rövid láncú zsírsavakat (SCFA) eredményez, amelyek a gazda hámsejtjeinek energiaforrását jelentik, és gyulladáscsökkentő, immunmoduláló, antioxidáns és javított nyálkahártya jelző molekulákként működnek. gát hatásai. Ezenkívül a zsír az epesók felszabadulása és átalakulása révén hatással lehet a mikrobiomra, ezáltal negatívan módosítva a mikrobiota összetételét [14].
Egy nemrégiben készült tanulmány rámutatott, hogy az elhízás az IBD, főleg Crohn-kór előfordulásának kockázati tényezője az ulceratív colitis vonatkozásában [58]. A zsigeri zsírbetegség a metabolikusan aktív frakció, és jobban megjósolhatja az IBD kialakulásának kockázatát, mint a BMI által meghatározott általános elhízás. Valóban vannak bizonyítékok arra, hogy az elhízás nemcsak az IBD előfordulását, hanem az előrehaladását is képes befolyásolni; bebizonyosodott, hogy a CD-ben szenvedő betegeknél a zsigeri elhízás a műtét és a behatoló betegség nagyobb valószínűségével, valamint a relapszus fokozott kockázatával járó fekélyes vastagbélgyulladással jár [59]. Az IBD-betegség evolúciójával kapcsolatos metaanalízis során azonban az eredmények azt mutatták, hogy az elhízott betegek ritkábban estek át műtéten, mint a nem elhízott betegek (RR 0,82; 95% CI 0,72–0,93). Ez azzal magyarázható, hogy figyelembe vesszük, hogy alacsonyabb BMI lehet a gyulladásos progresszió eredménye, és hogy az elhízás egy kevésbé súlyos IBD tükröződése [60].
Ezenkívül az elhízás ronthatja a kezelésre adott klinikai választ is, sőt, egy IBD-s betegeknél végzett longitudinális vizsgálatban az elhízás nemcsak a kiindulási értékelés során alkalmazott magasabb klinikai aktivitással volt összefüggésben, amelyet validált betegségaktivitási indexek segítségével értékeltek, hanem a relapszus nagyobb kockázata és továbbra is aktív marad a normál BMI-vel rendelkező betegekhez képest a 12 hónapos követés után [61]. Ezek az eredmények megerősítik a korábbi adatokat, amelyek azt mutatják, hogy az elhízás negatívan befolyásolhatja a biológiai terápiára adott reakciót fekélyes vastagbélgyulladásban szenvedő betegeknél [62]. Ezen túlmenően, a műtéti betegek esetében, számos bizonyíték arra utal, hogy az elhízás negatívan befolyásolhatja a műtéti eredményeket, különösen akkor, ha az elhízást a zsíreloszlás volumetrikus elemzése alapján határozzák meg, nem pedig csak a BMI-t [63].
1.3. Hasnyálmirigy-gyulladás
Az elhízást a krónikus alacsony fokú gyulladás tartós állapotának ismerik el, a citokinek, kemokinek és adipokinek szisztémás és parakrin növekedése révén. Az elhízás fokozza a makrofágokból és a leukocitákból származó adipociták és proinflammatorikus citokinek, például tumor nekrózis faktor, valamint az 1 és 6 interleukinok leptin kiválasztását [15]. Az elhízás a gyulladásra gyakorolt közvetlen hatása mellett képes módosítani a biológiai szerek farmakokinetikáját, ami gyors gyógyszer-clearance-t eredményez [64]. Így az elhízás negatívan befolyásolhatja mind a gyulladásos GI-betegséget, mind az orvosi terápiára adott választ.
Az intraabdominális fehér zsírszövet (WAT) már nem tekinthető izolált szövetnek, amely passzív energia-tárolóként szolgáló zsírsavakat tárol. A WAT mint aktív szekréciós szerv új megértése megváltoztatta a nézőpontot azokon a mesenterialis adipocytákon is, amelyeket a GI betegségben már nem tekintünk egyszerű passzív sejteknek. Bizonyíték van arra, hogy több zsírszövetből származó fehérje vesz részt többféle metabolikus és gyulladásos úton [65].
Például az elhízás növekvő járványa megnövelte az akut pancreatitis előfordulását és súlyosságát. A megnövekedett gyakoriság az epekövek, a hipertrigliceridémia, a cukorbetegség, a gyógyszerek és a súlycsökkentő beavatkozások bariatéri műtétjének fokozott kockázatának tudható be. Ezenkívül az elhízás súlyosbítja az akut hasnyálmirigy-gyulladás súlyosságát azáltal, hogy lehetővé teszi a telítetlen trigliceriddel dúsított zsigeri zsír szabályozatlan lipolízisét; ezek a változások felelősek a nekrózis előfordulásáért [16].
1.4. Alkoholmentes zsírmáj betegség
Az elhízás kórokozó szerepét a NAFLD-ben megerősítette az életmódváltások és az étrendmódosítás szerepére összpontosító eredményvizsgálat ennek a betegségnek a kezelésére [73]. Valójában mind az étrendet, mind a testmozgást elsődleges terápiának ismerik el; a NAFLD-ben szenvedő felnőtteknél a fittséget javító testmozgási rendek elegendőek lehetnek a máj steatosisának csökkentésére [74,75]. Valójában széles körben bebizonyosodott, hogy a mediterrán étrend NAFLD-re gyakorolt jótékony hatása mind a fogyás elősegítésével, mind a tápanyagok és a bioaktív vegyületek biztosításával magyarázható. Valójában bebizonyosodott, hogy a polifenolok, vitaminok és terpének gyulladáscsökkentő hatást mutathatnak a májban, ezáltal csökkentve az oxidatív stresszt [76].
1.5. GI rák
A rák a halálozás legfőbb oka világszerte. Ezenkívül a rák száma növekszik a népesség növekedése, az életkor és a megnövekedett rákkockázattal összefüggő életmódbeli magatartás miatt. A test zsírossága és a rák különböző típusai közötti okozati összefüggést erős bizonyítékok támasztják alá; ráadásul a túlsúly is jól ismert, mint a rákos halálozás kockázati tényezője [10]. Ami a GI rákot illeti, a túlsúly és az elhízás a nyelőcső, a gyomor, a hepatocelluláris, a hasnyálmirigy és a vastagbélrák kialakulásának fokozott kockázatával jár. A rendelkezésre álló adatok alapján ésszerű, hogy az egészséges táplálkozás, például a mediterrán étrend fogyasztásának ösztönzésére irányuló stratégiákra és a rendszeres testmozgás gyakorlására van szükség a testsúly fenntartásához és esetleg a fogyáshoz elhízott betegeknél.
A mai napig jól elismert tény, hogy a túlzott testzsír elkerülése a rákos megbetegedések kockázatának csökkentésére szolgál, más életmóddal kapcsolatos kérdésekkel együtt, például a dohányzás és az alkoholfogyasztás elkerülése mellett. Egy érdekes, nemrégiben végzett kutatás rámutatott arra is, hogy a túlsúly az ifjúságban és a fiatal felnőttkorban számos felnőttkori súlyhoz kapcsolódó rákos megbetegedés megnövekedett kockázatával függ össze, ez a bizonyíték alátámasztja a stratégiák megelőzésének szükségességét [77]. Valójában bebizonyosodott, hogy gyermekkorától kezdve fizikailag aktív, csökkentheti az emlőrák, a vastagbél és az endometrium rák kialakulásának kockázatát [78].
Az elhízással összefüggő karcinogenezis egyik elfogadható molekuláris mechanizmusa a krónikus gyulladásos állapot, amely a zsigeri zsírszövet gyulladásos citokinek és mediátorok felszabadulásához vezető aktivitásának eredménye [79]. Ezenkívül az inzulinrezisztencia elősegítő szerepet játszik a GI rákok patogenezisében [80].
1.6. A lipid és az étrendi minta szerepe a GI tüneteiben
Az elhízott embereknél gyakran növekszik a szokásos energia- és zsírbevitel, különösen az elhízott betegek étrend-modellje alacsonyabb gyümölcs- és zöldségfogyasztás, valamint magas szénhidrát- és zsírtartalmú ételek fogyasztása jellemzi [12]. Bebizonyosodott, hogy a magas zsírtartalmú ételek felkavarhatják a GI tüneteit, különösen a funkcionális GI rendellenességeit, amint az a 3. ábrán látható [90].
- A túlsúly és az elhízás szerepe deréktáji rendellenességekben a férfiak körében, egy longitudinális vizsgálat egy élettel
- A túlsúly és az elhízás és a testsúly változása a középkorú férfiaknál hatással vannak a szív- és érrendszeri betegségekre és
- Elhízás, cukorbetegség és gyomor-bélrendszeri rosszindulatú daganat A metformin és más antidiabetikus szerepe
- A túlsúly és az elhízás szerepet játszhat a krónikus spontán urticaria patogenezisében - PubMed
- Elhízás, szív- és érrendszeri betegségek, valamint a C-vitamin szerepe a gyulladásban a tények áttekintése és