Csípő osteoarthritis: Alap
Absztrakt
A cikk célja, hogy tömör, naprakész áttekintést nyújtson a csípőízület osteoarthritiséről. Leírjuk a csípőízület osteoarthritisének epidemiológiáját (betegségeloszlását), etiológiáját (kapcsolódó kockázati tényezőket), tüneteit, diagnózisát és osztályozását, valamint kezelési lehetőségeit. A vetélkedő segíti az olvasókat a bemutatott anyag megértésében.
BEVEZETÉS
Kérjük, olvassa el az oldalsávot: Kvíz a csípőízületi osteoarthritis (igaz/hamis/függő) ismereteinek megválaszolásához válaszokkal.
Az oszteoartritisz (OA), amelyet gyakran kopásnak, öregedéssel összefüggő ízületi gyulladásnak vagy degeneratív ízületi betegségnek neveznek, a leggyakoribb ízületi rendellenesség az Egyesült Államokban, és becslések szerint több mint 27 millió amerikai degeneratív rendellenességként az OA bármilyen ízületet érinthet, és elsősorban az ízületi porcot és a környező szöveteket érinti.2 Az OA nagyjából elsődleges és másodlagos típusokba sorolható. Az elsődleges OA-ban a betegség idiopátiás eredetű (nincs ismert oka), és viszonylag idős populációban általában több ízületet érint. A másodlagos OA általában monoartikuláris állapot, és az ízület ízületi felületét befolyásoló meghatározott rendellenesség (pl. Trauma) eredményeként alakul ki. 3 Ez az áttekintés az elsődleges csípő OA-ra összpontosít, a másodlagos csípő OA megbeszélésével.
MEGELŐZÉS
ETIOLÓGIA ÉS KOCKÁZATTÉNYEZŐK
Az OA krónikus rendellenesség, amely a szinoviális ízületeket érinti. Bár néha „degeneratív ízületi betegségként” is emlegetik, ez a kifejezés helytelen név. Az ízületi porc progresszív elvesztésével megnyilvánuló degeneratív folyamat egy helyreállító folyamattal jár együtt reaktív csontképződéssel, oszteofita növekedéssel és átalakítással.5 A pusztulás és helyreállítás dinamikus folyamata határozza meg a betegség végső képét. Az OA nem elsősorban gyulladásos folyamat, és a szinoviális gyulladás, ha megtalálható, általában nem jár a gyulladásos markerek szisztémás emelkedésével. Az elsődleges OA (más néven idiopátiás) általában a kirekesztés diagnózisa, és úgy gondolják, hogy ez az összes csípő OA többségét okozza. 10 Az öregedés feltételezhetően hozzájárul a csípő OA kialakulásához, főként azért, mert képtelen specifikusan meghatározni a mögöttes anatómiai rendellenesség vagy a degeneratív folyamathoz vezető specifikus betegségfolyamat.
A genetikai tényezők szintén szerepet játszhatnak a csípő OA-ban, esetleg egy anatómiai rendellenesség, például az acetabularis dysplasia öröklődésével. Egy testvérvizsgálat magasabb csípő OA kockázatát mutatta azok körében, akiknek érintett testvére volt, amint azt a csípő röntgenfelvételeknél észlelt strukturális változások bizonyítják. 17 A másodlagos (ismert okból) OA a porc környezetét megváltoztató állapotokból származik. Ezek az állapotok magukban foglalják a traumát, veleszületett vagy fejlődési ízületi rendellenességeket, anyagcsere-hibákat, fertőzéseket, endokrin betegségeket, neuropátiás állapotokat és rendellenességeket, amelyek befolyásolják a hyalin porcának normális szerkezetét és működését. A másodlagos csípő OA akkor fordul elő, amikor egy állapot anatómiai rendellenességet eredményez, amely viszonylag finom lehet, amely hajlamosítja a csípőt mechanikus tényezőkre, amelyek degeneratív változásokhoz vezetnek.
A csípő OA-val kapcsolatos kockázati tényezők feloszthatók az ízületi szinten ható helyi kockázati tényezőkre és az általánosabb kockázati tényezőkre.
Helyi kockázati tényezők
Ízületi diszplázia
Úgy gondolják, hogy az olyan állapotok, mint az acetabularis dysplasia és más szerkezeti rendellenességekhez vezető fejlődési rendellenességek, fontos szerepet játszanak a csípő OA kialakulásában az élet későbbi szakaszaiban. 5 Az enyhe dysplastikus változások gyakran észrevétlenek maradhatnak és hajlamosak lehetnek a csípő OA-ra.
Kvíz a csípőízületi osteoarthritis (igaz/hamis/függő) ismereteinek felmérésére válaszokkal
| 1. Az öregedés és más kockázati tényezők hozzájárulnak a csípőízület osteoarthritiséhez (OA). Válasz: Igaz. Azonban nem minden csípő OA kapcsolódik az öregedési folyamathoz. A fiataloknál kialakulhat másodlagos csípő OA trauma, veleszületett dysplasia és fejlődési rendellenességek, fertőzés, anyagcsere-állapotok és egyéb okok miatt. |
| 2. A betegeknek a lehető legtovább várniuk kell, mielőtt teljes csípőízületi műtéten (THA) átesnek. Válasz: Hamis. Azoknak a betegeknek, akik nem járnak sebészeti beavatkozással, nem szabad késleltetniük a THA-kezelést, mert a késés a műtét után is rosszabb klinikai kimenettel korrelál. |
| 3. A csípő OA elsősorban a porc betegsége. Válasz: Igaz. Az ízületi porc fokozatos elvesztésével gyakran jár egy reparatív folyamat, amely szklerózist és oszteofita képződést foglal magában. |
| 4. A csípő OA ízületi merevsége több órán át nem javulhat, vagy egy egész napig tarthat. Válasz: Hamis. A reggeli merevség segít megkülönböztetni az OA-t a reumás ízületi gyulladástól. A reumás ízületi gyulladásban az ízületek merevsége több órán át nem javulhat, vagy egész nap kitarthat. Az OA-ban a merevség általában csak néhány percig tart, és 30 perc alatt vagy annál kevesebb. Az ízületet lazító mozgás és fizikai aktivitás általában javítja az OA-t. |
| 5. Bizonyos radiográfiai paraméterek mérése, amelyet Kellgren és Lawrence írtak le 1 segíthet a klinikusoknak a csípő OA súlyosságának felmérésében. Válasz: Hamis. Jelenleg nincs olyan aranystandard, amely mérné és jelentené a radiográfiai primer csípő OA prevalenciáját. A Kellgren és Lawrence diagnosztikai módszer a leggyakoribb módszer a radiográfiai OA súlyosságának mérésére. Ehhez a rendszerhez kapcsolódó korlátozás az osteophyták jelenlétére való támaszkodás, amelyek rosszul korrelálnak a csípőfájdalommal. |
| 6. Tanulmányok bizonyítják, hogy a viszkoszupplementációs injekciók lassítják az OA tünetek progresszióját. Válasz: Hamis. A legtöbb klinikai vizsgálat azt mutatja, hogy ezek a kezelések nem hatékonyabbak, mint a placebo, és nem ajánlott csípő OA kezelésként. |
| 7. A nem szteroid gyulladáscsökkentők (NSAID) hatékony első vonalbeli csípő OA kezelések. Válasz: Igaz. Az OA-ban szenvedő betegek alapvető kezelése mellett a helyi NSAID-k (például a kapszaicin) és az orális NSAID-k a tüneti fájdalomcsillapítás kiegészítő eszközének tekinthetők. A csípő OA fájdalmának enyhítésére a diclofenac és az etoricoxib a leghatékonyabb NSAID, amelyek közepes vagy nagy hatást eredményeznek. A nem szteroid gyulladáscsökkentőket azonban körültekintően kell alkalmazni, hogy elkerüljék a hosszú távú alkalmazással járó lehetséges szövődményeket. |
Sérülés
Az ízületi ízületi felületet érintő törések másodlagos poszttraumás ízületi gyulladáshoz vezethetnek. Nem világos, hogy az izolált labralis könnyek hozzájárulnak-e a csípő OA-hoz
Általános kockázati tényezők
Az Osteoarthritis/Osteoporosis fogyatékossággal szembeni kutatás 20, amely prospektív módon 745 japán férfit és 1470 japán nőt követett 3 éven keresztül, feltárta, hogy a 60 évnél idősebb életkor fontos rizikófaktor a radiográfiai OA szempontjából. Ugyanakkor az is világos, hogy az ízületi szövetek öregedése és az OA fejlődése különálló folyamat. A chondrocalcinosis, az életkorral összefüggő mátrix változás, amelyet az ízületi gyulladásos ízületek röntgenfelvételein észlelnek, hozzájárulhat az OA-hoz azáltal, hogy stimulálja a proinflammatorikus mediátorok termelését.
A csípő OA prevalenciája magasabb az 50 évesnél fiatalabb férfiak körében, míg a nőknél a legmagasabb az előfordulás 50 éves kor után. terápia és csípő OA.21
Elhízottság
A túlsúly a rizikófaktor az OA számára nemcsak a súlyt tartó ízületekben, hanem a kézben is. 23,24 A túlsúly növeli az ízület terhelését, de egyre több bizonyíték áll rendelkezésre az OA metabolikus hozzájárulására is.25
Genetika
Számos tanulmány azt sugallja, hogy a genetikának fontos szerepe van a csípő OA etiopatogenezisében, és egy ikertanulmány a csípő OA genetikai tényezőknek tulajdonítható 60% -os kockázatáról számolt be.26 Egy másik tanulmány kimutatta, hogy első, második vagy harmadik fokú rokon, aki THA-ban részesül csípő OA miatt, növeli az ember kockázatát az eljárás elvégzésére
Foglalkozása
Bizonyos nehéz fizikai munkával és nagy hatású sporttevékenységekkel járó foglalkozások a csípő és más ízületek OA-jához kapcsolódnak a későbbi életszakaszokban. .30 A gazdálkodók különösen hajlamosak a csípő OA-ra.31 Nincsenek azonban hiteles bizonyítékok arra vonatkozóan, hogy a testmozgás és a fizikai aktivitás közvetlenül kapcsolódna a csípő OA-hoz az általános populációban.
TÜNETEK
A csípő OA leggyakoribb tünete a csípőízület körüli fájdalom (általában az ágyék területén található). A fájdalom lassan kialakulhat és idővel súlyosbodhat (leggyakrabban), vagy a fájdalom hirtelen jelentkezhet. Fájdalom és merevség alakulhat ki reggel, vagy ülés vagy pihenés után. A merevség jellemzően csak néhány percig tart, és 30 vagy annál kevesebb perc alatt csökken. Az ízületet lazító mozgás és aktivitás általában javítja az OA tüneteit. A betegség előrehaladtával később a fájdalmas tünetek gyakrabban fordulhatnak elő, beleértve a pihenést vagy az éjszakát is (lásd: Oldalsáv: Gyakori csípőízületi osteoarthritis tünetei).
DIAGNOSZTIKA ÉS OSZTÁLYOZÁS
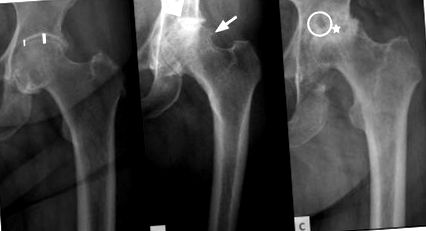
A csípő OA gyakran csak klinikai megjelenés esetén diagnosztizálható, bár a képalkotó vizsgálatok hasznosak lehetnek mind a diagnózis megerősítésére, mind a betegség előrehaladásának nyomon követésére (1A – C. Ábra) .5 Gondos kórelőzmény felvétele után, amely magában foglalja a csípő OA kockázatának áttekintését tényezők miatt a klinikusnak fókuszált klinikai vizsgálatot kell végeznie az érintett csípőnél. A vizsgálatnak tartalmaznia kell a láb hosszának ellenőrzését és összehasonlítását az érintett és az ellenkező oldalak között, a deformációt jelző esetleges közös rögzített helyzet értékelését és a járás értékelését. Ezeket a lépéseket a regionális csontos kiemelkedések és az inak tapintásával kell követni az érzékenység és/vagy sérülések felmérése érdekében. Mind az alsó végtagok, mind az érintett ízület mozgástartományának neurovaszkuláris felmérését el kell végezni, összehasonlítva az kontralaterális oldallal. További tesztek további információkat nyújthatnak a csípő OA-hoz vezető alapbetegségekről.
Anteroposterior csípő röntgenfelvétel. A. A fehér vonalakkal jelölt régióban a szupermediális közös tér szűkülete látható. B. Csont-csonton osteoarthritis (vastagabb nyíl) oszteofita képződéssel (vékonyabb nyíl). C. Végstádiumú osteoarthritis a combcsont deformációjával (csillag) és a ciszta képződésével (kör).
Gyakori csípő osteoarthritis tünetei
Fájdalom és merevség, amely rosszabb reggel, vagy ülés vagy pihenés után
Az ágyékban vagy a combban jelentkező fájdalom, amely a fenékbe vagy a térdbe sugárzik
Az erőteljes tevékenységgel fellángoló fájdalom
A csípőízület merevsége, ami megnehezíti a járást vagy a hajlítást
Az ízület „reteszelése” vagy „beragadása”, valamint mozgás közben őrlő zaj (krepitus), amelyet a laza porcfoszlányok és más, a csípő sima mozgását zavaró szövetek okoznak
Csökkent mozgástartomány a csípőben, amely befolyásolja a járás képességét és sántítást okozhat
1957-ben Kellgren és Lawrence32 olyan osztályozási skálát írtak le az OA radiológiai értékelésére, amely továbbra is a legszélesebb körben alkalmazott osztályozási rendszer; ez a skála azonban nem specifikus a csípő OA osztályozására. 1963-ban Kellgren33,34 a csípő OA négy fokozatát írta le az ízületi tér szűkülete, az oszteofiták képződése, a csont margóit érintő ízületi elváltozások és a durva deformitás alapján: 1. fokozatú, kétséges OA és lehetséges ízületi tér szűkülete mediálisan és finom osteophita képződés a combfej körül. 2. fokozatú, enyhe OA, határozott ízületi tér szűkül alacsonyabb szinten, határozott osteophita képződéssel és enyhe szubkondrális szklerózissal. 3. fokozatú, mérsékelt OA, az ízületi tér markáns szűkülésével, kicsi oszteofitákkal, némi szklerózis és ciszta képződéssel, valamint a combfej és az acetabulum deformációjával. 4. fokozatú, megsemmisített ízületi tér az 1-3. Fokozatban látható jellemzőkkel, nagy oszteofitákkal, valamint a combfej és az acetabulum durva deformációjával. Számos más radiográfiai osztályozási rendszer létezik, például Croft fokozata, 35 minimális ízületi tér, 35 és a Tönnis-osztályozás.36
Egyéb képalkotó vizsgálatok, mint például a számítógépes tomográfia és a mágneses rezonancia képalkotás, általában nem szükségesek a diagnózis felállításához, és általában a másodlagos okok azonosítására vagy az elősebészeti tervezésre vannak fenntartva. Vérvizsgálatok rendelhetők el a diagnózis megerősítéséhez és más gyulladásos állapotok, például a reumás ízületi gyulladás kizárásához, különösen, ha az ízületi tünetek a reggeli merevséggel és az ízületi gyulladásos változásokkal járnak. A teljes vérkép, az eritrocita ülepedési sebesség, a C-reaktív fehérje, a reumatoid faktor és a ciklusos citrullinált peptid antitest tesztek a leggyakrabban elrendelt laboratóriumi vizsgálatok közé tartoznak; a csípő OA tesztelésénél azonban ezek a vizsgálati eredmények várhatóan meghatározott határok alá esnek. Az American College of Rheumatology megállapította azokat a klinikai kritériumokat és radiológiai paramétereket, amelyeket a csípő OA diagnosztizálásához a klinikai gyakorlatban gyakran használnak.
Fontos kontraszt figyelhető meg a beteg tünetei és a radiográfiai eredmények között. Jelentős radiográfiai változásokkal járó betegek nem feltétlenül mutatnak súlyos összefüggő klinikai tüneteket és fordítva. Néhány magas fokú radiográfiai csípő OA-ban szenvedő beteg tünetmentes lehet.37
KEZELÉSI OPCIÓK
Nem gyógyszeres kezelések
Gyakorlat
Egy olyan edzésprogramot javasolnak, amely nem tartalmaz nagy hatású tevékenységeket, és a fájdalomcsökkentéssel jár együtt. 38 A vízi gyakorlatok szintén javítják a funkciókat. . Bizonyos tevékenységeket és gyakorlatokat, amelyek súlyosbíthatják a csípőízületet, fel kell ismerni és kerülni kell (lásd Oldalsáv: Gyakori tevékenységek, amelyek súlyosbítják az osteoarthritis csípőfájdalmát). Azokat a tevékenységeket, amelyek csípőhöz való csavarodást igényelnek, például golfozást, vagy nagy hatással vannak, mint például a kocogást, fel kell váltani olyan tevékenységekkel, amelyek kevésbé gyakorolják a csípőízületet, például gyengéd jógával, kerékpározással vagy úszással. A manipulációt és a nyújtást az alapvető kezelések kiegészítésének kell tekinteni, különösen a csípő OA esetében
Gyakori tevékenységek, amelyek súlyosbítják az osteoarthritis csípő fájdalmát
Elrablás, valamint külső és belső forgás
- Mezőgazdaság története - Élelmiszer-előállítás - Élelmiszer-rendszer alapozó - Johns Hopkins Egyetem
- Térd; Váll Arthritis Orange County CA Osteoarthritis Orange County
- Tudjon meg többet a Biomarkerek étrendi értékeléséről
- Hogyan táplálkozzunk jól, ha térdízületi gyulladásod van
- Lencse alapozó