Stevens-Johnson szindróma (SJS) és toxikus epidermális nekrolízis (TEN)
, MD, Harvard Medical School
- 3D modellek (0)
- Audió (0)
- Számológépek (0)
- Képek (1)
- Labor teszt (0)
- Oldalsávok (0)
- Asztalok (0)
- Videók (0)
A Stevens-Johnson szindrómát és a toxikus epidermális nekrolízist általában gyógyszerek vagy fertőzések okozzák.
Mindkét betegség tipikus tünetei a bőr hámlása, láz, testfájdalmak, lapos vörös kiütés, valamint hólyagok és sebek a nyálkahártyán.
Az érintett embereket általában égési egységben kórházba szállítják, folyadékot és néha drogot adnak nekik, és minden feltételezett drogot abbahagynak.
A bőr peeling a jellemzője ezeknek a feltételeknek. A bőr hámlása magában foglalja a bőr teljes felső rétegét (az epidermist), amely néha lepedékként hámlik le a test nagy területeiről (lásd: A bőr felépítése és funkciója).
A Stevens-Johnson szindróma csak a hámló bőr kis területeit okozza (a test kevesebb mint 10% -át érinti).
A toxikus epidermális nekrolízis a hámló bőr nagy területeit okozza (a test több mint 30% -át érinti).
A testfelület 15-30% -ának részvétele a Stevens-Johnson szindróma és a toxikus epidermális nekrolízis átfedésének tekinthető.
Mindkét formában a nyálkahártya hólyagosodása jellemzően a szájban, a szemekben és a hüvelyben történik.
Mindkét rendellenesség életveszélyes lehet.
A Stevens-Johnson-szindróma eseteinek körülbelül a felét és a toxikus epidermális nekrolízis szinte minden esetét egy gyógyszerre, leggyakrabban szulfára és más antibiotikumokra adott reakció okozza; kócellenes gyógyszerek, például fenitoin és karbamazepin; és bizonyos más gyógyszerek, mint például a piroxicam vagy az allopurinol. Néhány esetet bakteriális fertőzés, oltás vagy graft-versus-host betegség okoz. Néha nem lehet azonosítani az okot. Stevens-Johnson szindrómában szenvedő gyermekeknél a fertőzés a legvalószínűbb ok.
Ezek a rendellenességek minden korcsoportban előfordulnak. Ezek a rendellenességek nagyobb valószínűséggel fordulnak elő rendellenes immunrendszerrel rendelkező embereknél, például csontvelő-átültetésben, szisztémás lupus erythematosusban, egyéb krónikus ízületi és kötőszöveti betegségekben, vagy humán immunhiányos vírus (HIV) fertőzésben szenvedőknél (különösen akkor, ha emberek is tüdőgyulladása van Pneumocystis jirovecii). Az ilyen rendellenességek kialakulására való hajlam a családokban is érvényesülhet.
Tünetek
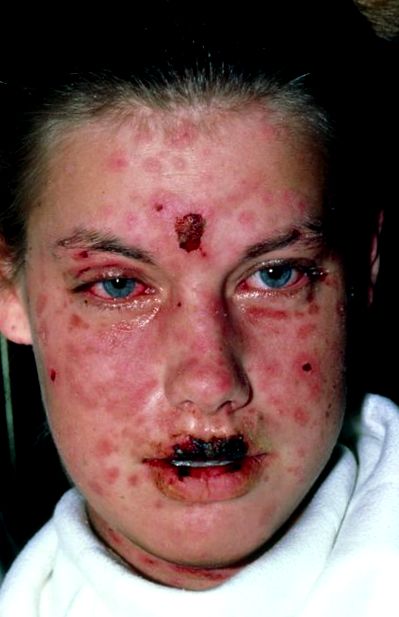
A Stevens-Johnson-szindróma és a toxikus epidermális nekrolízis általában 1-3 héttel kezdődik a gyógyszer kezdete után (ha gyógyszer okozza) lázzal, fejfájással, köhögéssel, keratoconjunctivitis (a kötőhártya és a szem szaruhártyájának gyulladása) és a testtel. fáj. Ezután megkezdődnek a bőrelváltozások, az arcon, a nyakon és a törzsön lapos vörös kiütés következik be, amely gyakran később, a test többi részén, szabálytalan mintázatban terjed. A kiütések területei megnagyobbodnak és elterjednek, középpontjukban gyakran hólyagok képződnek. A hólyagok bőre nagyon laza és könnyen ledörzsölhető, gyakran csak finoman érintve vagy húzva, és a hólyagok 1-3 nap alatt lehámoznak.
Stevens-Johnson szindrómában a testfelület kevesebb, mint 10% -a érintett. A toxikus epidermális nekrolízis során a bőr nagy területei lehámlanak, és a testfelület több mint 30% -a érintett. Az érintett területek fájdalmasak, az illető nagyon rosszul érzi magát a hidegrázástól és a láztól. Néhány embernél a haj és a köröm lehull. A tenyér és a talp érintett lehet.
Mindkét rendellenességnél sebek jelennek meg a száj, a torok, a végbélnyílás, a nemi szervek és a szemek nyálkahártyáján. A szájbélés károsodása megnehezíti az étkezést, és a száj becsukása fájdalmas lehet, ezért az illető nyáladzik. A szemek nagyon fájdalmasakká válhatnak, megduzzadhatnak és olyan kérgesek lehetnek, hogy bezáródnak. A szaruhártya hegesedhet. A vizelet áthaladásának nyílása (húgycső) szintén érintett lehet, ami megnehezíti és fájdalmas a vizeletet. Néha az emésztőrendszer és a légzőszervek nyálkahártyája vesz részt, ami hasmenést és köhögést, tüdőgyulladást és légzési nehézségeket eredményez.
A toxikus epidermális nekrolízis során bekövetkező bőrvesztés hasonló a súlyos égéshez és egyformán életveszélyes. Az emberek nagyon betegek, és lehet, hogy nem tudnak enni vagy kinyitni a szemüket. Hatalmas mennyiségű folyadék és só szivároghat ki a nagy, nyers, sérült területekről. Azok a személyek, akiknek ez a rendellenességük van, nagyon fogékonyak a szervi elégtelenségre. A sérült, kitett szövetek helyén is fennáll a fertőzés veszélye. Az ilyen fertőzések a leggyakoribb halálokok ebben a rendellenességben szenvedőknél.
Diagnózis
Orvos értékelése
Néha bőrbiopszia
Az orvosok általában diagnosztizálhatják a Stevens-Johnson szindrómát és a toxikus epidermális nekrolízist az érintett bőr és nyálkahártyák megjelenése, tüneteik (fájdalom helyett viszketés), a bőr gyorsasága és a bőr mekkora része alapján diagnosztizálhatják.
A bőrminta eltávolítható és mikroszkóp alatt vizsgálható (úgynevezett bőrbiopszia).
Prognózis
A toxikus epidermális nekrolízisben a halálozási arány akár 25% is lehet felnőtteknél, és még magasabb is lehet idősebb, nagyon súlyos hólyagosodású felnőtteknél. A gyermekek halálozási aránya a becslések szerint 10% alatt van.
Stevens-Johnson szindrómában a halálozási arány körülbelül 5%.
Kezelés
Kezelés égési központban vagy intenzív osztályon
Esetleg ciklosporin, kortikoszteroidok, plazmaferezis, immunglobulin vagy immunszuppresszánsok
A Stevens-Johnson szindrómában vagy toxikus epidermális nekrolízisben szenvedők kórházba kerülnek. Azok a gyógyszerek, amelyek gyanúja szerint bármelyik rendellenességet okozzák, azonnal felhagynak. Ha lehetséges, az embereket égési központban vagy intenzív osztályon kezelik, és a fertőzés elkerülése érdekében gondosan ellátják őket (lásd Súlyos égési sérülések). Ha az ember életben marad, a bőr önmagától nő vissza, és az égési sérülésekkel ellentétben nincs szükség bőrátültetésre. A sérült bőrön keresztül elveszített folyadékokat és sókat vénával helyettesítik (intravénásan).
A gyógyszerek e rendellenességek kezelésére ellentmondásos, mert bár vannak elméleti okok, amelyek miatt bizonyos gyógyszerek hasznosak lehetnek, egyértelműen egyik sem bizonyította a túlélés javulását. A ciklosporin csökkentheti az aktív hólyagosodás és hámlás időtartamát, és növelheti a túlélési arányt. Egyes orvosok úgy gondolják, hogy nagy adag kortikoszteroid adása az első napokban előnyös, míg mások úgy vélik, hogy nem szabad őket használni, mert növelhetik a súlyos fertőzés kockázatát. Ha fertőzés alakul ki, az orvosok azonnal antibiotikumot adnak.
Az orvosok végezhetnek plazmaferezist. Ezen eljárás során az illető vérét eltávolítják, és a plazmát elválasztják a vértől. Ez az eljárás eltávolítja a vérből bizonyos anyagokat, esetleg gyógyszereket és antitesteket (immunrendszer-fehérjék), amelyek a rendellenességet okozhatják.
Az orvosok intravénásan beadható humán immunglobulint adhatnak a toxikus epidermális nekrolízis kezelésére. Ez az anyag az antitestek blokkolásával segíthet megakadályozni a további károsodásokat.
Az immunszuppresszánsoknak nevezett gyógyszerek adhatók. Az immunszuppresszánsok gyengítik (elnyomják) az immunrendszert, és segítenek megakadályozni, hogy megtámadja a szervezet saját szöveteit. A tumor nekrózis faktor (TNF) gátló gyógyszerek egyfajta immunszuppresszánsok. A TNF-gátlókat, például az infliximabot és az etanerceptet Stevens-Johnson-szindrómában vagy toxikus epidermális nekrolízisben szenvedőknek adják a gyulladás elnyomása érdekében.
- Stevens-Johnson szindrometoxikus epidermális nekrolízis Genetikai és Ritka Betegségek Információs Központja
- Pemphigus Vulgaris - Bőrbetegségek - Merck Manuals Consumer Version
- A szívkoszorúér-betegség (CAD) áttekintése - Szív- és vérérbetegségek - Merck kézikönyvek
- Az allergiás reakciók áttekintése - Immunzavarok - Merck Manuals Consumer Version
- A vasculitis áttekintése - izom-csontrendszeri és kötőszöveti betegségek - Merck kézikönyvek