Egyidejű gyomor- és nyombélfekélyek az állítható gyomorszalagok miatt a kóros elhízás miatt
1. 1. sebészeti osztály, Athén Haditengerészeti és Veterán Kórház, Deinokratous utca 70, 11521 Athén, Görögország
Absztrakt
Az erózió nem gyakori, de attól tart, hogy a kóros elhízás miatt az állítható gyomorszalag késői szövődményei vannak. Magas klinikai gyanús index szükséges, mivel a tünetek általában homályosak és nem specifikusak. A diagnózist megerősítik a felső gasztrointesztinális endoszkópián, és a sáv eltávolítása a kezelés fő eleme, a sáv felülvizsgálatával vagy a későbbi szakaszban más bariatriális módozatokra való áttéréssel. A nyombél eróziója sokkal ritkább szövődmény, amelyet a szalag csatlakozó csöve okoz. Bemutatjuk tapasztalatainkat a gyomor és a nyombél egyidejű eróziójának esetéről, amelyet a szalag laparoszkópos explantációja, a duodenum elsődleges varratjavítása és az omentoplexia kezel.
1. Bemutatkozás
A laparoszkóposan beállítható gyomorszalag (LAGB) egy jól bevált korlátozó eljárás, amelyet sok bariatrikus sebész még mindig népszerű, állíthatósága, reverzibilitása és a gyomor-bél traktus folytonosságának megőrzése miatt [1–4]. Míg a perioperatív szövődmények minimálisak, más bariatrikus módozatokhoz képest viszonylag magas az újbóli operáció aránya. A legutóbbi áttekintések, amelyek hosszú távú eredményeket és szövődményeket tanulmányoznak, feltárják a kudarc arányát rövid távon 10 és 20%, hosszú távon 40% között, valamint az eszközzel kapcsolatos szövődmények 12–48% -os előfordulási gyakoriságát [3]. Ezek közé tartoznak a korai (szalagelzáródás, gyomorperforáció, sebfertőzés és vérzés) és késői (szalagcsúszás, tasak megnagyobbodás, port/tubus szövődmények és gyomorerózió) szövődmények, amelyek általában elfogadhatatlan súlycsökkenéshez vezetnek, és felülvizsgálatot vagy áttérést igényelnek másra módozatok [3].
A jelentett 1-3% -os előfordulási gyakorisággal a gyomorerózió viszonylag ritka, de potenciálisan életveszélyes szövődmény [3–5]. Bemutatjuk tapasztalatainkat a szalag, illetve a csatlakozó cső okozta egyidejű gyomor- és nyombélerózió esetével.
2. Esetismertetés
Egy 34 éves kaukázusi nő 5 napos kórelőzményben jelentkezett elhúzódó hányással és epigasztrális fájdalommal. 4 évvel ezelőtt a LAGB-n (Bioring, Cousin Biotech, Franciaország) szenvedett kóros elhízás miatt (magasság: 165 cm, súly: 100 kg, BMI: 36,7, és társbetegségek: artériás magas vérnyomás, diszlipidémia és derékfájás), ami súlyt eredményezett. 30 kg-os veszteség (85% EBWL). Az eredeti szalagot a kezdeti műtét után 3 évvel laparoszkóposan cserélték ki a csatlakozó cső meghibásodása miatt.
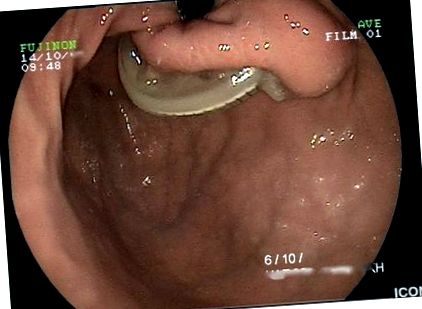
A klinikai vizsgálat során tachycardiát, enyhe érzékenységet mutattak ki az epigastrium felett és a kiszáradás jeleit mutatták ki. A laboratóriumi vizsgálatok és a sima hasi röntgenfelvételek normál tartományon belül voltak. A hasi ultrahangvizsgálat és a CT-vizsgálat nem volt meggyőző; a csík azonban látható volt a GI felső endoszkópiáján (1. ábra), részben kiugrott a gyomor lumenjébe (2. fokozat a Nocca besorolás szerint, a sáv> 50% -a szabad a gyomor lumenében [6]). A duodenum endoszkópiája az első rész egyidejű erózióját mutatta ki a csatlakozó cső segítségével (2. ábra).
A beteg hozzájárult a műtéti kezeléshez és a szalag eltávolításához. A laparoszkópián az adhéziókat levették, a szalagot szabadon boncolták, a csat közelében levágták és kivonták. A körülbelül 1 cm hosszú duodenális eróziót elsősorban megszakított, felszívódó poligaktin (Vicryl, Ethicon, Somerville, NJ, USA) 2/0 varratokkal javították, míg egy vaszkularizált omentális pedikulumot alakítottak ki és helyeztek a gyomor alagútjába, hogy bezáródjanak. a gyomorhiba. Vákuummal segített lefolyót helyeztünk a gyomor helyreállítása mellé, és Penrose lefolyót a nyombél helyreállításához. A zenekart kultúrára küldték, amelynek multirezisztens törzse nőtt Klebsiella pneumoniae és érzékeny törzse Pseudomonas aeruginosa.
A műtét után a nasogastricus csövet a 4. napon eltávolították, és a beteget tiszta folyadékkal kezdték meg, miután a gasztrografin lenyelési teszt nem mutatott szivárgást. A műtétet követő 8. napon tüdőgyulladás alakult ki, amelyre megfelelő antibiotikumot kapott. A műtétet követő 12. napon bocsátották ki. Fokozatosan visszanyerte súlyát (magasság: 165 cm, súly: 110 kg és BMI: 40,4), majd két évvel később nyitott Roux-en-Y gyomor bypass.
3. Megbeszélés
A LAGB-t általában biztonságos eljárásnak tekintik, kevesebb posztoperatív komplikációval jár, mint más bariatrikus műtétek, amelyek kiterjedtebb boncolásokat és anasztomózisokat igényelnek. Az erózió egy viszonylag ritka szövődmény, amikor a szalag lassan erodálódik a gyomor falán keresztül a gyomor lumenjébe, és endoszkópián láthatóvá válik [5]. Potenciálisan életveszélyes jellege miatt a LAGB összes szövődménye közül a legveszélyesebbnek tartják. Míg a gyomor a leggyakoribb hely, a csatlakozó csövek által a szomszédos struktúrák eróziójáról is beszámoltak (keresztirányú vastagbél, jejunum, celiakia tengely és vese hilum) [7–10]. A csatlakozó cső által okozott nyombél erózióját nemrégiben írták le, és sokkal ritkább szövődmény [11].
A legtöbb szerző 1-3% -os eróziós arányról számol be; az előfordulási gyakoriság azonban nagyon eltérő a különböző központok között (0,23% –32%), és nemcsak a műtéti tapasztalat szintjét és a betegek mennyiségét, hanem a követés hosszát és módját is tükrözi [4, 12]. A szövődmény általában a posztoperatív tanfolyam végén késik, a sávozástól az erózióig eltelt átlagos időtartama 12–24 hónap, de akár több mint 10 évvel is észlelhető a műtét után [12, 13]. A korai posztoperatív periódus eróziói általában észrevétlen intraoperatív gyomorfal sérüléssel járnak [14].
Az erózió kórélettana még mindig nem teljesen ismert. Úgy gondolják, hogy a korai erózió a gyomor serosa mikro sérülésének, a szalagfertőzésnek vagy a túl szoros sáv elhelyezésnek az eredménye [1, 5, 15, 16]. A késői erózió másodlagos a gyomor krónikus sávnyomása és a gyomorfal helyi iszkémiája miatt [1, 5, 15, 16].
Különféle kockázati tényezőket vontak be, de egyetlen tényező sem okozhat eróziót. Noha nem bizonyított bizonyossággal, az új sávtervek (nagy térfogatú, alacsony nyomású rendszerek) általában ritkábban társulnak a gyomorerózióval, mint a régebbi kialakítások (kis térfogatú, nagynyomású rendszerek), a továbbfejlesztett geometria és még sok más miatt egyenletes nyomáseloszlás a gyomor falán [3, 13, 17]. A sebészeti technika is fejlődött. A perigasztrikus megközelítés további boncolással járt a gyomor körül, és hajlamos volt a gyomorfal sérüléseire, amelyek idővel erózióhoz vezethetnek. A pars flaccida technika kevesebb boncolást igényel, és jelentősen alacsonyabb eróziós incidenciával jár együtt [3, 18]. A lehetséges kockázati tényezők közé tartozhat a sáv túltelése, a gasztrastrasztiális varratok által okozott feszültség, a túlzott hányás, az NSAID-k és más fekélyes gyógyszerek, a dohányzás, az alkohol és a sebész tapasztalata [3, 5, 12, 13, 15, 16]. Ami a duodenális eróziókat illeti, kimutatták, hogy mind a szabadon úszó csőhegyek, mind a hozzá kapcsolódó csövek eróziót okoznak [11]. Feltételezhetjük, hogy a felesleges cső hossza hajlamosító tényező lehet, mivel a csőhurkok krónikus nyomást gyakorolhatnak a szomszédos szervekre.
A LAGB eróziójának legtöbb esete az idő múlásával fokozatosan fejlődik, és így nem sürgető és nem életveszélyes [13]. Ezért magas a klinikai gyanú indexe, különösen kétértelmű tünetekkel rendelkező betegek esetében szükséges [19]. Az erózióban szenvedő betegek csaknem fele tünetmentes marad [3, 4, 19, 20]. A tünetekkel küzdő betegek különféle panaszokkal jelentkeznek, a nem specifikus epigasztrikus fájdalomtól, émelygéstől és hányástól kezdve, mint esetünkben, az intraabdominális tályogig és az generalizált peritonitisig [12, 15]. A megmagyarázhatatlan súlygyarapodás és a jóllakottság elvesztése a korlátozás elvesztésének korai jele lehet a szalag intragasztrikus migrációja miatt. A késői vagy visszatérő portosita sebfertőzések a gyomor, a vastagbél vagy a nyombél eróziója felé is mutathatnak, a tenyészetek általában a gyomor-bélrendszeri és nem a bőr mikrobiális flórát tárják fel [11, 15]. Az intraabdominális katasztrófák ritkák, és szeptikus szövődményeket (tályog, peritonitis) foglalnak magukban a szabad perforáció vagy a szomszédos erek eróziója miatt bekövetkező masszív felső gasztrointesztinális vérzés miatt [9, 21].
A szalagerózió klinikai gyanúja további diagnosztikai munkát igényel. A kontrasztos közegű lenyelési teszt során kiderülhet, hogy a gasztrografin áthalad a felső és az alsó gyomortáska között a sávon kívül, de általában meggyőző. A hasi CT-vizsgálatok csak erózióra utalhatnak, szabad sávot vagy lokalizált tályogképződést mutatnak a sáv körül [15]. A diagnózis alapköve a felső emésztőrendszeri endoszkópia, a gyomor fundusának retroflexes vizsgálatával [5, 12, 13, 15]. Az endoszkópos leletek alapján az eróziókat a Nocca szerint az 1. stádiumba sorolják, a szalag kis része látható a gyomornyálkahártya lyukán keresztül; 2. szakasz, részleges migráció (a gyomor lumenében a sáv> 50% -a szabad); és a 3. szakasz, a teljes intragasztrikus migráció [6].
Az eróziók kezelése vita tárgya. A sáv eltávolítása a kezelés sine qua non, mégis nincs egyetértés az eltávolítás ütemezésével és a jövőbeni beavatkozás típusával kapcsolatban. A műtéti kivizsgálás elvégezhető laparotomia vagy laparoszkópia formájában [12]. Yoon és mtsai. javasoljon egy 4 lépéses eljárást a gyomor falának helyreállítására, elsődleges varratjavítással a hiba lezárására, omentális bedugással a gyomor alagútjába, 2 lefolyóval és a dekompressziós nasogastricus csővel [15]. Az endoszkópia a legkevésbé invazív modalitás, de speciális eszközöket, képzett endoszkópos szakembereket és teljes vagy majdnem teljes eróziót igényel (Nocca 3. stádium), miközben a nyelőcső szakadásának viszonylag nagy a kockázata [12]. Csak tünetmentes, jól tájékozott betegeket lehet rendszeresen követni, várakozás és figyelés alapján, a teljes erózióig, ezáltal késleltetett endoszkópos eltávolítást tesz lehetővé [6, 20].
A duodenális perforációk többsége egyszerű javítással hatékonyan kezelhető [22]. A varratvonal megszakadása azonban általánosan féltett szövődmény, és súlyosbítja a magas intraluminális nyomás, valamint az epe- és hasnyálmirigy-enzimek autodemésztő hatása [23]. Az Omentopexy-nak összehasonlítható eredményei vannak, különösen a 3 cm-ig terjedő perforációknál [23]. A gyomor és a nyombél egyidejű eróziója hozzájárulhat a magasabb morbiditáshoz és szivárgáshoz.
A gyomorerózió előrejelzése általában jó. A LAGB-val kapcsolatos duodenum erózióra vonatkozó bizonyítékok azonban korlátozottak. A gyomorszalag a reaktív szövet 360 fokos burkolatát okozza a sáv körül [24]. Feltételezzük, hogy ez a fibroszklerotikus szövet védő hatással lehet a szabad perforációval és szivárgással szemben, míg ez nem fordulhat elő duodenális erózió esetén, amely csak az első rész elülső falát érinti.
Hosszú távon a sávok feltárása szinte elkerülhetetlenül a súly visszanyeréséhez vezet; ezért újabb bariatrikus beavatkozás indokolt. A betegek kiválasztása a helyi tényezőktől és a sávozás súlykontrollra gyakorolt hatékonyságától függ. Azonnali sávcserét írtak le súlyos fertőzés nélküli esetekben, de általában elfogadhatatlanul magas, akár 40% -os reeróziós arányhoz vezet [13, 20]. Technikai LAGB problémákkal, de jó súlykontrollal rendelkező esetekben a kétlépcsős felülvizsgálati eljárás, késleltetett újraszalagolással 4–6 hónapon át, biztonságos és hatékony, és a sebész lehetőségei között kell lennie [13, 25–27]. Másrészt azok a betegek, akiknek súlyvesztése vagy hiánya nem megfelelő, radikálisabb megoldásokra és a különféle bariatrikus modalitásokra való áttérésre (hüvelyes gasztrektómia, Roux-en-Y gyomor bypass és biliopancreaticus elterelés) való részvételre van lehetőség [26–30].
4. Következtetés
A gyomorerózió nem gyakori, de félő szövődménye az állítható gyomorszalagnak a kóros elhízás miatt. A tünetek nem specifikusak, és a diagnózist megerősítik a felső gasztrointesztinális endoszkópiával. A kezelés alappillére a műtéti vagy endoszkópos sáveltávolítás, a későbbi szakaszban történő átdolgozással vagy más bariáris módozattá alakítással. A csatlakozó cső eróziója a duodenumba sokkal ritkább szövődmény, amelyet elsődleges varratjavítás, omentoplexia és vízelvezetés kezel.
Beleegyezés
Ezt a jelentést a beteg írásos beleegyezésével teszik közzé.
Érdekkonfliktus
A szerzők kijelentik, hogy a jelen cikk megjelenésével kapcsolatban nincs összeférhetetlenség.
Hivatkozások
- Morbid elhízásban szenvedő terhes nők és perinatális kimenetelűek - MedCrave online
- Proximal 19q Trisomy A kóros elhízás és a mentális retardáció új szindróma - Kivonat - Hormon
- Kóros elhízás és fogyatékossági ellátások fogyatékosság alapján Jóváhagyási útmutató a szociális biztonsági fogyatékosságról
- Morbid elhízás - gyógyszeradagolás
- Társadalombiztosítási fogyatékosság és kóros elhízási fogyatékosság titkai